2023.1.5,我发了一个帖子,提出感染新冠肺炎对肺部的具体损害机制:
< 新冠病毒损伤肺部全过程揭秘&如何正确使用抗生素和激素? >。
从机理来看,癌症患者往往伴有免疫功能低下,更容易受到新冠病毒的攻击。
从现有数据来看,新冠病毒最容易攻击肺部,而肺癌患者的肺部基础情况一般都不太好,因此更容易在感染过程中遭受更大的损伤。
所以新冠病毒对肺癌患者造成的危害要远远大于其他癌症患者,自然也就更甚于普通人群。
一、新冠病毒感染对肺癌群体造成的危害
2022.9,美国医学杂志旗下期刊<JAMA-Network>刊载了一项研究,分析了感染新冠病毒对癌症患者和普通人群体的危害区别。
最终纳入81项研究,涉及61,532名癌症患者,分析发现,在匹配年龄和性别的基础上,新冠病毒在癌症人群造成的死亡风险会比普通人高69%。
而在各种癌症患者当中,风险最大的是肺癌,其次是血液系统肿瘤(白血病、淋巴瘤)。
新冠病毒造成肺癌死亡风险比其他癌种高69%;
新冠病毒造成血液系统肿瘤死亡风险比其他癌种高42%。
所以,肺癌当仁不让成为新冠病毒感染下的最高危人群,值得我们特别关注。
二、新冠时代下,肺癌群体的治疗反思
既然肺癌患者更容易感染新冠病毒,且更容易在感染过程中出现严重的并发症,甚至需要入住重症监护病房( ICU)、进行机械通气( MV)或因新冠肺炎而死亡,那么在疫情背景下,我们又应该如何为这个特殊的群体开展安全有效的抗肿瘤治疗?
01 | 手术治疗
Q1:感染新冠后能不能手术?
从目前的证据来看, 在感染新冠的状态下进行手术干预会显著增加手术并发症的风险。 因此,为了降低新冠肺炎潜伏期内的手术风险,应在手术前常规进行新冠病毒的核酸检测。
Q2:在感染新冠的状态下做手术会有什么后果?
2020年发表于<Lancet>的一项国际多中心观察性研究中,曾分析了术前感染新冠病毒对手术治疗相关风险的具体影响,纳入294名术前诊断为新冠病毒感染的急诊手术患者,发现术后30天死亡率达到21.1%(62/294),有142名出现肺部并发症。而术后出现急性呼吸窘迫综合症的患者30天死亡率则高达63.0%。
既然在感染新冠病毒的情况下开展手术治疗,出现严重肺部并发症的风险更高,也更容易导致术后患者死亡,那么, 如何界定最佳手术时机呢?
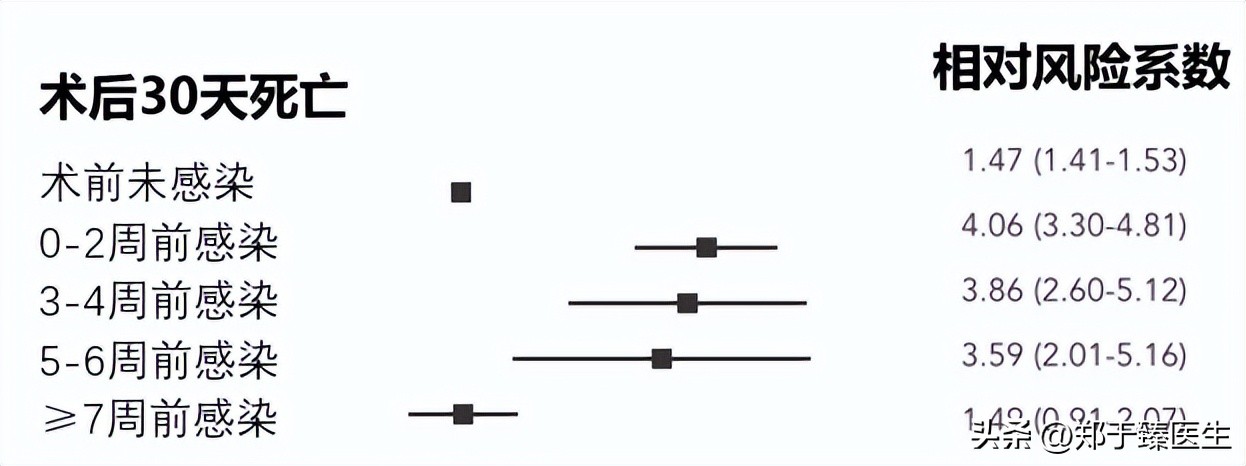
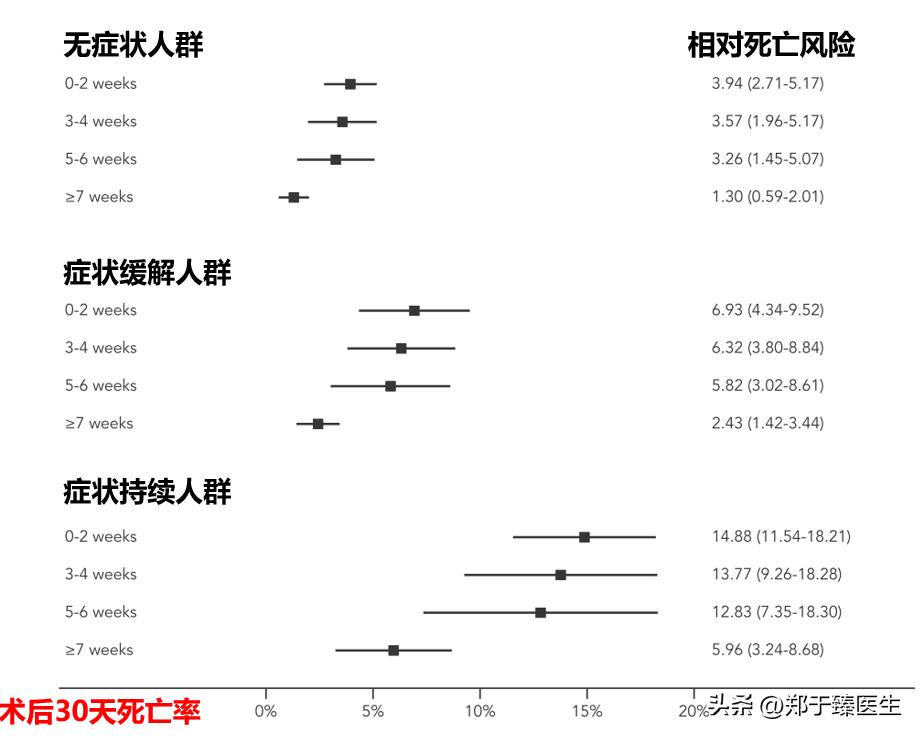
2021年发表在<Anaesthesia>上的一项研究,从全球116 个国家 1674 家医院纳入140,231 名患者,分析术前感染新冠病毒时间对术后恢复的具体影响,得出以下结论:
1. 相比未感染人群,术前感染新冠病毒会显著增加术后死亡风险。
2. 感染时间距离手术时间越近,术后死亡风险越大。
3. 相比未感染人群,无论是术前2周以内,3~4周还是5~6周感染,其术后死亡风险均会增加。
4. 术前7周以上感染患者的术后死亡风险接近未感染人群。
与此同时,作者对入组患者的症状学也进行了进一步的剖析,并发现了以下现象:
1. 在新冠感染患者中,术后30天的死亡风险由低到高排列分别是无症状人群、症状缓解人群以及症状持续人群;
2. 无论在哪一个症状亚组,稳定时间≥7周的患者,术后30天死亡风险都是最低。
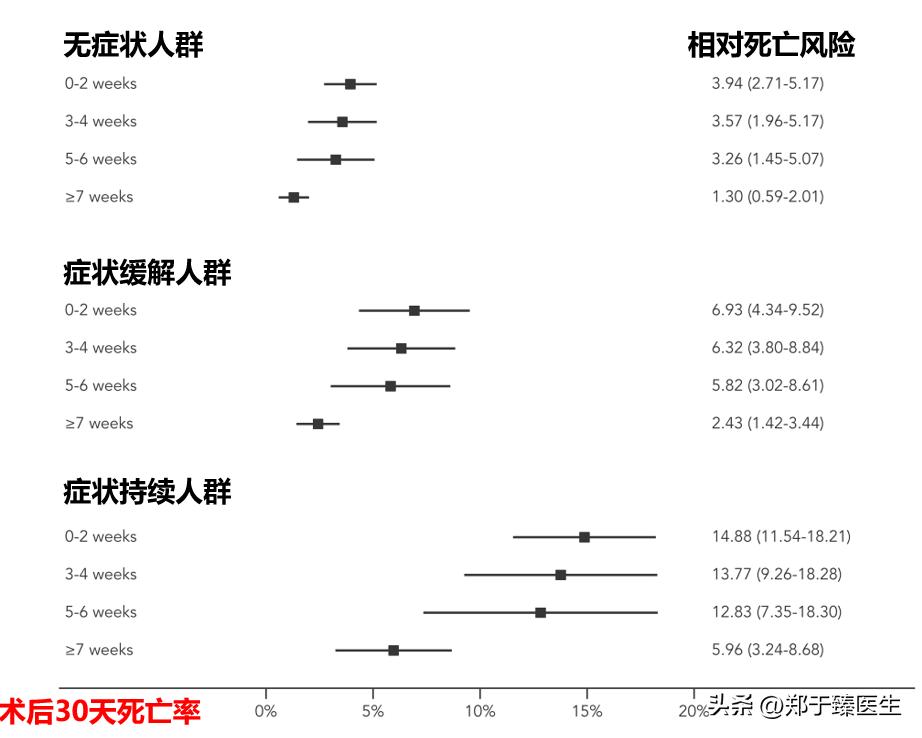
也就是说,感染新冠以后,待完全康复7周后再进行手术是较为合适的时机,可以在一定程度上降低因新冠导致的术后并发症的发生。
Q4:延迟手术会不会显著影响肺癌治疗效果?
延期手术似乎是确保新冠感染患者手术安全的最有效选择,但是对于那些考虑肺癌的患者来说,延迟手术却又面临着肿瘤进展的风险。
2015年发表在<Ann Thorac Surg>上的一项研究就曾探讨过延期手术对肺癌患者的具体影响,指出即便是面对最早的临床I期肺癌, 延期手术(手术治疗时间与诊断时间相距8周以上)组面临更为普遍的病灶进展风险,而且治愈率更低, 总生存时间比及时手术组患者平均减少1年(57.7月 vs 69.2月)。
不过具体而言,延迟手术对于肺癌治疗效果的影响和肿瘤的类型有关,需要具体问题具体分析。比如影像上表现为纯磨玻璃结节的肿瘤侵袭性较弱,进展缓慢,手术的窗口期很长,那延迟手术并不会对手术效果造成大的影响。而影像上表现为实性结节且有明显恶性指征的肿瘤,由于其恶性程度通常更高,侵袭性较强,也可考虑更加积极一些,这个时候就需要针对新冠和肿瘤发展的双重影响去权衡利弊,制定更加个性化的治疗策略了。
Q5:手术决策具体应该如何实施?
对于曾经感染新冠病毒的患者,一旦启动手术计划,其手术决策的具体制定除了权衡手术时机的选择,还需要考虑到具体的切除范围。
2022年,<Ann Thorac Surg>期刊刊载了一篇个案报道,详细展现了真实世界中关于手术决策的具体权衡。
这是一名中年女性患者,2021年1月初诊时发现左上肺2cm实性病变,符合肺癌特征。
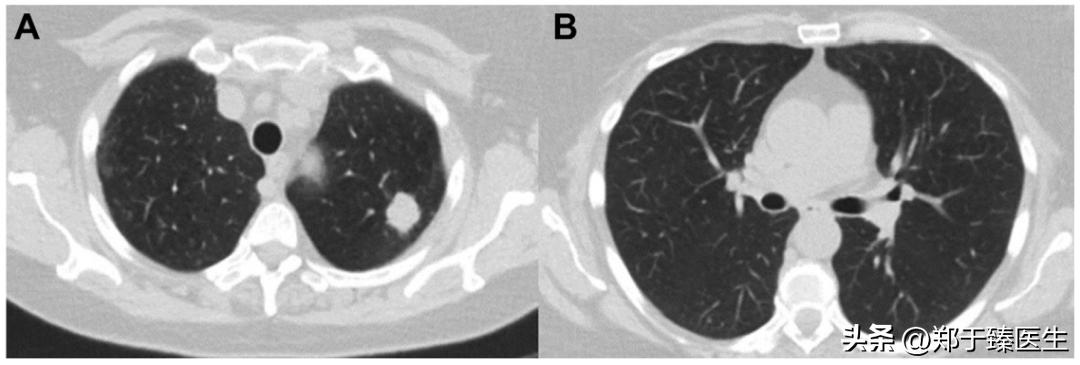
但在术前检查时发现该患者感染了新冠病毒,因此,其手术被暂停。
此后,患者一度出现胸闷气促不适,但在社区医院的处理下逐渐好转,并在感染新冠病毒以后第6周复测核酸转阴。
此时重拍胸部CT,发现左上肺实性病灶较前增大,双肺仍有多发炎症表现。
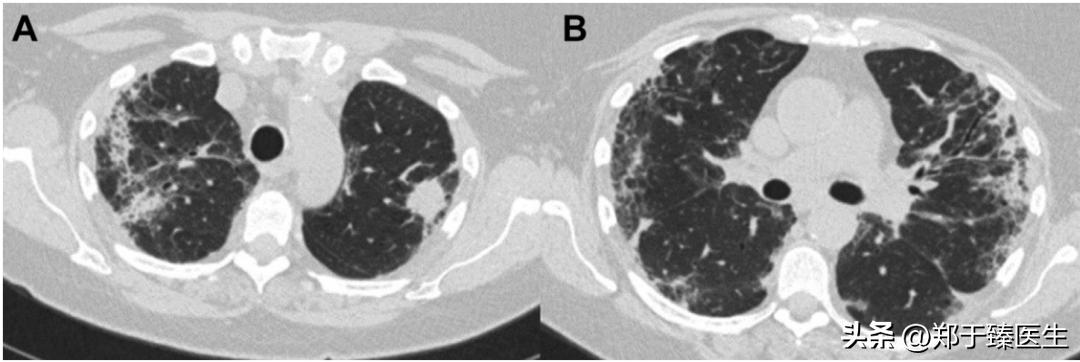
最终在充分权衡手术利弊的情况下,为患者开展了微创条件下的亚肺叶手术,切除了左上肺的固有段,术后患者恢复顺利而出院。

从目前的研究结果来看,针对一个大于2cm的实性病灶,其标准治疗方案毋庸置疑,仍然是肺叶切除。
而这个病人左上肺的实性结节>2cm,最终只做了固有段切除,其背后更多地是对新冠病毒感染导致肺炎的妥协。
Q6:手术结束后再次感染新冠病毒会有什么影响?
2022年8月,<J Thorac Cardiovasc Surg>刊载了一项回顾性研究,纳入98名接受手术的I-IIIA期肺癌患者,在术后90天内有5名患者感染新冠病毒(5.1%),其中2名死亡。亚组分析显示,相比术后90天感染,术后30天内的新冠病毒感染与死亡等严重不良事件具备更强的相关性。因此, 针对肺癌手术患者,降低术后1月内的感染风险对确保手术安全至关重要。
02 | 化疗
针对进展期肺癌患者,通常需要化疗来巩固治疗效果。但是,化疗往往会抑制骨髓造血,导致血小板降低、白细胞降低、淋巴细胞降低,从而导致机体免疫力下降,从而更容易感染新冠病毒,并在病毒感染期间引发严重的不良安全事件。
Q1:新冠病毒大流行期间,化疗对肺癌患者的具体影响是什么?
化疗对于肺癌患者的具体影响,可能包括以下两方面:
第一、降低人体免疫力,增加新冠病毒感染风险。
前段时间,我自己在临床上就遇到了一个食管癌患者,一直以来就没有感染过新冠病毒,没有症状,持续的核酸检测也都是阴性,结果以上化疗联合免疫治疗,当天就出现了发热,第2天复测核酸阳性,这背后的原因可能就是化疗导致人体免疫力下降带来的病毒复制增加。
郑于臻医生,赞26
类似的结果在文献上也屡有报道,2020年<BMJ>刊载的一项大型队列研究中,发现最近接受化疗的患者更容易遭遇严重的新冠感染事件,且风险随着骨髓抑制程度的增加而增加。
第二、降低人体免疫力,增加新冠病毒重症感染,甚至死亡风险。
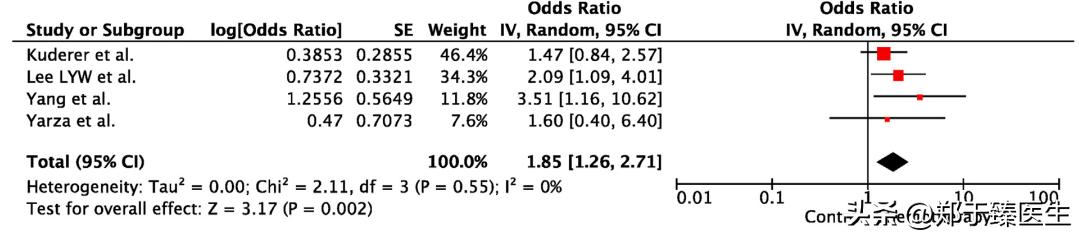
2020年,国际胸部肿瘤新冠病毒合作组织(TERAVOLT)开展了一项国际多中心临床研究,从八个国家筛选出200名感染新冠病毒的胸部恶性肿瘤患者,所有患者均接受积极的抗肿瘤治疗,分析发现,感染状态下的化学治疗将带来显著增高的死亡风险(HR=2.54, 95%置信区间 1.09~6.11)。
2022年,<Cancer Invest>上刊载了一项研究,纳入在新冠疫情大流行期间治疗的非小细胞肺癌患者111名,其中,66名接受单免疫治疗,而45名接受免疫联合化疗。分析显示,在66名接受单免疫治疗的人群中,没有出现因新冠而死亡的患者(0%),而在45名接受免疫联合化疗的人群中,则有3例新冠死亡病例(6.7%),这部分患者均大于70岁,且有较为严重的吸烟史。
2020年,<Eur J Cancer>上刊载了一项meta分析,分析不同的抗肿瘤治疗对感染新冠病毒的恶性肿瘤患者生存结局的具体影响,发现在校正其他预后因素的影响后, 化疗使这部分患者的死亡率显著提高85%。
03 | 免疫治疗
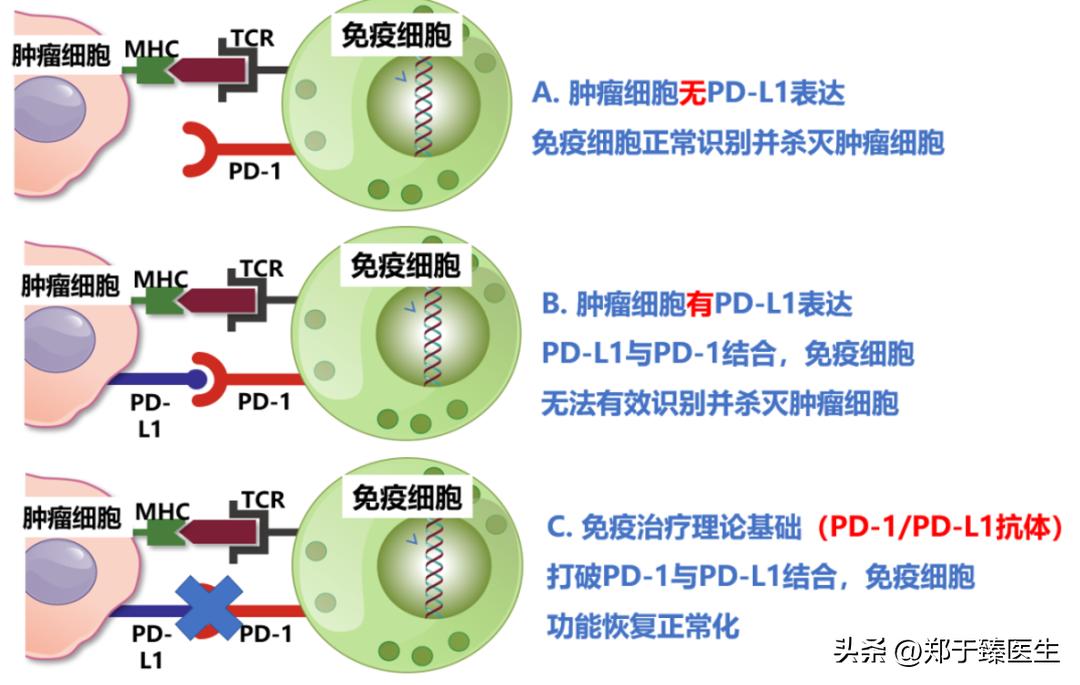
肺癌细胞会利用细胞表面表达的PD-L1与T细胞表面的PD-1相结合,从而让自身免疫系统无法识别,也就是免疫逃逸。免疫治疗就是开发针对性的药物,打断这种桥接,从而让身体的免疫系统重新识别并杀灭肺癌细胞。
Q1:新冠病毒大流行期间,免疫治疗对肺癌患者有什么具体的影响?
在新冠病毒大流行的早期,人们担心免疫治疗可能会加重新冠肺炎的并发症,比如免疫治疗带来的炎症因子风暴可能会和新冠病毒的炎症风暴相叠加,甚至进一步加重肺炎表现。但后续的一系列研究指出,即便在新冠大流行期间,免疫单药治疗也不会显著增加治疗风险。
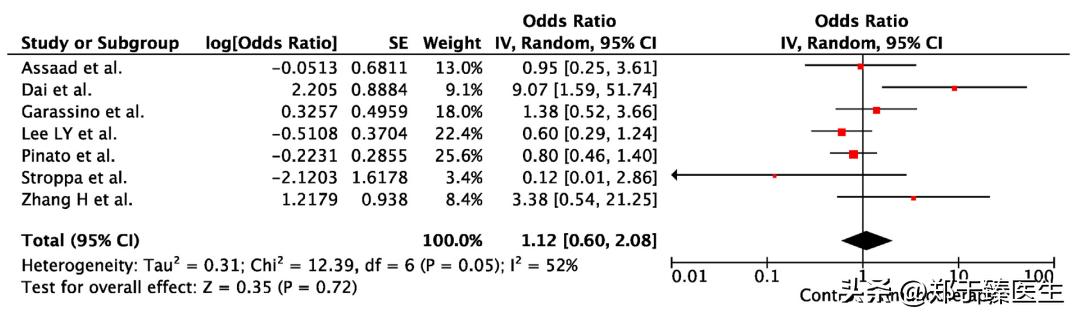
2022年<Cancer Invest>的一项研究,纳入66名非小细胞肺癌患者,在疫情大流行期间予以免疫单药治疗,最终没有出现新冠死亡病例。
2020年<Cancer Discovery>的一项研究,纳入69名合并新冠病毒感染的非小细胞肺癌患者,分析发现,是否给与免疫治疗并不会对疾病的严重程度造成影响,包括住院率、重症监护率以及死亡率。
2022年<Oncologist>上刊载的一项研究,从美国癌症中心一年诊疗数据筛选罹患感染新冠病毒的恶性肿瘤患者,基于是否给与免疫治疗分为两组,并匹配相关临床基本信息,发现施加免疫治疗影响的这部分患者的急诊就诊率、住院率和死亡率并没有大幅度的上升。
2020年<Eur J Cancer>上刊载了一项meta分析,分析不同抗肿瘤治疗对感染新冠病毒的恶性肿瘤患者生存结局的具体影响,发现 免疫治疗并不会对这部分患者的生存结局产生显著影响。
04 | 靶向治疗

与免疫治疗相似,靶向治疗也有一定的比例会引起治疗相关性肺炎。在疫情大流行初始,也有学者针对感染新冠病毒后的靶向治疗风险提出质疑。但是截至目前关于感染新冠病毒影响靶向治疗使用安全性的研究较少,我找到了以下两个研究:
2020年<Ann Oncol>上刊载了一项重磅研究,研究从20个国家纳入1012名感染新冠病毒胸部恶性肿瘤的患者,其中,82%是非小细胞肺癌,16%接受靶向药物治疗,分析发现, 在这个群体中使用靶向治疗并不会带来额外的治疗风险。
而在2020年<J Clin Oncol>上的另一项研究中,纳入295名感染新冠病毒的胸部恶性肿瘤患者,分析发现 使用靶向治疗的患者住院风险更低。
因此,从可及的少量数据来看, 靶向治疗可能不会显著增加感染新冠病毒人群的相关风险。
05 | 放疗
放疗也就是放射治疗,它是肺癌诊疗过程中一种非常重要的局部治疗手段。与手术直接切除病灶不同的是,放疗是利用射线照射,使肺癌细胞的DNA断裂,从而直接死亡或失去无限增殖能力。在现有的治疗模式下,放疗一般作为手术的替代疗法用于不可手术切除的肺癌患者。那么,放疗在新冠大流行期间,又有哪些值得注意的地方呢?
Q1:新冠大流行期间,是否应该推迟肺癌患者的放疗计划?
2020年,欧洲和美国放射治疗和肿瘤学会(ESTRO-ASTRO)邀请业内32位肿瘤放疗专家,针对六个常见的放射治疗场景,讨论了新冠病毒对治疗决策的具体影响。

专家组共识指出,介于基本疗效已经得到保障,对已经手术切除的局部晚期非小细胞肺癌(No.3)和小细胞肺癌的预防性全脑放疗(No.5),应该适当推迟放疗计划(4-6周)。
而对不可切除局部晚期非小细胞肺癌(No.2)、初治局限期小细胞肺癌(No.4)以及转移性非小细胞肺癌耐药且合并症状(No.6),因为及时的放疗对确保远期生存至关重要,因此不建议推迟放放疗计划。
Q2:新冠感染阳性患者,是否需要暂停放疗计划?
共识指出,放疗可能加重新冠感染风险, 对新冠阳性患者应该推迟放疗计划,直到患者检测为阴性且无症状。
Q3:正在进行放疗的患者如果感染新冠病毒(检测阳性),是否需要暂停放疗计划?
专家共识指出,当患者在放疗期间被诊断为新冠病毒感染阳性时,则应该根据放疗可能达到的效果进行综合评估:
针对已经手术切除的局部晚期非小细胞肺癌(No.3)、小细胞肺癌的预防性全脑放疗(No.5)和转移性非小细胞肺癌耐药且合并症状(No.6),放疗的目的在于巩固疗效、缓解症状,因此专家组普遍认为在这种已经有风险的情况下继续开展放疗不合时宜,而应该暂停治疗,直到病毒转阴且无症状后再行重启;
针对不可手术I期肺癌(No.1)、不可切除局部晚期非小细胞肺癌(No.2)和初治局限期小细胞肺癌(No.4),放疗的目的在于实现治愈效果,而规律不间断的放疗计划对于确保疗效至关重要,这种情况下则需要结合患者自身情况及治疗意愿进行综合评估,谨慎决策。
Q4:曾经接受过放疗的癌症患者,如果感染新冠病毒会有危险吗?
2021年,<Radiotherapy and Oncology>上刊载了一项研究,探讨了这个问题。
研究者筛选了 350 名先前接受过放疗且在随后感染新冠病毒的恶性肿瘤患者进行随访跟踪,最终发现,这部分感染患者有136名需要住院治疗(39%),60名出现了危及生命的并发症(17%),并有48名死亡(14%)。
也就是说,感染新冠可能会增加接受过放疗患者的住院治疗、并发症和死亡风险。这部分患者需要加强防护,尽可能减少感染新冠的风险。
06 | 治疗风险排序
前文我跟大家分享了在新冠疫情背景下肺癌患者常用疗法的相关风险,那具体到临床实践当中,到底哪种治疗的危险性最强呢?
2020年<Annals of Oncology>上刊载了一项研究,分析了新冠和癌症协会登记处(COVID-19 and Cancer Consortium Registry, CCC19)的诊疗信息,得到1586名感染新冠病毒额恶性肿瘤患者。
分析发现, 在感染新冠前1-3月内接受过抗肿瘤治疗的患者新冠相关死亡率为26%,显著高于其他患者(17%)。
在治疗方案上,危险性最大的是免疫联合化疗,其30天死亡率为29%。
三、写在最后

众所周知,灰犀牛是非洲大陆上的巨无霸,体重达2~5吨,它平时性情温和,只要不侵犯到它的领域或者挑衅它,基本不会对人或其他动物造成威胁。
但是,当我们完全对它放松警惕,甚至在遭遇时还不想着保持安全距离,反而一步步靠近试图调整角度进行抓拍,被激怒的灰犀牛就有可能向我们急冲而来,这时一切就都晚了。
这就是历史上非常有名的 灰犀牛事件 ,指的是那些既有或已经存在的、发生概率大的、显而易见却被视而不见、危机一旦爆发应对时间短,极有最终可能造成最大危机的危险事件。
新冠疫情,就是肺癌患者的灰犀牛事件:
其一,罹患肺癌患者往往免疫力较差,因此更容易感染新冠病毒。
其二,罹患肺癌患者的肺部基础情况往往较差,因此更容易在感染过程中引起严重的安全事件。
其三,即便阳康过后,体内病毒被自身免疫系统消灭殆尽,但大战过后肺部只剩一片废墟,此时我们又该如何重启抗肿瘤治疗。
其四,肺癌进展迅速且治疗手段多种多样,包括手术、放疗、化疗、靶向和免疫治疗,在疫情肆虐的大背景下,我们又应该如何制定最优方案,以实现最佳效果,同时降低治疗风险。
所有的这些,都是新冠病毒大流行期间,我们不得不直接面对的首要问题。
要想安全治疗,我们就要摸清他的习性,并在这个基础上制定我们个体化的有效的应对策略。
这个话题很大,也很重,为此,郑医生也是翻阅了大量的文献,解读了大量的数据。
本贴全文近1万字,其中单就直接引用的文献证据就多达27篇,工作量惊人。
但是促使我们完成这项艰巨工作的驱动力也很简单,就是希望能在大流行期间,能够为安全的肺癌治疗,提供一些粗浅的数据支持和个人思考:
思考1:感染新冠,核酸阳性,能不能做抗肿瘤治疗?
从目前证据来看,在感染新冠的情况下开展任何一种抗肿瘤治疗都有可能导致严重并发症,因此一旦感染都建议第一时间停止直到感染恢复。
思考2:新冠大流行期间,肺癌患者做哪种抗肿瘤治疗风险最大?
目前仍然是新冠大流行阶段,抗肿瘤治疗可能会导致肺癌患者免疫力下降,从而引发再次感染(复阳),因此具有较高的风险,其中,手术、放疗、化疗以及免疫联合化疗这4种治疗方案尤为明显,因此采用这4种治疗方案的患者需要尤为小心。
思考3:新冠大流行期间,肺癌患者做 手术 需要注意哪些细节?
1. 阳性不能做;
2. 阳性转阴后的手术时机,需要结合具体情况进行评估:
A-针对那些相对惰性的早期肺癌(比如磨玻璃肺癌),因为肿瘤进展缓慢,建议至少转阴7周以上再进行手术干预;
B-针对那些比较活跃的进展期肺癌,因为肿瘤进展迅速,则需要综合评估患者的基本情况再做决定,有条件的尽量宽限到转阴7周,如果条件不足的,建议也至少达到症状缓解甚至无症状条件下再进行手术干预,因为从目前数据来看,在症状持续下开展手术,术后风险较大,因此不予推荐。
3. 在手术切除范围上,建议更加灵活的进行综合考量,在合并肺炎的基础上,为了更好地确保手术安全性,妥协的亚肺叶切除或许是更优选择;
4. 术后恢复建议:
术后1个月内一旦再次感染将会带来显著增高的死亡风险,因此在这个时期内要避免着落、避免熬夜等可能损伤机体免疫力的行为,多喝热水确保核心体温。
5. 术后辅助治疗建议:
A-对需要术后辅助治疗的患者,建议及早完善基因检测,对于有条件接受靶向治疗的,优先选择靶向治疗;
B-对于没有条件接受靶向治疗的患者,如病情需要接受化疗,建议等术后充分恢复一个月且确定无感染状况下再予积极的巩固治疗,从而避开治疗的高风险时期。
思考4:新冠大流行期间,肺癌患者接受 化疗 需要注意哪些细节?
因为化疗可能伤及患者机体免疫力,导致复阳风险,因此建议对基础情况较差的老年患者,酌情降低化疗药物用量(尤其是那些具备强力骨髓抑制副作用的抗肿瘤药),确保治疗安全性。
必要时,可以采取小剂量、多频次的节拍化疗,在保障基本疗效的前提下,实现安全用药。
关于节拍化疗,郑医生之前有个帖子有过专门介绍:
医生都觉得没希望的晚期肺癌,用了这个方案,居然不到四天就缩小了!
思考5:新冠大流行期间,肺癌患者接受 靶向治疗 需要注意哪些细节?
从目前来看靶向治疗安全性较好,但依然有两点建议:
1. 现在研究靶向治疗和新冠感染风险相关性的研究不多,因此靶向治疗安全性较好的这个结论依然有待商榷;
2. 从目前来看应用靶向药无需特别减量;
3. 少部分靶向药,在用药期间也会抑制骨髓造血,因此我建议大家在用药期间也尽量每周测一次血常规,一旦出现白细胞计数不足4*10^9/L或中性粒细胞计数不足2*10^9/L,则意味着机体免疫力不足,建议酌情停药或减量,直至指标正常后再接着使用。
思考6:新冠大流行期间,肺癌患者接受 免疫治疗 需要注意哪些细节?
在刚接触新冠病毒缺乏有效数据支持的情况下,免疫治疗因为可能带来更严重的炎症风暴,从而加重新冠病毒损害。
但是,从现在一系列的研究数据来看,单纯的免疫治疗应该是很安全的。
在少部分的研究中甚至发现,接受免疫治疗的患者,出现新冠严重不良事件的风险更低。
Mortality Among Adults With Cancer Undergoing Chemotherapy or Immunotherapy and Infected With COVID-19
因此,应用单纯的免疫治疗,只要避开感染阶段即可。
此外,对于那些基础情况不佳的感染高风险患者,单纯的免疫治疗值得获得更大的优先推荐度,比如针对(PD-L1表达>50%)的人群。
思考7:新冠大流行期间,肺癌患者接受 免疫联合化疗 需要注意哪些细节?
虽然单纯的免疫治疗是很安全的,但是一旦联合化疗,则将会带来显著增高的死亡风险,这个风险甚至要高于单纯的化疗本身。
郑医生自己在临床上就听说过一个病例,这个病人身体很好,放开以后一直都没有感染过新冠病毒(核酸持续阴性&自身也没有症状),结果一上免疫联合化疗,当天发烧,第二天复测核酸阳性,随即出现严重的肺部炎症。
因此,针对要开展免疫联合化疗的患者,在治疗前一定要就使用方案以及应用剂量进行仔细权衡和再评估:
1. 核酸情况如何?有无合并感染?
2. CT情况如何?有无合并肺炎?
3. 患者身体情况如何?能否耐受联合治疗这种强力方案?
4. 病情情况如何?化疗是否必不可少?能否以单纯免疫治疗进行替代/过渡?
5. 如必须开展联合治疗,是否可以酌情减少骨髓抑制较强的化疗药物的用量?
思考8:新冠大流行期间,肺癌患者接受 放疗 需要注意哪些细节?
现在证据表明,放疗可能增加新冠感染风险,为此,欧洲和美国放射治疗和肿瘤学会(ESTRO-ASTRO)曾在2020年拟定专家共识对新冠期间的肺癌放疗做出如下推荐:
1. 阳性不能做,要做放疗,必须核酸转阴且无症状;
2. 在某些仅具备辅助功效的放射治疗,建议适当延期,从而确保患者安全,包括:已经手术切除的局部晚期非小细胞肺癌(术后巩固放疗)和针对小细胞肺癌的预防性全脑放疗(Sharprophylactic cranial irradiation, PCI);
3. 放疗期间感染新冠病毒,是否暂停放疗计划则取决于放疗本身所能达到的疗效进行评估,总体而言,针对已经手术切除的局部晚期非小细胞肺癌、小细胞肺癌的预防性全脑放疗和转移性非小细胞肺癌耐药且合并症状的姑息放疗,放疗的目的在于巩固疗效、缓解症状,总体必要性不强,因此建议一旦感染,立即停用。
思考9:新冠大流行什么时候停止?
从目前来看,新冠疫情或许将会一直持续下去,那是不是说这种畏首畏尾的诊疗困局将会一直持续下去?
我觉得并不是。
其实新冠病毒的危害,是跟它的病毒量密切相关的,简单来说,病毒量越大,造成的危害越大。
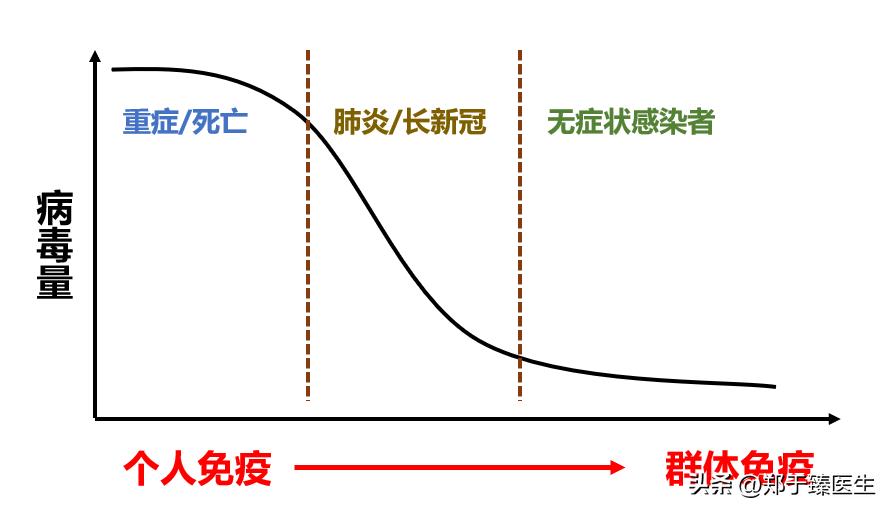
在开放初期,群体免疫尚未广泛形成,此时的病毒量是最大的,因此造成的破坏力也是最强的,这也是为什么国内每个城市,第一波开放后造成的重症/死亡人数是最多的原因。
而随着病毒的广泛传播,被感染的人数越来越多,相应的痊愈的比例越来越大,在这个过程中,针对新冠病毒的群体免疫力逐渐被构建起来,病毒所造成的危害也就越来越小了。
那如何判断我们所处的环境是否安全,目前并没有一致的评价标准,但是我个人有一点小思考,就是当国内医院的呼吸科收住患者情况基本恢复至开放前水准,就说明新冠病毒对人体已经不会造成明显的危害了,也就说明新冠大流行的阶段已经正式过去。此后,介于病毒的毒力已经很弱了,针对肺癌的抗肿瘤治疗基本就可以恢复至疫情前水平,直到复杂的演进机制下诞生出全新的毒株。
参考文献:
1. Differences in Outcomes and Factors Associated With Mortality Among Patients With SARS-CoV-2 Infection and Cancer Compared With Those Without Cancer: A Systematic Review and Meta-analysis. JAMA Netw Open. 2022 May 2;5(5):e2210880.
2. Low Serological Prevalence of SARS-CoV-2 Antibodies in Cancer Patients at a German University Oncology Center. Oncol Res Treat. 2022;45(3):112-117. doi: 10.1159/000520572 .
3. Severity of COVID-19 in patients with lung cancer: evidence and challenges. J Immunother Cancer. 2021 Mar;9(3):e002266.
4. Risk of SARS-CoV2-Related Mortality in Non-Small Cell Lung Cancer Patients Treated with First-Line Immunotherapy Alone or in Combination with Chemotherapy. Cancer Invest. 2022 May;40(5):406-412.
5. Patients with Cancer Appear More Vulnerable to SARS-CoV-2: A Multicenter Study during the COVID-19 Outbreak. Cancer Discov. 2020 Jun;10(6):783-791.
6. Mortality Among Adults With Cancer Undergoing Chemotherapy or Immunotherapy and Infected With COVID-19. JAMA Netw Open. 2022 Feb 1;5(2):e220130.
7. Impact of Immune Checkpoint Inhibitors on COVID-19 Severity in Patients with Cancer. Oncologist. 2022 Mar 11;27(3):236-243.
8. Lung Cancer Surgery in the Early Phase After Acute COVID-19 Pneumonitis. Ann Thorac Surg. 2022 Apr;113(4):e243-e245.
9. How SOLID is the immune system's response to the deadly duo of lung cancer and SARS-CoV-2? Transl Lung Cancer Res. 2022 Feb;11(2):126-131.
10. Interactions between COVID-19 and Lung Cancer: Lessons Learned during the Pandemic. Cancers (Basel). 2022 Jul 23;14(15):3598.
11. Cancer associates with risk and severe events of COVID-19: A systematic review and meta-analysis. Int J Cancer. 2021 Jan 15;148(2):363-374.
12. Experiencing the SARS-CoV-2 Pandemic Whilst Living With Cancer. Qual Health Res. 2022 Feb;32(3):426-439.
13. The impact of the COVID-19 pandemic on surgical treatment of lung cancer. Pol Arch Intern Med. 2022 Feb 28;132(2):16191.
14. Safety of lung cancer surgery during COVID-19 in a pandemic epicenter. J Thorac Cardiovasc Surg. 2022 Aug;164(2):378-385.
15. SARS-Cov-2 infection in cancer patients, susceptibility, outcome and care. Am J Med Sci. 2022 Nov;364(5):511-520.
16. Learning through a Pandemic: The Current State of Knowledge on COVID-19 and Cancer. Cancer Discov. 2022 Feb;12(2):303-330.
17. Mortality and pulmonary complications in patients undergoing surgery with perioperative SARS-CoV-2 infection: an international cohort study. Lancet. 2020 Jul 4;396(10243):27-38.
18. Timing of surgery following SARS-CoV-2 infection: an international prospective cohort study. Anaesthesia. 2021 Jun;76(6):748-758.
19. Effects of Delayed Surgical Resection on Short- and Long-term Outcomes in Clinical Stage I Non-Small Cell Lung Cancer. Ann Thorac Surg. 2015 Jun;99(6):1906-12; discussion 1913.
20. Living risk prediction algorithm (QCOVID) for risk of hospital admission and mortality from coronavirus 19 in adults: national derivation and validation cohort study. BMJ. 2020 Oct 20;371:m3731.
21. COVID-19 in patients with thoracic malignancies (TERAVOLT): first results of an international, registry-based, cohort study. Lancet Oncol.2020 Jul;21(7):914-922.
22. Impact of PD-1 Blockade on Severity of COVID-19 in Patients with Lung Cancers. Cancer Discov. 2020 Aug;10(8):1121-1128.
23. A systematic review and meta-analysis: the effect of active cancer treatment on severity of COVID-19. Eur J Cancer. 2020 Dec;141:92-104.
24. LBA75 Defining COVID-19 outcomes in thoracic cancer patients: TERAVOLT (Thoracic cancERs international coVid 19 cOLlaboraTion). 2020 Annals of Oncology.
25. Thoracic Cancers International COVID-19 Collaboration (TERAVOLT): Impact of type of cancer therapy and COVID therapy on survival. 2020 Journal of Clinical Oncology.
26. Association of prior radiation dose to the cardiopulmonary system with COVID-19 outcomes in patients with cancer. Radiother Oncol. 2021 Aug;161:115-117.
27. LBA71 Systemic cancer treatment-related outcomes in patients with SARS-CoV-2 infection: A CCC19 registry analysis. 2020 Annals of Oncology.