痛风,最简单的风湿病。
在风湿免疫科,痛风是最简单的疾病,为什么?
首先,痛风的形成机制很简单。痛风属于代谢性风湿病,其形成机制就是我们中学时都学过的化学原理:血中尿酸浓度超过饱和度,就析出结晶,沉积在关节腔的尿酸盐结晶对关节滑膜的化学、物理刺激而诱发急性关节炎。
其次,痛风的治疗靶点很清晰。把痛风患者的血尿酸控制并维持在目标值以下:有痛风石的300μmol/L以下,无痛风石的360μmol/L以下。只要将血尿酸控制在目标值之内,沉积在关节腔内的尿酸盐结晶就会逐渐溶解目标,当这些些结晶溶解干净以后,我们再坚持将血尿酸值维持在目标值以内,痛风就不会再发了。
现实中却有许多痛风患者后果很严重!
我们在临床上经常会遇到不少因痛风导致严重后果的患者,包括:关节严重变形导致生活不能自理、因尿酸性肾病导致的慢性肾功能不全甚至尿毒症需要长期血透,以及长期滥用痛风有关药物导致严重药物副作用等。
我们最近收治了1例以上三种严重后果均出现的痛风患者。
患者×××,53岁,义乌人,因腹泻10天,发热5天住义乌某医院,原有痛风病史10余年。住院6天后仍有发热,并出现双下肢水肿,于2021年10月21日转来本院。查体发现双手、双足多关节肿胀伴较多痛风石,化验血肌酐429.0μmol/L,血尿酸569.8μmol/L,血超敏C-反应蛋白大于200mg/L,血沉60mm/h,双肾B超示双肾多发结石。
入院当天出现黑便,量较多,给予急诊内镜检查,胃镜示胃窦多发溃疡,肠镜示回肠、回盲瓣多发溃疡。
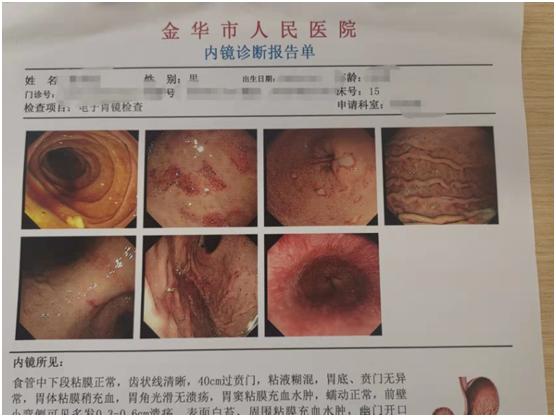
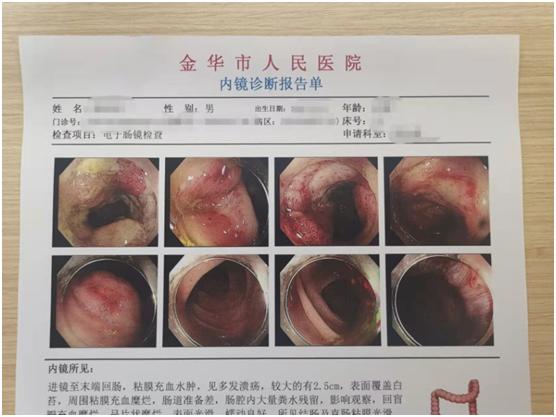
经我院治疗后血肌酐降至195μmol/L。
追问病史,患者得痛风已10年余,基本是处于“不痛不治”的状态:一有疼痛就吃双氯酚酸钠片、秋水仙碱片,没有疼痛啥也不管。发病前几年,每年痛风发作几次,只需间断服用止痛药。后来发作越来越频繁,并出现痛风石。1年余来,长年有关节疼痛,因此几乎长年服用双氯酚酸钠片、秋水仙碱片。已1 年余未到医院就诊,所服药物都是自行从药店购买。既不复查血尿酸,也不服用降尿酸药。
双氯酚酸属于非甾体抗炎药,非甾体抗炎药通过多种机制对整个消化道黏膜均有损伤作用,破坏黏膜完整性,造成黏膜糜烂、溃疡,严重者发生消化道出血,甚至穿孔。
为什么会有这么多的痛风患者后果很严重?
原因就是在治疗上没有针对高尿酸血症这个根本!一定要记住:没有高尿酸血症,就没有痛风,高尿酸血症是痛风的元凶。只有坚持长期降尿酸治疗,将血尿酸维持在目标值以下,才能使痛风不再发作、才能痛风的危害降到最低。
像以上这位先生,居然既不复查血尿酸,也不服用降尿酸药,而经常吃两种止痛药双氯酚酸和秋水仙碱,典型的舍本逐末。结果是:痛风的主要危害都出现了,还招致严重的药物副作用。
痛风与高尿酸血症控制不理想的后果有哪些?
高尿酸血症不控制最主要的后果是痛风反复发作,持续高尿酸血症会导致痛风石形成、痛风石性慢性痛风性关节炎,以及尿酸性肾病、尿酸性尿路结石,严重者出现关节破坏、肾功能不全。
我们每年都会碰到痛风引起关节严重畸形以及尿毒症需要透析的患者,我们曾遇到1例由于双足每个足趾均有较多痛风石形成导致穿靯困难,后来患者自行用针刺破痛风石希望痛风石缩小,最后引起感染无法控制需要截趾的严重后果。
由于尿酸盐可以在多系统沉积,因此高尿酸血症还与多种疾病发病相关。有研究显示,普通人群血尿酸水平每增加60μmol/L ,新发糖尿病风险增加17%,高血压病发病相对风险增加13%,冠心病死亡风险增加12%。
痛风患者出现严重后果非常可惜,因为完全可以避免!
得了高尿酸血症,应该怎么办?
关于高尿酸血症的处理,应该分为三种情形:一是无症状高尿酸血症怎么处理;二是痛风首次发作以及每年发作不超过1次时高尿酸血症怎么处理;三是每年发作达到2次或2次以上或有痛风石形成时高尿酸血症怎么处理。
第一种情形:高尿酸血症是产生痛风的必要条件,血尿酸值越高,发生痛风的概率越高。但确有不少高尿酸血症患者终身不发生痛风,这种情况称为无症状高尿酸血症。无症状高尿酸血症不是启动降尿酸药物治疗的时机,但应进行饮食控制、规律运动、控制体重、定期复查,并由风湿免疫科定期进行风险评估,根据风险情况决定是否启动降尿酸治疗。第二种情形:考虑风险-获益以及药物经济学等因素,仍可不启动降尿酸治疗,但若存在以下情况应综合评估决定是否开始降尿酸治疗:合并中重度慢性肾脏病(3期及以上)、血尿酸大于540μmol/L、存在尿路结石。第三种情形要立刻启动药物降尿酸治疗。美国风湿病学会2020痛风指南指出的三种降尿酸治疗的强指征是:痛风石、痛风发作每年达到2次或2次以上、存在痛风引起的影像学损害。
目前临床上常用的降尿酸药有促尿酸排泄药苯溴马隆以及抑制尿酸合成药非布司他、别嘌醇,应根据尿尿酸排泄情况、肾功能、有无尿路结石等针对性地选择。另外,还要根据尿液酸碱度情况决定是否给予碱化尿液治疗。
无论哪种情形,均应进行长期的营养管理、长期保持健康的生活方式,并且不同阶段膳食摄入应有所不同。2017年,国家卫健委发布了《高尿酸血症与痛风患者膳食指导》,其中指出应避免的高嘌呤食物有动物内脏、带甲壳的海产品、浓肉汤、肉汁。戒酒很有必要,美国的研究显示,戒酒后血尿酸下降平均达96μmol/L。要限制含果糖饮食摄入,现在年轻人高尿酸血症越来越多,跟喝饮料有明显关系。国外的研究还证实了肥胖与高尿酸血症、痛风的关系,有一研究发现肥胖痛风患者平均体重下降5公斤,平均血尿酸下降66μmol/L;另一研究发现BMI增加超过5%,痛风发作机会增加60%,BMI减少超过5%,痛风发作机会减少40%。
针对高尿酸血症的目标治疗是近几年痛风治疗理念最重要的进展。我国以及美国、欧洲的痛风诊疗指南均强烈推荐:有痛风石的血尿酸值维持在300μmol/L以下,无痛风石的血尿酸值维持在360μmol/L以下。
为达到目标必须坚持药物治疗与保持健康生活方式相结合。
需要强调的是要将血尿酸长期维持在目标值以下,很多患者在血尿酸值达到目标值后就立刻停药,导致血尿酸很快回升,痛风复发。我们必须彻底摒弃“不痛不治”的错误做法。痛风治疗,贵在坚持!
近几年来,我们坚持目标治疗理念,加强痛风患者的科普宣教与日常管理,将在我科诊疗的大多数痛风患者的血尿酸维持在目标值以下,有很多痛风患者已多年没有痛风发作,有些患者的痛风石逐渐缩小、减少,有些已经出现肾功能损害的患者肾功能保持稳定、有些明显好转。
痛风急性发作怎么处理?
痛风急性发作时要尽早给予抗炎止痛治疗,抗炎止痛治疗的一线用药是秋水仙碱和非甾体抗炎药。糖皮质激素是痛风发作的二线用药,在秋水仙碱和非甾体抗炎药无效或有禁忌时才使用。
痛风急性发作时最常见、最低级的错误是使用抗生素。痛风是关节炎症,有很多人理所当然当然用上了抗生素,但痛风是由于尿酸盐结晶沉积引起的化学性炎症,而非细菌感染引起的感染性炎症,因此使用抗生素肯定无效。而且有可能招致副作用,曾有痛风发作使用青霉素引起过敏性休克而死亡的报道,教训非常惨痛!
难治性痛风、严重的晚期痛风怎么处理?
虽然痛风控制并不难,我们体会绝大多数的痛风急性发作及高尿酸血症经综合处理都可以得到良好控制。
但还是会碰到难治性病例,包括痛风急性发作难以控制以及血尿酸难以达标。
对于痛风急性发作,首先特别强调要尽早治疗,痛风发作24小时以内用药往往效果较好。效果不好者要审视诊断是否正确,并要注意是否会合并其他原因的关节炎。实在难以控制者可考虑使用白介素-1拮抗剂、TNF拮抗剂等,后两者是生物制剂,对难治性痛风常常有效,但一般不首选使用。
对于血尿酸难以达标者,首先要注意生活方式改变及饮食控制,必要促尿酸排泄药和抑制尿酸药可以联合使用。另外,尿酸酶类药物拉布立酶、普瑞凯希已应用于临床,降尿酸效果很好。
对于严重的晚期痛风,例如有些痛风患者,病程长,血尿酸长期控制不理想,出现大关节巨大痛风石,严重影响生活。对于这类患者,我们先由我院关节外科在关节镜下行尿酸盐结晶清理术,起到立竿见影的效果。手术后继续给予降尿酸治疗,将血尿酸维持在目标值以下,以防再次出现痛风石。
随着生活水平的提高,曾经的“王者之病”痛风已经走进寻常百姓,发病率逐渐上升,我国高尿酸血症患病率高达13.3%,并且呈现年轻化趋势,已成为仅次于糖尿病的第二大代谢性疾病。
由于血尿酸升高超过了其饱和度导致尿酸盐在组织沉积是痛风发病的根本原因,通过综合途径使血尿酸达到并维持在目标值以下是治疗痛风的最佳路径。有专家认为,长期控制血尿酸在目标值以下有望治愈痛风。