本期重点解读: 1 对于胃增生性息肉患者,不切除易恶性转化,而切除后又容易复发,那到底该怎么办呢?2 胃底腺息肉切除后为什么有必要定期进行胃镜监测?3.为什么说发现胃腺瘤性息肉后必须行胃镜或手术切除?4. 为什么建议对胃镜下检出胃息肉的患者,有必要及时行结肠镜检查?
胃息肉是突出于胃黏膜表面之上的腔内病变。胃息肉通常很小且无症状,往往(90%以上)是由于其他原因在胃镜检查中偶然发现的,发病率在2%~6%之间。做胃镜活检后发现病理检查报告写有“胃增生性息肉” 、“胃底腺息肉”和“胃腺瘤性息肉”等 。大多数患者分不清这些息肉有什么不同,有些认为反正都是息肉,又不是癌症,有什么可怕的? 而有些患者在网络上查了胃息肉的相关资料,说有的息肉可能是恶性或癌前病变,就惶惶不可终日。那么胃息肉到底可不可怕?胃镜检查检出胃息肉该怎么办?
1.胃息肉病理类型:
根据2020年中华医学会病理学分会消化疾病学组关于“胃肠道腺瘤和良性上皮性息肉的病理诊断共识(2020)”,胃息肉病理类型包括增生性息肉、胃底腺息肉、腺瘤性息肉和错构性息肉,其中错构性息肉少见,本文不做介绍。
2.胃息肉恶性转化的风险:
传统研究和大多数教科书认为,胃腺瘤具有很高的恶性潜能,并通常与同时性胃腺癌相关,但认为胃增生性息肉恶性转化的风险非常低,而散发性胃底息肉几乎没有恶变倾向。因此,在临床上,发现胃腺瘤后可能将患者纳入胃镜监测程序,而对于诊断为胃增生性息肉或胃底腺息肉的患者,通常仅建议进行有限的随访。然而,近年来,大量临床研究结果表明,胃腺瘤以外的胃息肉也有癌变风险。因此,对于胃增生性息肉或散发性胃底腺息肉患者也有必要行胃镜切除并定期胃镜监测。
3.胃息肉临床症状:
绝大多数胃息肉是无症状的。最常见的症状是消化不良、胃酸返流、胃灼热、腹痛、早饱、胃出口梗阻、胃肠道出血、贫血和疲乏。由于大多数息肉小于2厘米,只有在体检时才有助于发现胃息肉。
4.胃增生性息肉(又称为炎性息肉或再生性息肉)
在我们国家的不同地区,胃增生性息肉(见图1)占多数。
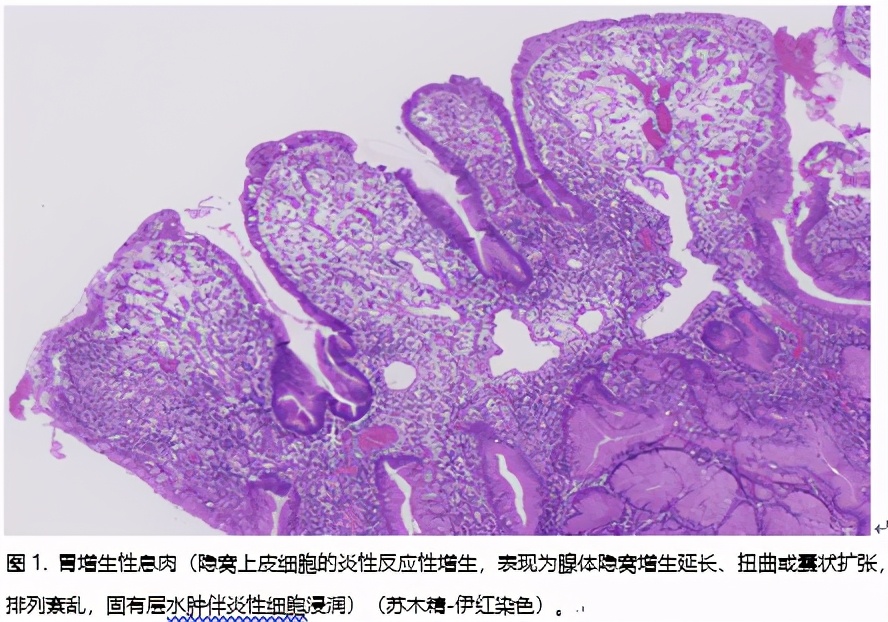
⑴ 胃增生性息肉发生的病因:
胃增生性息肉占上皮性胃息肉的30%-93%,其病因可能与以下原因引起的局灶性炎症反应和黏膜损伤有关:
①胃食管反流病。
②幽门螺杆菌引起的胃炎。
③恶性贫血。
④胃糜烂和溃疡。
⑤既往行胃部手术。
⑵ 胃增生性息肉的恶性转化:
胃增生性息肉通常具有幽门螺杆菌胃炎、自身免疫性胃炎或肠上皮化生的背景,因此,胃镜检出胃增生性息肉后应仔细检查周围的胃黏膜,以识别这些癌前病变。试图在胃镜下对胃增生性息肉恶性病变定性通常并不可靠,息肉活检可漏诊高达50%的不典型增生。胃增生性息肉的恶性转化潜能已被证实(见图2-A,B,C),主要发生在直径大于1cm的息肉中,在5%~37%的病例中发现局灶性肠上皮化生,2%~20%的病例中发现不典型增生,2%~6%的病例中发现胃腺癌。近年来,越来越多的临床研究表明,胃增生性息肉不仅可以恶性转化为高分化或中分化腺癌,也可以转化为低分化腺癌。

⑶ 胃增生性息肉切除后的复发:
大多数胃增生性息肉患者在息肉切除后可能局部复发,因此需要定期进行胃镜监测。
⑷ 对于胃增生性息肉患者,不切除易恶性转化,而切除后又容易复发,那到底该怎么办呢?
常见的胃增生性息肉由幽门螺杆菌感染引起的萎缩性胃炎或伴有高胃泌素血症的自身免疫性胃炎(A型胃炎)发展而来。
①与幽门螺杆菌感染有关的胃增生性息肉:
在幽门螺杆菌感染率仍然很高的东亚国家,胃增生性息肉的发病率最高。在我们国家,胃增生性和炎性息肉在不同地区占多数。
日本、韩国和我国的临床研究表明,在根除幽门螺杆菌后,70%~80%的胃增生性息肉缩小或消失。英国胃肠病学会建议,将根除幽门螺杆菌作为胃增生性息肉患者的主要治疗方法。美国胃肠内窥镜学会指南建议,在幽门螺杆菌阳性的情况下首先根除幽门螺杆菌。并建议对大于0.5厘米的胃增生性息肉行切除术。我国消化病学分会指南也建议,将增生性息肉作为根除幽门螺杆菌的适应症。
因此,建议胃增生性息肉同时伴幽门螺杆菌感染的患者,在行息肉切除之前可先尝试根除幽门螺杆菌治疗。如果息肉缩小或消失,就不需要胃镜切除这类息肉。
另外,在胃镜切除息肉后,幽门螺杆菌感染状态与胃增生性息肉的高复发率密切相关。因此,已做了胃增生性息肉切除的患者,有必要检测自己是否有幽门螺杆菌感染,如果为阳性,则根除幽门螺杆菌可以降低复发率。
②与高胃泌素血症的自身免疫性胃炎(A型胃炎)有关的胃增生性息肉:
根除幽门螺杆菌并非对所有的胃增生性息肉病例都有效,尤其是对于与自身免疫性胃炎(A型胃炎)有关的那些。除胃镜或手术切除外,目前还没有针对有幽门螺杆菌阴性的A型胃炎背景的胃增生性息肉的有效治疗方法。此外,这种类型的息肉由于高胃泌素血症而使其具有潜在的恶性转化风险,因此当怀疑有恶性转化时,应考虑进行胃镜或手术切除。
③除自身免疫性胃炎(A型胃炎)引起的高胃泌素血症外,其他原因导致的高胃泌素血症也可能促进胃增生性息肉的发生。近几年来,国外研究陆续有质子泵*制剂抑**诱导的高胃素血症引起胃增生性息肉的报道,认为长期使用质子泵*制剂抑**可能是幽门螺杆菌感染阴性的胃增生性息肉发生的危险因素。在临床上,质子泵*制剂抑**可用于返流性食管炎和消化性溃疡以及根除幽门螺杆菌感染的治疗。当使用质子泵*制剂抑**治疗这些疾患时,如果胃镜检查又同时诊断出胃增生性息肉,则应考虑是由质子泵*制剂抑**诱导的高胃素血症引起的。应减少质子泵*制剂抑**的剂量或换用H2受体拮抗剂。
5.胃底腺息肉
⑴胃底腺息肉概况:
在西方国家人群中,由于长期使用质子泵*制剂抑**,胃底腺息肉(见图3)是最常见的胃息肉。胃底腺息肉患者的幽门螺杆菌感染率很低,因此,在幽门螺杆菌感染率仍然很高的东亚国家人群中,胃底腺息肉的发病率排在第二位,低于胃增生性息肉。
目前我国对于胃底腺息肉的诊治缺乏相应指南。有研究报道,在停用质子泵*制剂抑**后,胃底腺息肉可明显缩小或消失。因此,在行息肉切除之前可先尝试减少质子泵*制剂抑**的剂量或换用其他药物,如果息肉缩小或消失,就不需要胃镜切除这类息肉了。

⑵胃底腺息肉切除后为什么有必要定期胃镜监测?
胃底腺息肉可为散发性或与家族性腺瘤性息肉病相关。
在家族性腺瘤性息肉病相关的胃底腺息肉患者中,44%~54% 伴有不典型增生(见图4,5),此类息肉应胃镜切除并定期胃镜监测。


临床上所见到的绝大多数是散发性胃底腺息肉,以女性多见。以前的研究认为,散发性胃底腺息肉几乎没有恶性变的可能,因此很多国家相关指南建议对散发性胃底腺息肉患者不推荐胃镜切除,也无需随访,仅建议行胃镜活检以排除其他不典型增生或腺癌。近年来,国内外有陆续发现散发性胃底腺息肉患者可发生不典型增生(见图6)和癌变(高、中、低分化腺癌)的报道。然而,息肉活检可漏诊高达50%的不典型增生或癌灶。而且,散发性胃底腺息肉切除后的复发率较高,因此,散发性胃底腺息肉也有必要行胃镜切除并进行定期胃镜监测。

6.胃腺瘤性息肉(简称胃腺瘤)
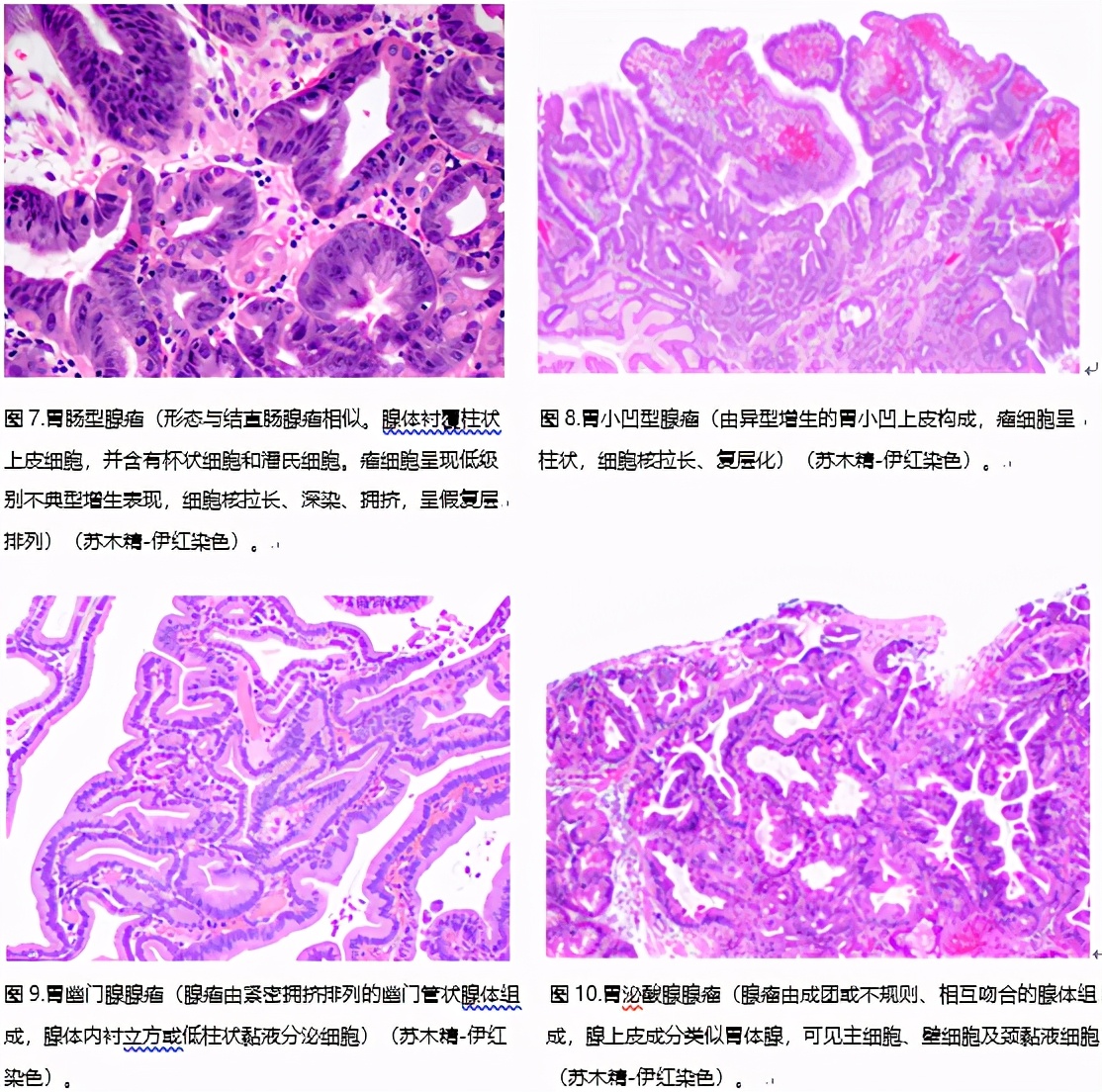
大多数胃腺瘤局限于胃窦,,多为单发。胃腺瘤分为肠型腺瘤(见图7)、胃小凹型腺瘤(见图8)、幽门腺腺瘤(见图9)和泌酸腺腺瘤(见图10),其中以肠型肠型腺瘤最为常见。胃腺瘤在胃癌高发地区((如韩国、日本、中国))常见,占胃息肉总数的3%~25%。胃腺瘤好发于男性。
⑴为什么说发现胃腺瘤后必须行胃镜或手术切除?
据报道,胃腺瘤的恶性潜能为6.8%~55.3%。仅活检不足以评估腺瘤的潜在恶性程度。
①胃腺瘤与慢性萎缩性胃炎、肠上皮化生和不典型增生密切相关,慢性萎缩性胃炎是胃癌的癌前疾病,肠上皮化生和不典型增生是胃癌的癌前病变。
②即使胃镜活检为良性,有些胃腺瘤也含有恶性细胞。
③胃腺瘤与同时性或异时性胃癌的发生密切相关(见图11)。

④胃腺瘤见于9%~50%的家族性腺瘤息肉病患者,而在亚洲国家,家族性腺瘤息肉病患者的胃癌发生率为2%~4%。
⑤胃腺瘤患者发生继发性大肠癌和胰腺癌的风险更高。
⑵胃腺瘤性息肉切除后复发怎么办?
胃镜切除易复发且不能完全消除癌症风险。需要进行定期胃镜监测。
7.为什么建议对胃镜下检出胃息肉的患者,有必要及时行结肠镜检查?
国内外大量研究表明,胃底腺息肉、增生性胃息肉和胃腺瘤是结直肠息肉和结直肠肿瘤((腺瘤和癌))发病的危险因素。不管胃息肉的数目、大小、位置或病理如何,建议胃镜下检出胃息肉的患者(特别是≥40岁),有必要及时行结肠镜监测,以筛查结直肠息肉或结直肠肿瘤(腺瘤和癌)。