
出血和血管并发症不仅增加PCI患者住院费用、延长住院日,而且导致短期或者长期患病率和死亡率的上升。出血事件是可以尽力避免的,减少出血和血管事件发生率也是在提高PCI手术安全性、增进医疗卫生水准。因此,医生应加强识别术后出血、血肿,并作为质量评估指标之一。本文回顾PCI治疗出血风险下降的最近进展,帮助临床医师个体化评估患者出血风险,合理选择介入治疗,减少高危患者出血风险。
1. PCI相关的出血定义与预测因素
1.1. 出血定义
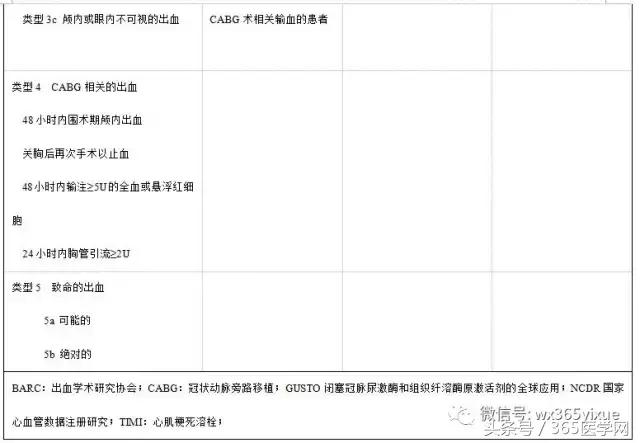
目前缺乏统一的出血定义标准,表1重点列举了4个出血定义。第一种,出血学术研究协会(BARC)将出血分为五种临床分类,此种定义不仅兼顾出血原因,也反映出血的严重性、部位、预后情况。BARC定义也预先考虑到冠脉搭桥(CABG)相关出血,因为住院期间12%的急性冠脉综合征患者可能进行CABG术。第二种定义是NCDR提出的,主要用于计算出血危险评分。包含更多的因素(如穿刺部位、非穿刺部位出血),以及术前血红蛋白含量。过去大多数情况下是根据TIMI试验和GUSTO研究包含的参数对出血进行定义。
表1 不同研究出血定义一览表
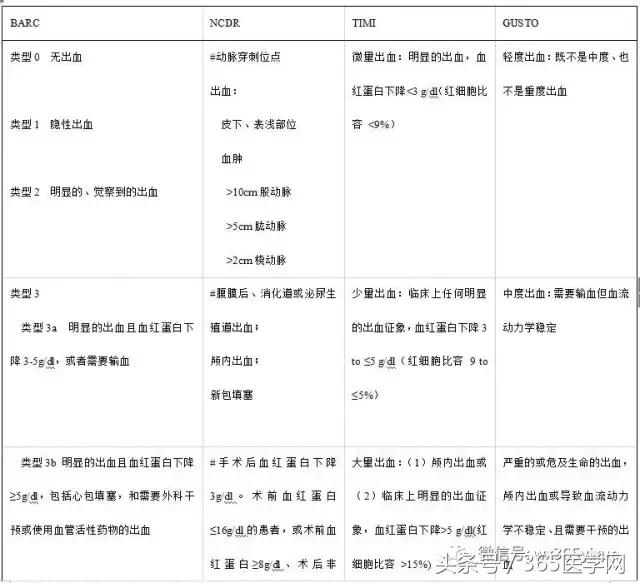
1.2出血的预测因素与危险评估
多个注册研究估算的PCI术后出血发生率差异较大,例如,梅奥把血肿纳入出血事件,得出2000至2005年间主要血管并发症发生率为3.5%,这高于同时期NCD2.4%的数据。后者出血定义包含输血、延长的住院日、血红蛋白下降超过3%、以及穿刺或非穿刺位点出血。因此迫切需要统一的出血定义,有助于科学比较和共同制定解决方案。女性、老年、肾功能不全、大的血管鞘、较长的活化凝血时间(ACT)、糖蛋白IIb/IIIa *制剂抑**、VCD使用、较长的手术时间都是经股动脉路径PCI治疗出血高风险的预测因素。个体化评估患者的出血风险有助于临床医师合理地选择穿刺路径、抗栓药物、抗凝的时限和强度,以及减少糖蛋白IIb/IIIa *制剂抑**应用。目前有两种出血风险评估模型。第一种包含7个常见变量(肌酐、年龄、性别、入院诊断、白细胞计数、吸烟、和随机治疗分组)。随着出血危险分层递增,TIMI主要出血事件逐渐增加,从最低危组的0.4%上升到最高危组的5.8%(表2)。第二种模型源于NCDR数据库,也适用于择期PCI患者,很容易识别出一些出血风险高的患者,他们是出血避免策略的最佳适用人群。
PCI术后出血与不良心血管事件相关。显而易见,出血人群有较高的死亡、心肌梗死、支架内栓塞风险,而且规避出血的策略可改善存活率。输血与较差的预后相关,如果贫血但病情稳定,建议暂不输血。当然如果病情不稳定,还应考虑临床输血。
2.药物治疗进展
肝素是静脉抗栓的基石,尽管应用普遍,对肝素最佳剂量和衡量出血与栓塞风险的指标-ACT争议不断。在ESPTIR试验中,PCI置入支架的患者缺血终点事件并未随着ACT减低而增加,至少在200秒的低水平是这样。然而高水平ACT与出血有一定相关性。ACC/AHA指南承认肝素的剂量是基于随机试验的经验性治疗,临床实践中是否监测ACT水平仍不确定。但合用糖蛋白IIb/IIIa *制剂抑**且保持ACT200-250秒,或不联合GPI保持ACT250-300秒,仍是PCI术中肝素抗凝的标准治疗方案。并鼓励术者尽量维持ACT在推荐范围内的低水平,以避免出血。
PLATO试验证实:与氯吡格雷相比,替格瑞洛使心血管死亡、心肌梗死以及卒中的复合终点事件相对风险下降16%。与CURE试验和TRITON-TIMI 38试验比较,PLATO试验不仅证实全因死亡率显著下降(替格瑞洛组4.5% Vs氯吡格雷组5.9% ),而且出血风险并未增加(主要出血事件:替格瑞洛组11.6% Vs氯吡格雷组11.2% )。然而,替格瑞洛治疗增加非CABG相关出血。新型抗血小板药物坎格瑞洛的血浆半衰期大约3-5分钟,停止静脉输注后,1小时内血小板功能即可恢复。CHAMPION PHOENIX 试验对比坎格瑞洛和氯吡格雷片,证实前者有较好的优越性,既降低PCI术后的缺血事件,又不增加出血风险。新型双联抗血小板药物,可以早期可逆地抑制血小板,替代糖蛋白IIb/IIIa *制剂抑**,减少出血并发症。
比伐卢定是静脉注射的直接凝血酶*制剂抑**,比较比伐卢定和肝素优劣的试验,显示比伐卢定更有优越性,获益主要是基于较低的出血风险。同时,PCI治疗中比较肝素和比伐卢定的几个临床试验有一定局限性:首先,抗血小板和抗凝的强度是各不相干的,并且过分权重于肝素的抗凝治疗。这使得对主要终点事件的解读很困难,因为两种治疗对栓塞和出血可能产生相反的影响。例如,单独肝素治疗的患者,有选择的或者常规使用糖蛋白IIb/IIIa *制剂抑**,可能与较高的出血风险相关。其次,最近研究EUROMAX试验,也证实比伐卢定优于肝素治疗。试验中,急诊PCI转运时已启始比伐卢定治疗;在肝素组,肝素的剂量(100U/kg)偏高,并且69.1%患者合并使用了糖蛋白IIb/IIIa *制剂抑**,可能导致肝素治疗组有较高的出血风险。第三,缺血事件,尤其是急性心肌梗死、24小时内支架内血栓形成,比伐卢定组较多见。尽管试验一致证实比伐卢定治疗组的缺血事件增加,但无统计学差异,而伴随的出血事件减少支持比伐卢定作为单一治疗用于临床。第四,事先应用双联抗血小板药物,尤其是起效快的新药,使GPI的使用比例从早期的41%,下降到目前的28%。这促使一些新的临床试验去比较肝素和比伐卢定单用时的优劣性,同时尽量少用或选择应用GPI。例如在HEAT-PPCI(急诊PCI抗栓效果如何)试验中,一项纳入1,829名急诊PCI患者的单中心临床研究,GPI的使用比例较低(13% -15%),并且在肝素治疗组和比伐卢定治疗组比例相同。该试验结果显示,评价治疗有效性的终点事件,即28天内全因死亡率、心肌梗死、脑血管意外、未预料的靶病变再血管化,肝素组更少(5.7% vs比伐卢定组的8.7% )。评价治疗安全性的主要出血事件,两组相同。需要注意的是,HEAT-PPCI试验中,肝素治疗组ACT中位数是206秒,低于比伐卢定组的246秒及其他治疗组。
BRIGHT(急性心肌梗死比伐卢定Vs肝素及肝素联用GPI)试验研究比伐卢定用于PCI治疗。该试验随机纳入2,194位患者,分为三组:比伐卢定和临时应用GPI(n=735),肝素和临时应用GPI(n=729),肝素和常规应用GPI(n=730)。三组净不良临床事件如下:比伐卢定和临时应用GPI组(65 例,8.8%),肝素和临时应用GPI组(96例,13.2%),肝素和常规应用GPI组(124 例,17.0%),显然比伐卢定组最低。这种差异主要是由于各组任何形式的出血风险不同造成的。缺血事件并无差异,包括支架内栓塞。MATRIX试验,纳入7,200名接受PCI治疗的ACS患者,随机分为比伐卢定组和肝素组,结果两组心脏事件、心脏事件联合主要出血事件均无统计学差异。然而,比伐卢定组显示出较少的出血并发症,尤其是穿刺位点的出血,比伐卢定组为1.7%,标准治疗组为2.3%。
目前的资料提示,单用肝素对于大多数经桡动脉PCI的患者来说已经足够,缺血并发症高危风险或支架血栓风险高的患者可以应用普通肝素联合新型P2Y12拮抗剂。相反,高危出血风险的患者可能从比伐卢定受益。
3.穿刺路径和出血并发症
欧美医师一直沿用股动脉穿刺,大约80%PCI术选择股动脉路径。与股动脉相比,穿刺桡动脉出血风险低、出血并发症少。如果把血肿、假性动脉瘤也定义为出血,那么更加支持桡动脉路径。NCDR数据也证实桡动脉有较低的出血风险和血管并发症。STEMI患者经桡动脉穿刺出血风险下降最多。桡动脉路径还深受患者喜欢,费用低、便于术后恢复。桡动脉闭塞发生率大约2%—10%。为了避免手指缺血、以及再次使用经桡动脉,推荐使用标准抗凝方案、小尺寸血管鞘、合理的止血、压迫技能。
4.血管闭合器和出血并发症
血管闭合设备减少术后卧床时间,增加舒适度。但有研究显示使用VSD后血肿、假性动脉瘤减少,但腹膜后出血却增加。对于低体重患者和应用GP IIb/IIIa的患者,VCD的有益作用似乎减弱。一项研究表明VCD使用失败的发生率3.3%,此类患者更易引起血管并发症。医生应该注意识别VCD应用失败的预测因素,包括女性、周围血管疾病和急诊,同时这些因素也是患者容易出血的危险因素,此种情况下并不特别建议使用VCD,除非有新的临床证据。
5.规避出血风险的最佳策略
权威数据显示PCI术后11.2%的院内死亡与出血相关,事实上对于高出血风险的亚组患者,如果足够重视,采取更多的规避出血的措施,可能更能够降低出血的风险。
PCI之前的出血风险的个体化评估和危险分层至关重要(表4 )。根据情况选择合适的血管路径进行介入治疗,同时在使用双联抗血小板治疗之前调整抗凝方案,使用比伐卢定去减少本来认为有高出血风险的穿刺部位或非穿刺部位出血,似乎更能降低出血并发症的发生。PCI时如何认识出血风险并尽可能减少出血风险值得优先考虑。梅奥诊所预先应用双联抗血小板药物,降低了IIb/IIIa受体拮抗剂的使用,同时PCI时应用桡动脉途径有效减少了出血和血管并发症。比伐卢定应用减少出血并发症需要进一步正确评估。最近几项研究的数据比较了比伐卢定和肝素,再次燃起了PCI术中抗凝的争议。如果术前应用了负荷剂量的双联抗血小板治疗,鼓励PCI术中仅用肝素单药抗凝。比伐卢定证实可以降低出血风险,用在高出血可能的患者中更有优势。老年人、女性、肾功能不全、ACS患者可能是能够优先从出血规避策略之中受益的亚组患者。需要更多研究证实比伐卢定降低急性血栓的风险。如果应用比伐卢定后第一个24小时之内的缺血并发症能够减少,短期和长期预后似乎较好。一项瑞典研究显示,在应用了比伐卢定的直接PCI患者,弹丸式注射普通肝素能够30天死亡和靶血管血栓的风险。
PCI时应用VCD是否降低出血发生率,随机试验的meta分析结果却并不一致,因此目前应用VCD能够减少出血或血管并发症并不建议推荐,还需进一步研究证实。最近更多试验支持应用桡动脉降低穿刺部位出血发生率。来自英国的数据显示,针对各种不同风险的PCI患者,桡动脉可以减少30天死亡率35%,在基线高危的患者尤为显著。介入心脏医生应该掌握这项穿刺技术,同时又不丢掉股动脉穿刺技术,股动脉穿刺途径仍有其价值所在,如大鞘管应用、复杂左主干介入、冠脉旋磨术、分叉病变、经皮导管主动脉瓣置入术(TAVI)、IABP置入技术或其它周围血管造影都会用到股动脉。最新研究证实,根据ACT应用肝素能明显降低出血发生率,而根据体重应用肝素反而增加了大出血发生率(33.5%和7.5%),p<0.001)。多因素分析显示基于ACT时间而给予的肝素剂量能有效降低30天的出血发生率。
结论
出血仍然影响PCI术后死亡率,从穿刺器械、血管闭合器、抗凝方案等方面综合考虑,可以减少PCI术后的出血事件。有必要常规应用出血风险评估工具,,介入心脏病学家应该应用最安全和最好的方法去降低出血事件发生率。术者应选择适当的抗凝和适当的药物剂量,既往应用股动脉作为穿刺路径的医生改变思维模式,尽可能应用桡动脉穿刺,但同时也不能丢弃股动脉的价值。
作者:张守彦 陈绘丽