专家简介:傅传刚,教授、博士生导师、主任医师,同济大学附属东方医院胃肠肛肠外科主任。擅长结直肠癌的诊断、传统开腹与3D腹腔镜微创手术以及综合治疗,尤其在低位直肠癌的保肛和局部晚期、复发性结直肠癌的手术方面成绩卓越,在国内外具有广泛影响。在国际上首创“直肠拖出式经括约肌间吻合器切除吻合术(PISTA)”,”3D腹腔镜结直肠肿瘤腹部无切口切除术”等,使结直肠手术更加微创,术后快速康复,低位肠癌保肛率明显提高,绝大多数患者避免做永久性人工肛门,术后局部复发率明显降低。另外在结肠镜诊断和治疗方面有较深的造诣。是国内PPH手术治疗重度环状脱垂痔的开拓者之一;在慢性顽固性便秘、直肠脱垂等疾病的诊治方面有较深的造诣。

病例分享 :患者,男,71岁,一年前无明显诱因出现大便带血,当地医院肠镜示:直肠距肛门5cm可见大小约2.0*3.0cm占肠腔半圈的巨大绒毛状病变。病理回报:直肠绒毛管状腺瘤伴腺上皮呈轻-中度异型增生。遂至东方医院胃肠肛肠外科就诊。
内镜检查明确了直肠距肛缘5cm占肠腔半圈的巨大绒毛状病变。傅传刚教授评估病情后,决定为患者内镜下行ESD手术。
内镜粘膜下剥离术
(Endoscopic SubmucosalDissection)
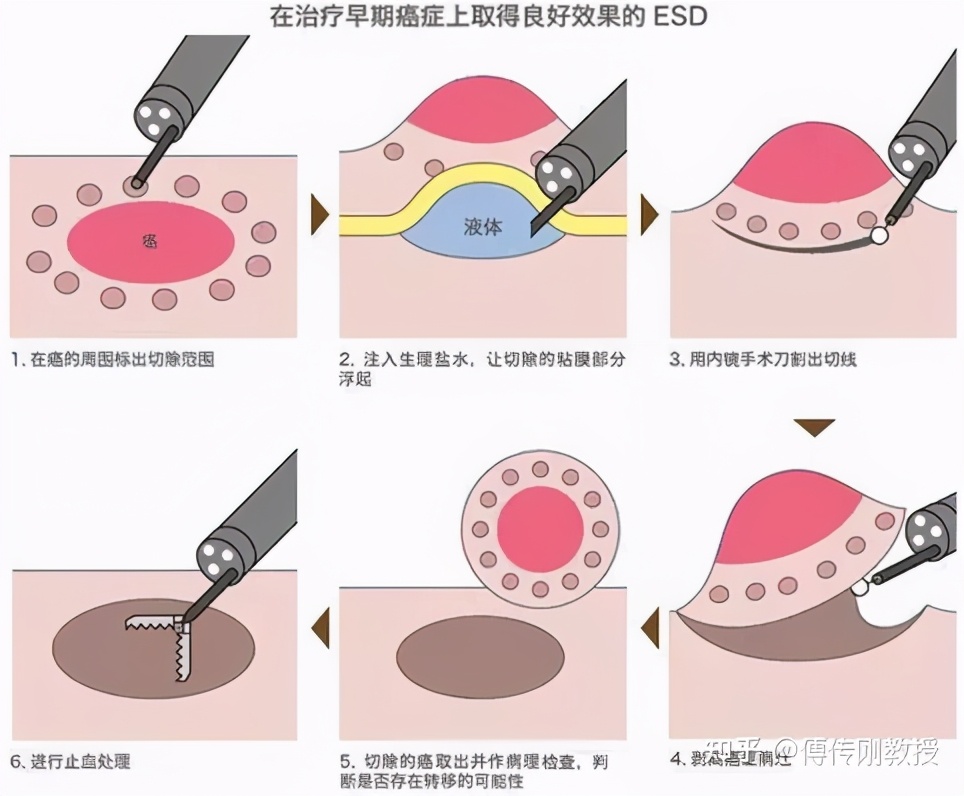
ESD是一种新型的治疗结直肠巨大息肉的方法。它通过在病变下方的粘膜下层注射液体(甘油果糖+肾上腺素+亚甲蓝),将病变抬高,然后用IT刀或flex刀在病变的周围和底部逐渐切割,最后将病变完整切除。
内镜下ESD术
01标记
确定病变范围后,距病灶边缘约0.5cm处进行电凝标记。
02黏膜下注射
于病灶边缘外侧进行多点黏膜下注射,将病灶抬起,与肌层分离。
03切开
沿标记点或标记点外侧缘,切开病变周围部分黏膜。
04完整剥离病灶
病变剥离后,将创面上所有可见血管进行预防性止血处理,然后将肿瘤从其下方的正常组织上完整切除。
05标本固定送病理
ESD术后注意事项
ESD是一种微创手术,具有创伤小、花费少、恢复快等诸多优点。但是和所有手术一样,ESD也存在出血、穿孔、感染等并发症。术后,对患者严格禁食禁水并给予营养支持对症治疗,逐步开放饮食,患者无腹痛及便血等症状,目前已出院。
病理回报
送检标本:
黏膜组织一块,大小3.8*4*0.3-0.8cm,紧贴切缘见一黏膜隆起,大小3.7*2.9*0.2-0.8cm
病理诊断:(直肠ESD标本)管状绒毛状腺瘤伴低级别上皮内瘤变。
管状绒毛状腺瘤在大肠腺瘤性息肉中不常见,占全部大肠腺瘤的 5%-10%,大部分为广基型。绒毛状腺瘤性息肉的异型增生和癌变率较高,直径大于2cm的恶变率为50%-70%。患者直肠巨大绒毛状管状腺瘤现于内镜下ESD术根治性切除。术后需要定期复查随访,一般建议ESD术后3月、6月、12月复查,如无残留及复发,每年随访1次即可。
拓展阅读:
胃肠道病变的微创利器——内镜粘膜下剥离术
对于消化道息肉和结、直肠的黏膜下良性肿瘤、黏膜的早期癌变以及具有癌变倾向病变的切除治疗。传统经肛切除或经腹手术创伤大,并发症多,甚至需要将肛门一起切除,做永久性肛门。ESD术已成为消化道早期病变首选治疗方法,能一次性完整切除较大的病变组织。ESD术主要适用于:
1.消化道早期癌:肿瘤局限在黏膜层和没有淋巴转移的黏膜下层,ESD切除可以达到外科手术同样的治疗效果。
2.巨大平坦息肉:直径超过2厘米的息肉尤其是平坦息肉,ESD可一次、完整的切除病变。
3.黏膜下肿瘤:超声内镜检查确定来源于黏膜层和黏膜下层的肿瘤,及部分来源于固有肌层的肿瘤。