有个41岁的女性朋友来咨询,她以前血压正常,最近偶然测得血压120/90-95mmHg, 她有高血压家族史,她想知道她血压算不算高?是不是需要吃药?

高血压是一种高发疾病,在美国,参照2017年美国心脏病学会/美国心脏协会(American College of Cardiology/American Heart Association, ACC/AHA)提出的新诊断标准高血压定义为正在使用降压药,或者收缩压≥130mmHg和/或舒张压≥80mmHg,其患病率在20岁及以上成人中为46%,这相当于美国成年人中约有1.03亿高血压患者。全球患病率相似。当然这个标准很多人甚至专业医生认为太严格苛刻,即使按照旧的宽松的标准如果以收缩压≥140mmHg、及或舒张压≥90mmHg作为高血压的诊断标准,目前全球范围内高血压患者已经超过10亿。到2025年,全球高血压患者数目要攀升到15亿——成年人群中,25%-30%左右的人有高血压,或者说,3个成年人中,就有一个高血压。
如果按照这个新的指南:以≥130/80mmHg为高血压的定义,那么,目前美中两国成年人接近一半都是高血压。——这个问题有很大争议,为什么新版的标准这么严格?证据在哪里?有不少中美两国的专业心血管内科医生认为新标准的证据是来自于2015年发表的一个叫SPRINT 的试验数据,恰好这个试验SPRINT和新指南的主笔之一是同一人,因为除了这个试验的结论和新指南的定义有一致性外,当时那段时间发表的其他研究没有这样的结论。这个试验在一个心血管疾病高危人群中进行(平均收缩压139mmHg),研究降压治疗的最佳目标,结果发现,降压目标为120 mmHg 组的病人,其心脑血管病发生率和死亡率低于降压目标为140mmHg组,但我们受过循证医学专业训练的医生,通常都养成了“Critical thinking,批判/辩证思维能力”,即使你是什么全世界的权威,我还要具体看你的试验是怎么设计进行的,中间有没有Bias偏倚因素会造成你的结论不可靠,这也是我后来去了外资医院,每个月做的Journal Club上的培训内容,拿两篇还不错的专业类杂志的文章,参加的医生“使劲”利用自己学到的流行病,统计学,循证医学原理跟文章试验设计较劲——“挑刺”,我认为这对于医学的发展进步是非常重要的,如果人人都迷信权威,怎么可能有新的突破?持反对意见的专业的心内科医生认为这个试验SPRINT入选的病人绝大多数(>90%)在进入试验前就已经在服用降压药(平均每人服降压药1.8种),所以拿本来就是心血管的高危人群身上做的试验结论外延到我们地球上其他普通风险人群,这结论能靠得住吗?另外一批正方观点专家认为,降低诊断标准会有助于提高大众对高血压的预防和治疗意识,高血压门槛放低,初衷是警醒更多血压已经升高明显超过120 的年轻人群,及早采取生活方式改变,延迟血压进一步升高的过程,早期预防高血压及相关的并发症。“神仙(专家)打架(互掐)”,吃瓜群众的我们已经搬好了小板凳,精彩大戏静待几年后这个结论接受更多临床试验的检验,时间会证明一切。
尽管那个新诊断标准的故事很八卦,但目前从北美我们这些医疗机构的实际诊疗中,大多数医生还是沿用旧的标准,貌似新标准还缺乏说服力没有深入人心。但超过新标准但低于旧标准的你也不要沾沾自喜,还是要关注自己的血压状态,因为我们的血压水平和年龄增加,血脂,血糖状态都是相关联的。

针对这位朋友的问题我的回复是在正确测量血压的前提下,多次在家测量血压平均值如果仍然是这个数字的话,那不管你参照旧的或者新的标准都达到了高血压病的诊断。注意前提有两个:第一你测量的方式正确(这个话题只能今后另开一贴了,因为内容也不是几句话就能说的完的,不是卖关子啊,Professional的东西就这么啰嗦繁杂,不然学医的人为啥很多聪明绝顶呢);第二是不是多次测量的平均值,如在运动完测的血压高,或者跟老公老婆孩子吵架后测百分之百也高,疼痛刺激,惊恐紧张焦虑的一过性刺激,可能这些都会让你血压一过性升高,这些都不算,除非你天天受这些刺激天天平均血压都这么高,那你算是达标了:(
还有的人平常在家血压不高,去了医院见医生就高,这叫“白大衣”高血压,无需治疗。

还有的时候平均血压到底高不高,不是太能说的明白,我们可以选择更加准确的动态血压监测准确记录24小时的血压变化,这种监测可判定或证实白大衣高血压和隐匿性高血压,也可用于确证家中自我监测测定的正常血压读数,还能可靠测定夜间血压,还有一些特殊情况也是推荐用这种方式记录血压的波动情况:
●疑似发作性高血压(如,嗜铬细胞瘤)
●评估已知有明显白衣效应患者的治疗效果(即,血压控制情况)
●使用降压药物时出现低血压症状
●难治性高血压
●自主神经功能障碍
当确定有高血压后还需要排除一些由于其他疾病导致的继发高血压,尤其在一些不该这个年纪得高血压的年轻人,比如由于服用某些药物(避孕药,抗抑郁药等),原发的肾脏/肾血管疾病,阻塞性睡眠呼吸暂停(打鼾明显,肥胖病人尤其注意),嗜铬细胞瘤,其他内分泌疾病比如甲状腺功能异常,主动脉缩窄是幼儿继发性高血压的常见原因,原发性盐皮质激素过量引起的原发性醛固酮增多症等。
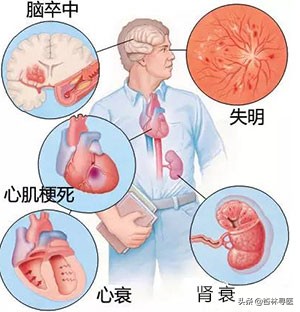
高血压的主要不良结局在于损害人体重要器官如脑卒中、心力衰竭、冠心病和肾功能不全(尿毒症),高血压眼底疾病损害视力。所以发现高血压后我们需要控制血压到一个合理的目标范围以降低出现并发症的风险。对于这类轻度血压升高,首先的管理措施是生活方式的改变,如果通过非药物的途径不能将血压降至目标理想血压,可以考虑先加用一种降压药,同时检测服药后血压的状态。
生活方式的调整包括饮食和运动等方面:
限盐饮食–可靠的试验显示,适度减少钠摄入可使血压分别降低4.8~2.5mmHg(收缩压,上压)和1.9~1.1mmHg(舒张压下压),研究发现通过限制食盐摄入不仅仅是降低这么几个毫米汞柱的血压值,而是可以降低中风心梗的风险。因此指南里推荐有高血压的患者减少膳食里钠(钠是食盐也就是氯化钠化学结构的主要元素之一)的摄入,每天降低至2.3克钠或者6克食盐(氯化钠),进一步降低钠摄入理论上对血压的影响更大,但有点难以实际办到。说到这里我想起我一个非常有毅力的女病人,她因为有家族史有高血压遗传易感基因携带,靠近40多岁就诊断高血压,但只是临界水平,初期她用了降压药物,后来她开始健身控制体重,每天严格限钠摄入,甚至连酱油都不用,后来摆脱了药物,完全靠生活方式的调整达标,她的血压对盐的摄入非常敏感,有时摄入盐量一增多血压就会过线,她对自己非常严格,甚至有时会懊悔吃多了酱油,我这时也会劝她,你已经做的很好了,如果感到确实辛苦,可以加点小剂量的药,但这位姐姐非常励志,以至于后来我每次做菜倒酱油(其实酱油的标签看看含盐量你会被惊讶到)的时候都会想起这个“榜样”,我提这个典范是想说通过限盐这个步骤就可以将一些临界状态的血压控制达标。

当然除了限盐以外,还推荐饮食模式的调整,推荐DASH饮食(Dietary Approaches to Stop Hypertension)模式,这种模式是增加蔬菜、水果、低脂奶制品、全谷类、家禽肉、鱼肉和坚果的摄入,而少摄入糖类、含糖饮料和红肉。DASH饮食模式使血压降低了6/4mmHg。

除了怎么吃有讲究,怎么动也有讲究,运动有利于放松减少体内升血压激素等调节因子的分泌,有氧运动可分别使收缩压和舒张压平均降低4-6mmHg和3mmHg,抗组训练也可能有这一作用,且独立于体重减轻。推荐每周不少于150分钟的中等强度有氧运动。什么是有氧,阻抗运动,后续我会单独再讲一节。总之慢病管理是个系统工程。

限制饮酒,酒精摄入增加导致跟高血压的发病率显著增加,况且最近的强证据显示,酒精也是一种致癌物。

总结不管哪种高血压标准,都提示我们成年人关注自己的血压水平,如果发现有高血压,需要及早开始干预,干预不一定从药物开始,轻型的尤其临界值首选从生活方式调整开始。 如果效果不理想再考虑加用药物,药物治疗期间,继续保持良好的生活方式有利于减少对药物的依赖。
最后我想说的是人到中年后,血压,体重,血糖,血脂管理好,给自己的老年打好底子,才能远离心梗,脑梗这些老年病。祝大家都拥有通畅有弹性的血管和理想的血压。
喜欢我们杏林寻医的原创文章的小伙伴们,欢迎你们转发和关注,我们会经常跟大家分享医学科普知识,教你用最科学聪明的方法维护健康,有感兴趣的医学话题可以关注我们后留言。
原创内容,欢迎注明出处转发,把更多的健康知识传递给千家万户。