
梁庆伟,解放军306医院,麻醉科
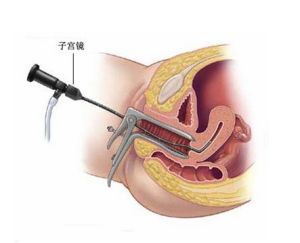
宫腔镜是对子宫腔内疾病进行诊断和治疗的先进设备,它能清晰地观察到了宫腔内的各种改变,明确做出诊断。宫腔镜手术这一新技术已被越来越多的妇产科应用。但其麻醉风险极大。
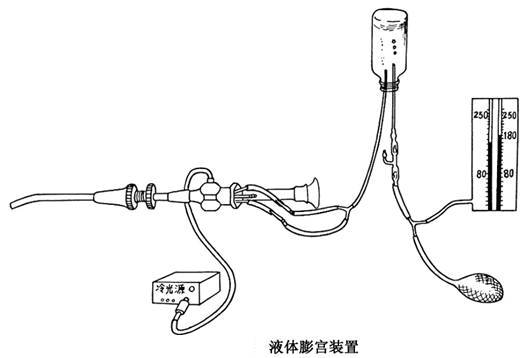
宫腔镜操作过程需要液体膨宫式,设置膨宫压力10.60-21.33kpa.,用5%葡萄糖做膨宫液,用5%葡萄糖500ml、2瓶,中间有连接管、一瓶5%葡萄糖内有一长针连接软管、接膨宫装置,在瓶内的长针要高出液面,以免膨宫液进入膨宫装置,损坏膨宫器,另一瓶内有一短针、不高出水面、为进水管接宫腔镜。宫腔镜接好冷光源、视频显示系统及进水管后,打开膨宫器开关,打开膨宫液进水开关,放出管内气体,以免影响手术视野,或引起患者空气栓塞。
但宫腔镜检查治疗时,只要具备较高的灌注压和开放血窦两个条件,就可能出现膨宫液经手术创面超量吸收,从而引起稀释性低钠血症、肺水肿、脑水肿等水中毒并发症过度水化综合征。可因膨宫液体进入过多和过速、膨宫液体灌注压过高、手术时间过长以及使用低渗灌注液,而引起以血容量过多和低血钠为主要特征的临床综合征。 有资料提示,体液超负的发生与术时宫腔压力,对子宫内膜、肌层的破坏程度,切除组织达宫壁的深度,以及切除时血窦开放程度等因素有关。水中毒国外报道其发生率为0.20%,国内有报道为0.17%,虽然发生率较低,但一旦发生,后果很严重,可危及生命。 一般由于宫腔粘连,术程较长,而且宫腔内出血较多,还使用了20U缩宫素和卡前列素氨丁三醇加强宫缩止血。灌洗液大量进入循环而继发严重的肺水肿、低钠血症等水中毒表现,往往采用的是静脉全麻,患者出现粉红色的泡沫痰,麻醉师才意识到患者发生了典型的肺水肿。 因此,对于复杂的需要长时间操作的宫腔镜手术,选择椎管内麻醉,保持患者意识清醒有利于及早发现肺水肿的发生。对肺水肿出现,要及时终止手术,采用利尿脱水、镇静、舒张支气管、纠正低钠血症等措施。及时进行PEEP通气治疗,让患者通气获得较快且稳定的纠正。对于严重的急性肺水肿,PEEP通气是十分关键的治疗措施。

要预防宫腔镜手术水中毒,应该从多方面着手:
(1)对手术有困难、有水中毒高危因素的患者,应选择蛛网膜下隙阻滞联合硬膜外阻滞或硬膜外阻滞,尽量让患者保持清醒的状态;术中注意观察患者的神志及生命体征,监测肺部体征,以及早发现肺水肿、脑水肿等水中毒的表现。
(2)手术时间尽量不超过1h。
(3)尽量减少灌洗液的压力,宫腔压力应控制在100mmHg以下,不能超过平均动脉压水平,保证排出管通畅,使用低温膨宫液,可刺激血管收缩,降低膨宫液的吸收,并统计出入量。
(4)避免切除过多的子宫肌层组织,若肌层切割深度达3~4mm时,随着宫腔压力的增加,进入血管内的膨宫液量也将增加。
(5)严密监测电解质,当手术时间超过30min,应检测电解质水平。
此外好要注意以下并发症:
宫腔镜检查并发症:
(1)子宫穿孔。置入宫腔镜前必须查清子宫位置,在直视下边观察边置入宫腔,避免盲目进入宫颈管、宫腔造成子宫穿孔。
(2)宫颈、宫腔出血。出血量一般很少,术后有少量血性分泌物、1周内干净。
(3)心脑综合征。宫腔镜检查时扩张宫颈和膨宫时引起迷走神经功能亢进,而出现头晕、胸闷、流汗、脸色苍白、恶心、呕吐、脉搏和心率减慢等症状。
(4)气体栓塞,少见、在进行膨宫时避免空气进入宫腔引起气体栓塞。
例如:
患者,女,30岁,因婚后3年自然流产2次,宫腔粘连于2012年2月2日入院。诊断:(1)宫腔粘连,(2)复发性流产史,拟在静脉全麻下行宫腔镜检查术。 ASAⅠ 级,无全身系统疾病史,术前各项检查正常,既往曾行2次清宫术,无外伤及药物过敏史。入手术室时,心率103次/min,血压125/73mmHg,血氧饱和度(SpO2)99%,呼吸19次/min。 静脉注射丙泊酚100mg,舒芬太尼5μg诱导麻醉,静脉泵注丙泊酚3~4mg(kg·h)维持麻醉,面罩吸氧(2L/min)。术中以5%甘露醇注射液为膨宫液,灌注压力为110mmHg(1mmHg=0.133kPa),流速300mL/min。因宫腔粘连,出血较多,使用了缩宫素和卡前列素氨丁三醇。 手术开始后约60min,患者突然出现口吐粉红色泡沫痰,呼吸浅快,SpO2急剧下降至80%。体格检查:双肺布满干湿啰音,血压110/65mmHg,心率105次/min,膨宫液总入量达6000mL。立即予高流量(6L/min)面罩吸氧,改为头高臀低位,静脉注射呋塞米40mg,多索茶碱0.1g静脉滴注解痉,*啡吗**2mg镇静,甲泼尼龙40mg。必要止血后立即停止手术。 急查静脉血气,结果示:pH=7.118,PCO2 75.4mmHg,PO2 33mmHg,Hb16.7g/L,Na+118mmol/L,K+4.0mmol/L,BE 5mmol/L。考虑为稀释性水中毒,予缓慢静脉滴注高渗氯化钠羟乙基淀粉40注射液250mL。观察1h,患者仍不断咳出粉红色泡沫痰,SpO2间断低至88%,故决定给予气管插管进行机械通气,潮气量为10mL/kg,呼吸频率为12次/min,并采用呼吸末持续正压(PEEP)的定容模式通气,但仍不断有粉红色泡沫痰从气管导管冒出,置入胃管后,经胃管吸出大量粉红色液体。 监测中心静脉压(CVP)为14mmHg。给予吸入1%七氟醚、*啡吗**和咪达唑仑镇静,多巴胺3~5μg/(kg·min)维持,经处理后,SpO2升至99%,心率升至90~120次/min,血压稳定在90~110/60~80mmHg,CVP逐渐降至10mmHg。 生命体征稳定后带气管导管回ICU进一步治疗。回ICU后急查胸片显示:双肺野多发斑片密度增高影,提示急性肺水肿。ICU继续泵注多巴胺,给予抗感染、抑酸,补充白蛋白、钙、钾,维持内环境稳定等处理。当天晚上血生化结果Na+138mmol/L,第2天患者已能点头示意,2d后拔除气管导管,10d后复查胸片,肺水肿完全吸收,康复出院。