#挑战30天在头条写日记#
幽门螺杆菌(HP)感染一直是消化病学的热门话题,网络上也充斥着大量幽门螺杆菌感染后易患胃癌的所谓科普宣传,为迎合大众心理,幽门螺杆菌检查已纳入了各个医院健康体检的必查项目,这使得大量的感染者被检出,使得更多的感染者诚惶诚恐地往医院跑,誓言要将幽门螺杆菌赶尽杀绝。
所带来的后果是不必要治疗的人盲目用了抗幽门螺杆菌的药,而需要治疗的人用了抗幽门杆菌的药物后产生了耐药性,导致治疗越来越困难,同时药物的毒副作用严重困扰患者,使很多人对幽门螺杆菌的治疗更加茫然。
确实幽门螺杆菌的感染率很高,根据2001~2014 年全国幽门螺杆菌调查显示,我国幽门螺杆菌平均感染率为 59%,儿童平均感染率为 40%,也就是说,我们接触的人群中有一半的人是幽门螺杆菌感染者。
但幽门螺杆菌感染是否都致病一直存在争议,因为在Hp的起源研究中发现,其实该菌与人共存了上万年,细菌对胃腔的环境有很好的适应性,人体对该菌则有耐受性,两者可相互共存,并没有要将对方置之死地而后生。
但慢性萎缩性胃炎、消化性溃疡、部分胃癌、胃黏膜相关组织淋巴瘤被认为发病与幽门螺杆菌感染有关,必须进行根除幽门螺杆菌的治疗,也就是说幽门螺杆菌确有致病性。
问题是现在幽门螺杆菌的耐药率越来越高,部分病人服药后无法根除幽门螺杆菌。据一项广东医学多中心统计结果,幽门螺杆菌菌株对抗生素耐药率的高低依次为甲硝唑99.6%、阿莫西林30.5%、克拉霉素10.6%、多西环素0.3%、呋喃唑酮0.2%和左氧氟沙星0.1%。
以前公认的抗幽门螺杆菌特效药物如甲硝唑、克拉霉素、阿莫西林等都大幅耐药,有些病人连续治疗多次都失败了,这令病人十分沮丧,也使医生感到困惑,这幽门螺杆菌还有必要再治吗?如果要治怎样选择复治的药物呢?反复应用抗生素能对人体会产生哪些影响?
对于幽门螺杆菌治疗失败的病人,我们不能粗糙地进行第二次复治,更不能使用相同的治疗方案,而应该先分析治疗失败的原因,一般治疗失败的原因有:
(1)用药剂量不够、疗程过短,或病人依从性太差,没有按时服药;
(2)或药物配伍不合理,只给予二联或简单的三联药物治疗;
(3)感染的菌株本身是耐药菌株。
同时还需进一步评估病情,病人是否需要进行复治,对于治疗失败的病人我们都建议病人进行胃镜检查,如果病人是健康体检发现的感染,没有胃肠道症状,胃镜检查只是普通的慢性浅表性胃炎,则建议短期不进行复治。
如果胃镜有幽门螺杆菌相关性胃炎、慢性萎缩性胃炎、消化性溃疡、或胃炎有胃癌家庭史等情况,需要进行根除幽门螺杆菌者,则可以考虑在第一次治疗后3个月到半年再进行第二次复治。
第二次复治方案不能与第一次相同,否则可能再次失败,一般抗幽门螺杆菌的方案是四联疗法,即质子泵*制剂抑**(奥美拉唑、泮托拉唑等)+铋剂+两者抗生素,复治的方案中要更换的主要是抗生素,最好应用目前耐药率低的抗生素,如呋喃唑酮、多西环素、阿莫西林等。
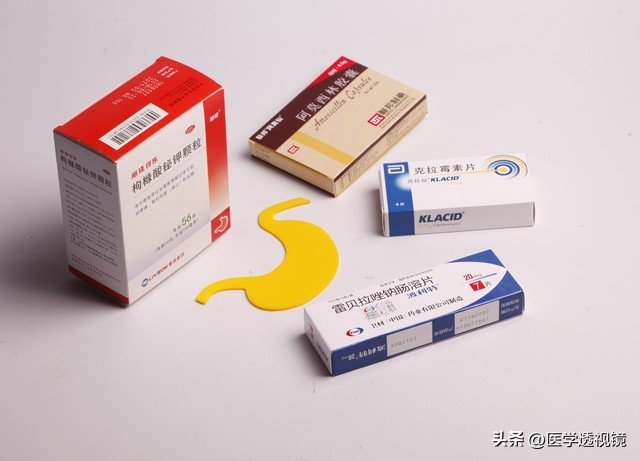
有条件的医院可进行幽门螺杆菌培养及药敏试验,根据药敏结果选择药物,这是目前对耐药病人理想的方案。
第二次复治更应注意用药的不良反应,因为选择的一些药物属二线药物,虽然疗效好,但副作用也大,如呋喃唑酮很多人口服后出现全身不适,恶心呕吐、头昏麻木等,需要中途停药。
为了提高疗效,有学者建议治疗前或治疗期间,同时加用益生菌治疗,可增强药物的敏感性,减少耐药,同时可减少反复应用抗生素所导致的肠道菌群失调,常用的益生菌有布拉氏菌、双歧杆菌等。
敬请关注点赞,更多科普详见医学科普文章合集
医学透视镜为你呈现最动容的医学情感故事,最实用的医学科普文章