随着年龄的增长,尤其是当步入老年后,心脏都会丧失一些泵血功能,心血管疾病给人们生命健康带来的危害也愈发突出,其病情加剧至终末阶段时,患者常会出现心力衰竭,往往以左心衰竭开始,后期会逐步发展为右心衰竭、全心衰竭,最严重的随时可能心跳骤停。
王大爷(化姓)今年70多岁,平日心脏、肾脏状况就很差,4月份因为“心脏瓣膜病、三尖瓣返流、肺动脉高压、心包积液、心房颤动”住院治疗一段时间后,即便在家中坚持规律服药,但体力活动仍然严重受限,就算安静休息也会感觉喘憋难忍,还常常因病情加重反复住院。最近,当他再次来我院就诊时,可怕的一幕发生了。
“刚下车,就突然晕倒了是吗?!”“患者昏迷,血压测不出,大动脉搏动消失,呼吸心跳停止了!快!静推肾上腺素!胸外心脏按压!”急诊抢救室内外医务人员和家人的呼喊此起彼伏。经过30分钟紧急抢救,患者终于恢复自主心律,接力棒又交到了重症医学科的手里。

PH 6.94;
血钾6.6mmol;
动脉血氧分压28.8mmHg;
NT-proBNP>35000ng/L↑;
肌酸激酶241.4U/L↑;
PCT7.1ng/ml↑;
肌酐175umol/L↑;
活化部分凝血活酶时间48.3sec↑……患者各项指标都非常不好。
家人这时早已慌了神,接诊的医生看看带着气管插管的昏迷患者,再看看各项检查报告上不计其数的异常指标,纵使有三头六臂,一时也不知从何下手。“还好急诊科及时有效地复苏为我们创造了机会。机械通气,稳定循环,密切监护。大家加快脚步!”现场重症医学科立即与心内科、胃肠外科联合成立抢救小组,在对症支持的基础上,再次对患者进行了全面的评估并进一步优化治疗方案。
问题主要来自衰弱的心脏。心脏超声提示患者左房、右房和右室均增大,二尖瓣、主动脉瓣均有少-中量反流,三尖瓣大量反流,左室壁轻度增厚,升主动脉轻度扩张,肺动脉高压,心包积液,EF 58%。加上患者发生过心跳呼吸骤停,经历了长时间心肺复苏,现在的心功能是极差极差的。
那么容量管理在治疗中就显得尤为关键,既想要尽快排出患者体内多余的水分,纠正高钾血症的同时减轻心脏的容量负荷,又想要保障足够的有效循环血容量以维持血压及酸碱、电解质平衡。这杆秤以往在重症医生的手里早已驾轻就熟,但王大爷入院时血钾就已达危急值水平,而且有多年肾功能异常病史,一下子让医生陷入了腹背受敌的状态。
在重症医学科滕海风主任的指导下,医务人员先为患者留置中心静脉置管,通过监测中心静脉压、24小时出入量、心脏超声和动脉血气分析等,动态评估患者循环血容量和电解质水平,对利尿、补钾、扩容等措施进行实时调整以适应患者不同状态下的需求,并且对每日入液部分的晶胶比例也做了详细安排。很快患者酸中毒被纠正,血钾也恢复正常水平,平稳闯过第一关。
肺部炎症让治疗难度雪上加霜。维持了稳定的循环,距离顺利脱机拔管、甚至进入稳定期转出普通病房,才是万里长征的第一步。接下来我们将要面对的绝不是简单地“打针吃药等病好”,而是呼吸机相关肺炎、深静脉血栓、急性肺损伤、导管相关血流感染等招招致命的临床并发症,稍有不慎患者很可能再次心跳呼吸骤停。
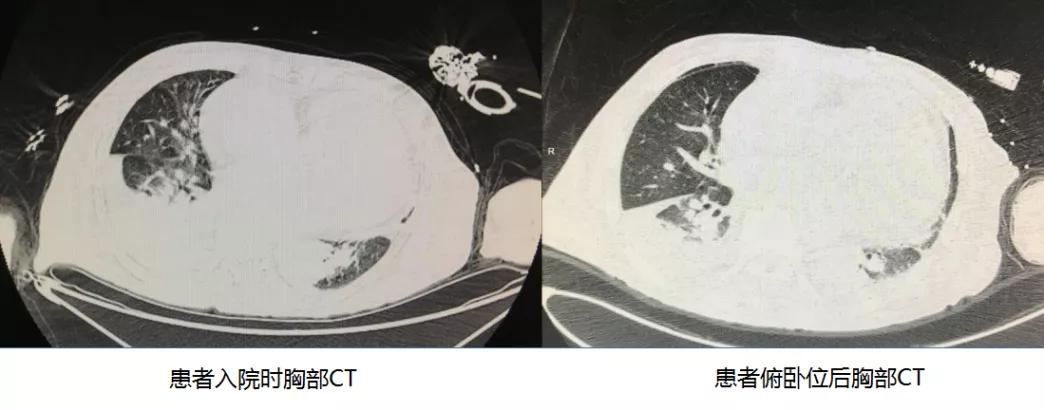
入院时胸部CT提示患者右侧胸腔积液并右下肺膨胀不全,双肺坠积性炎症。实变几乎覆盖了一半右肺,另一半也布满炎症浸润的毛玻璃影,而左肺又被扩张的心脏挤得苟延残喘,从影像上看去几乎找不到可以正常通气的地方。如果换做自主活动的患者,多数可以通过规律的抗感染治疗和肺功能康复得到恢复。但王大爷还处于昏迷状态,尽管应用了抗菌药,机械通气给予60%高浓度给氧,氧合指数却只能勉强维持在130。如果找不到更好的方案,下肺坠积性炎症只会随着病程迁延越来越严重,康复的希望将更加渺茫。
呼吸治疗师提供新思路:患者最严重的问题坠积在双下肺,属重力依赖区,炎性渗出、积液、痰液等等都会受重力影响逐步聚集在这里,占据肺泡通气的空间。如果我们解除这种限制,改变引流的方向,或许就能突破现状。“对!俯卧位通气!”主管医生和呼吸治疗师一拍即合。但是王大爷是斜颈,虽然意识昏迷,但偶有躁动,管路滑脱风险极高,而且应用多种血管活*药性**物,随时有循环衰竭的可能,真的能耐受16小时以上俯卧位的姿势吗?种种不利因素都在限制计划的推进。
“俯卧位通气要做!医生做好家属沟通,充分镇静镇痛,呼吸治疗师管理流程,落实保护性通气策略,护士维护好高危管路,密切监测体征。大家紧密衔接,通力配合。”滕海风主任综合考量后,在现场有条不紊地布置着工作,给团队加油打气。俯卧位后,管理的难度又进一步提升,大家忙着手里的工作,也在焦急地等待着下一次的动脉血气分析报告,效果行不行?要不要冒着风险继续下去?全看这一张成绩单。
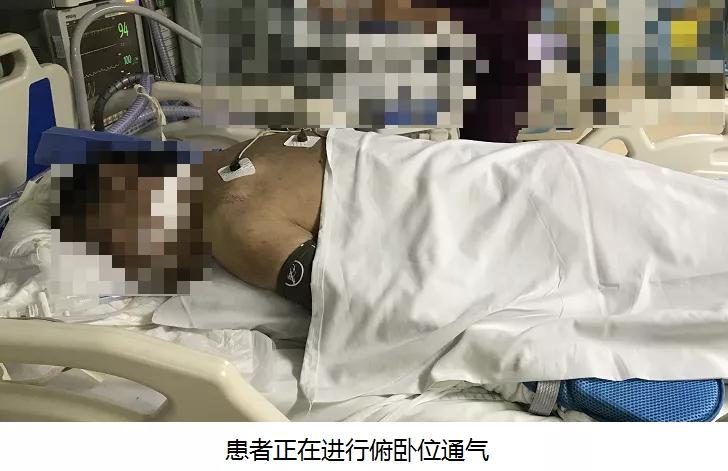
“王大爷俯卧位前氧合指数是130,那现在呢?”“625,效果远超预期!”团队的士气大受鼓舞。接下来3天的俯卧位通气也都给出了很好的反馈。当再次进行胸部CT时,我们看到了实变面积正在逐渐消退,塌陷的肺组织重新复张起来,通气情况得到明显改善,血液检查炎症指标也在同步下降,效果立竿见影。经过几天精心的治疗和护理,王大爷也顺利脱离呼吸机,拔除了气管插管。
拔管后反而要更加谨慎。郐华护士长考虑患者心肾功能不全,又在俯卧位通气期间充分镇静镇痛,拔管后很可能因为药物蓄积及环境刺激等发生谵妄。“我们不仅要让患者活下来,还要让他们走出ICU,回归家庭,回归社会。”郐华护士长就为患者进行针对性的康复训练,通过叙事、抄写和转移训练等方法,在提升了患者舒适度的同时,也加快了恢复的进程。
仅9天时间,王大爷便从死亡挣扎的边缘转回普通病房。这离不开重症医学科医护人员的团结合作、过硬技术与日夜坚守。虽然不是每一次抢救都能起死回生,但每一次我们都会全力以赴!

供稿丨李延平