
心源性休克(CS)是心脏科的急危重症,早期识别是治疗成功的重要前提。在第十三届东方心脏病学会议(OCC2019)上,阜外华中心血管病医院、河南省人民医院张静教授结合近日发布的《2019 SCAI心源性休克分类的临床专家共识声明》介绍了心源性休克的早期识别与处理进展。
医脉通整理报道,未经授权请勿转载。
心源性休克的分期
共识声明将心源性休克分为五期,并从体格检查、生物标记物和血流动力学等方面进行了阐述。
表1 心源性休克的分期、描述、生物标记物和血流动力学
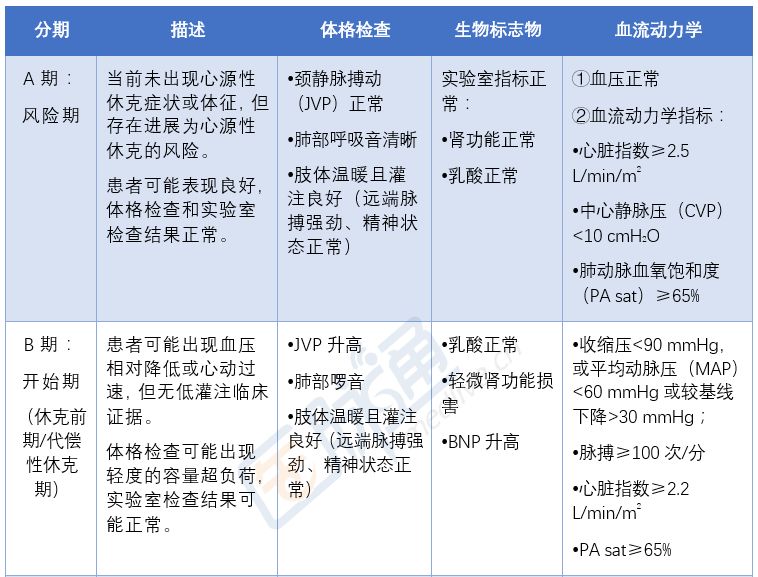

A期:风险期
处于A期的患者并未出现心源性休克的症状或体征,但存在发展为心源性休克的风险。这部分患者可能表现良好,体格检查和实验室检查结果正常。大面积心肌梗死或既往有心梗史的急慢性心力衰竭患者可能归属这一期。
临床医生应该高度警惕!
B期:开始期(休克前期/代偿性休克期)
处于此期的患者可能出现血压相对较低或心动过速,但不伴低灌注的情况。低血压定义为收缩压<90 mmHg,或平均动脉血压(MAP)<60 mmHg或较基线时下降>30 mmHg。体格检查可能出现轻度的容量超负荷,实验室检查结果可能正常。
强调动态观察的重要性,应早期识别。治疗必须尽早开始,切勿视而不见!
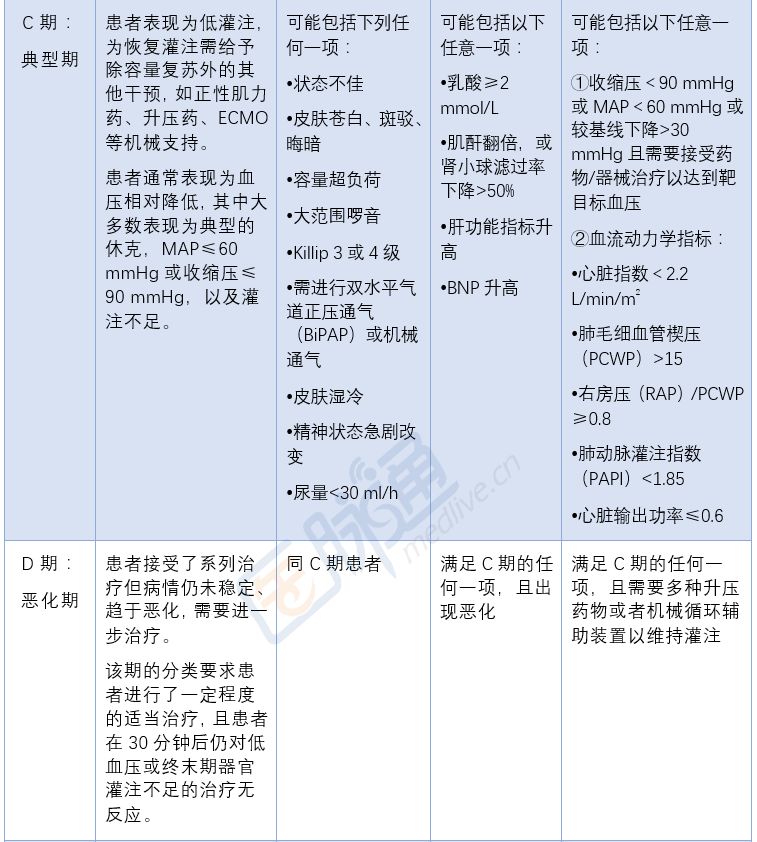
C期:典型期
这一期的患者表现为低灌注,为恢复灌注需要进行除容量复苏外的其他干预措施,如正性肌力药、升压药、IABP或ECMO。患者通常表现为血压相对较低,其中大多数表现为典型的休克症状,MAP≤60 mmHg或收缩压≤90 mmHg,以及灌注不足。
应迅速出击,严防死守,呼唤团队MCS(机械辅助循环支持)待命!
D期:恶化期
患者即使接受了一系列治疗,但病情仍未稳定,需要进一步治疗。该期的分类要求患者进行了一定程度的适当治疗,且患者在30分钟后仍对低血压或终末期器官灌注不足的治疗无反应。
E期:终末期
此期的患者出现循环衰竭,经常在进行心肺复苏时出现顽固性心脏骤停,或者正在接受多种同时进行的急性干预措施,包括ECMO辅助的心肺复苏。
心源性休克的处理
心源性休克的处理包括血运重建、药物治疗和机械循环辅助装置支持等。
1.补充血容量(液体复苏)
补充血容量是纠正心源性休克的重要措施之一。但因为存在泵衰竭,补液必须在血流动力学监测下进行。
容量不足的指标:(1)口渴、四肢湿冷、脉细速;(2)SBP≤80 mmHg、脉压<20 mmHg、休克指数≥1.0;(3)尿量<30 ml/h,比重>1.020;(4)CVP<8 cmH₂O。
药物:5%葡萄糖,706代血浆,晶体液。
补足指标:(1)口渴消除、颈静脉充盈、四肢暖、脉搏有力不快;(2)SBP>90 mmHg、脉压>30 mmHg、休克指数≤0.8;(3)尿量>30 ml/h,比重<1.020;(4)CVP 8-12 cmH₂O。
2.病因治疗
急性心肌梗死:血运重建,溶栓,外科手术,并发症处理;
心律失常:抗心律失常药物,电复律,临时起搏;
心脏压塞:穿刺引流等;
重症心肌炎:缺乏有效的病因治疗,可短期、早期给予肾上腺皮质激素,尽早给予机械循环辅助治疗;
主动脉夹层或者主动脉瘤:介入手术或外科手术。
3.血管活*药性**物
间羟胺:以0.5-1 μg/kg/min开始静滴,根据血压水平逐渐增加剂量;常与多巴胺合用。
肾上腺素或去甲肾上腺素:目前首推去甲肾上腺素,以0.02-0.5 μg/kg/min静滴,小剂量逐渐增加。
4.血管扩张药物
表2 血管扩张药物的使用

5.正性肌力药物
洋地黄类:一般选用西地兰0.2 mg/次稀释后静注;急性心梗24小时内相对禁忌。
磷酸二酯酶*制剂抑**:米力农稀释后静注,继而缓慢静滴。
此外,还有多巴胺、多巴酚丁胺和左西孟旦。
6.机械循环辅助装置
机械循环辅助已成为心源性休克治疗不可或缺的手段。

图1 各种辅助装置
IABP尽早使用效果良好,在床旁3min可置入成功。乳头肌断裂、室间隔穿孔、心脏破裂等机械并发症导致的心源性休克,应考虑使用IABP(IIa,C),不推荐所有心源性休克患者常规使用(III)。
Impella可提供2.5-5.0 L/min的循环支持,以减轻左心室后负荷,但在循环崩溃时起不到完全性循环支持作用。
ECMO不依赖心脏功能和节律,即使在心脏停跳时也能提供完全循环支持,流量可达4-6 L/min。2015年法国成人心源性休克管理专家建议认为,心源性休克患者若需要暂时循环支持,强烈推荐首选ECMO。
医脉通-OCC2019专题
长按识别二维码查看