肝脏损伤并发腹腔感染的防治
严重肝脏损伤常伴有其他脏器的损伤,如治疗措施不当、术后引流不畅,易合并腹腔感染。如果腹腔感染不及时控制,可导致全身炎症反应综合征( SIRS)和多器官功能衰竭综合征(MODS),危及患者生命。
肝脏损伤救治中几个重要问题
何 平,高劲谋,胡 平,李昌华,杨 俊,刘朝普
【摘要】 目的探讨肝脏损伤并发腹腔感染的防治方法。方法回顾性分析2006年1月- 2015年12月314例肝脏损伤患者的临床资料,男性221例,女性93例;年龄15 -76岁,平均38岁。其中129例行非手术治疗,185例行手术治疗。结果54例出现腹腔感染,均发生在手术组,感染率为29. 2%。185例手术治疗患者中单纯性肝损伤73例[美国创伤外科学会( AAST)分级Ⅰ-Ⅱ级5例,发生腹腔感染0例;Ⅲ-V级以上68例,发生腹腔感染14例],合并腹部其他脏器损伤或腹部外脏器损伤112例(AAST I-Ⅱ级肝损伤45例,发生腹腔感染7例;Ⅲ-V级肝损伤67例,发生腹腔感染33例)。54例腹腔感染中,49例治愈,治愈率为90. 7%。结论严重肝脏损伤或合并腹部其他脏器损伤较易并发腹腔感染,根据肝脏损伤级别采取合理术式、保证充分引流、重视综合预防治疗措施可有效减少感染发生章和死亡率。
【关键词】肝脏损伤;腹腔感染;并发症;预防;治疗
【中图分类号】R 657.3
【文献标识码】A
【DOI】 10. 3969/j. issn. 1009 - 4237. 2016. 09. 003
【文章编号】1009 - 4237(2016)09 - 0519 - 03
【作者单位】400014重庆,重庆市急救医疗中心创伤科
近年来,随着高处坠落、交通事故及*力暴**事件的增多,严重腹部创伤的患者不断增多,肝脏因其解剖因素是最容易受损的腹部脏器之一。严重肝脏损伤常伴有其他脏器的损伤,如治疗措施不当、术后引流不畅,易合并腹腔感染[1]。如果腹腔感染不及时控制,可导致全身炎症反应综合征( SIRS)和多器官功能衰竭综合征( MODS),危及患者生命。本文回顾性分析2006年1月- 2015年12月收治的314例确诊肝脏损伤患者的临床资料,探讨肝损伤后腹腔感染的防治。
1
临床资料
1 一般资料
本组男性221例,女性93例;年龄15 - 76岁,平均38岁。致伤原因:道路交通伤134例,高处坠落伤81例,钝器击打伤25例,利器伤62例,压砸伤8例,爆炸伤4例。腹内其他脏器合并伤121例,其136例次(脾35例次,胰腺13例次,肾17例次,胃6例次,十二指肠7例次,空、回肠19例次,结肠11例次,膈肌5例次,大网膜、肠系膜血管23例次)。其他部位损伤:颅脑损伤21例,胸部损伤107例,四肢骨折72例,骨盆骨折27例,脊柱骨折19例。接受手术患者中合并腹部脏器伤或腹部外脏器伤1 12例[美国创伤外科学会( AAST)分级Ⅰ-Ⅱ级肝损伤45例,发生腹腔感染7例;Ⅲ-V级肝损伤67例,发生腹腔感染33例]。损伤严重度评分(ISS)9 -66分,平均22.1分。
2 肝脏损伤分级
所有患者经急诊上腹部B超和CT检查确诊肝脏损伤,根据AAST肝脏损伤分级标准,影像学的分级在手术中校正。314例肝损伤分级:I级55例,Ⅱ级78例,Ⅲ级88例,Ⅳ级62例,V级31例;Ⅲ级以上为严重肝损伤,共181例。185例手术患者肝损伤分级:Ⅰ级19例,Ⅱ级31例,Ⅲ级59例,Ⅳ级48例,V级28例。
3 腹腔感染诊断
患者出现全身感染症状(体温> 38。C、白细胞>12×109/L等)或出现引流液性状的改变,行引流液培养,同时行腹部CT检查明确腹腔内有无包裹性积液。如发现腹腔内包裹性积液,则行超声引导下腹腔积液穿刺引流术,同时对穿刺液进行培养,如引流液或穿刺液中培养阳性,则诊断为腹腔感染[3]。
4 治疗方法
314例肝损伤患者中,血流动力学不稳定或腹膜刺激征明显的185例行手术治疗,根据损伤情况采取合理术式,其中肝损伤根据损伤级别采用相应合理外科措施[4]。血流动力学稳定的129例行非手术治疗,其中21例行介入栓塞治疗;形成胆汁瘤的15例行超声引导下经皮穿刺置管引流。54例腹腔感染的患者一经诊断即给予综合治疗措施,主要包括根据药敏选择抗生素、腹腔脓肿已形成则及时引沆(再手术做膈下脓肿引流35例)并保持引流通畅、持续腹腔冲洗、负压吸引、物理降温、加强营养支持等。手术组与非手术组临床特征比较见表1。

2
结果
314例患者中死亡28例(手术组22例,非手术组6例),其中死于失血性休克13例(包括V级肝损伤9例,Ⅳ级肝损伤4例),死于颅脑损伤7例(包括Ⅳ级肝损伤1例,Ⅲ级肝损伤3例,Ⅱ级肝损伤3例),死于严重胸部创伤3例(包括Ⅲ级肝损伤2例,Ⅱ级肝损伤1例),死于腹腔感染5例(包括V级肝损伤3例,I级肝损伤合并胰腺十二指肠损伤1例,Ⅳ级肝损伤合并结肠损伤1例)。
314例患者中腹腔感染54例,均发生在手术组,在手术组中感染率为29. 2%。54例腹腔感染患者中,49例治愈,治愈率为90. 7%。手术治疗患者的损伤分级、主要外科措施及感染情况见表2。

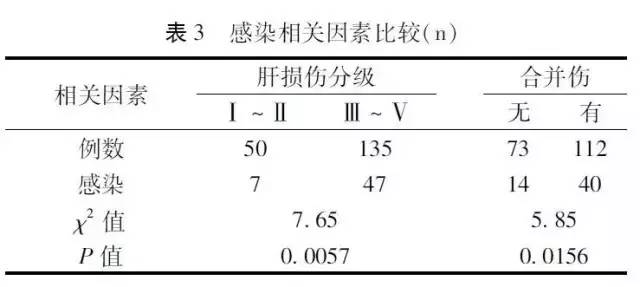
185例手术患者中I-Ⅱ级肝损伤50例,发生腹腔感染7例;Ⅲ-V级肝损伤135例,发生腹腔感染47例。单纯肝损伤73例,感染14例;有合并伤患者112例,发生腹腔感染40例。感染相关因素见表3。
9例V级肝损伤患者术中或术后24h肉因失血性休克死亡
结果表明肝脏损伤程度越重,发生感染的概率越高;有合并伤患者更易出现腹腔感染。
3
讨论
腹腔感染是肝脏损伤常见并发症。严重肝损伤,肝组织损伤广泛,部分肝组织缺血,若清创不完全,较易发生肝组织液化、坏死,形成肝内血肿,出现胆漏等;如引流不充分,则常出现膈下感染以及肝脓肿。彻底清创性肝切除以及充分的引流,可减少肝损伤术后感染的发生率。
肝脏损伤根据损伤级别采用相应合理外科措施是减少术后腹腔感染、提高患者生存率的关键。不恰当术式可增加术后并发症,本组1例穿透性Ⅲ级肝损伤在外院行表浅肝修补,导致术后形成肝内血肿、胆道大出血,转入笔者科室行选择性肝动脉介入栓塞治疗后出血控制,术后膈下感染,予引流术后痊愈。对于肝深裂伤应避免行表浅缝合。血流动力学
稳定的肝损伤非手术治疗成功率>80%[5]。I-Ⅱ级肝损伤可采用非手术治疗,但对于合并腹部其他脏器损伤而需剖腹探查患者,建议I-Ⅱ级肝损伤也行手术修补,避免多脏器损伤产生消耗性凝血功能障碍,导致肝脏表浅伤口也会持续出血危及患者生命。不少文献报道严重肝损伤(Ⅲ级以上)亦可非手术治疗,但可能出现胆漏、膈下脓肿等并发症,需要积极处理[6-8]。清创性或规则性肝切除是处理Ⅳ、V级严重肝损伤的主要方法,可明显减少术后继续出血、胆漏和膈下脓肿等严重并发症。部分肝后静脉损伤可接受转流或全肝血流阻断下切除半肝显露和修补静脉,其余可选择改良肝周填塞法出[4]。
随着损害控制在外科的广泛运用,对于严重肝脏损伤,尤其是肝后静脉损伤、难以控制的大出血,纱垫填塞是最便捷而有效的救治方法,但同时带来腹腔感染发生率的增加。本组死于腹腔感染5例,均施行了肝周缈垫填塞止血术,术后4 -5d取出填塞纱垫,出现膈下脓肿,继而因多脏器功能衰竭导致死亡。及时取出填塞纱垫可减少腹腔感染的发生。通过对本组患者的救治,总结分析认为:术后48 -72h取出填塞纱垫为最佳时间段,既避免过早拔除引起再出血,又不因填塞过久增加膈下感染。笔者建议采用国内学者高劲谋等[4]提出的改良肝周填塞法。最内层在放置浸泡止血剂的明胶海绵等材料后,使用带蒂大网膜均匀填塞。大网膜血供丰富,可消除死腔,压迫止血,让新生的血管长人肝脏损伤部位形成粘连,术后48 - 72h取出填塞纱垫时,大网膜已与伤处愈着,更不易发生肝脏继续出血和继发感染。
肝脏损伤时肝内外胆管损伤、介入治疗以及手术后均可形成胆汁瘤,如果破裂可引起急性弥漫性腹膜炎;同时胆汁瘤可合并感染,因此应早期诊断和及时引流。本组发生胆汁瘤15例,直径5 - 15cm,均采用超声引导经皮穿刺置管引流术,效果满意,胆汁瘤完全消失或明显缩小,显示6 - 10个月后B超或CT复查显示无复发、增大,无一例继发感染。
同时合并腹部其他脏器损伤,尤其是空腔脏器损伤、胰腺损伤,由于肠内容物溢出、大量出血、胰瘘并发症等,会增加腹腔感染机会。因此,剖腹探查术中发现肝脏损伤并控制出血后,应全面探查。对多脏器损伤应早期发现,及时采取合理术式。张连阳等[9]指出,手术中“超量(数十升)”接近体温的盐水冲洗将污染“稀释”到最低程度是防止感染最重要的措施。腹腔彻底冲洗,保证引流通畅,使用广谱抗生素等,可有效预防和控制腹腔感染。
对于本组发生腹腔感染的54例患者,控制感染的综合治疗措施包括:(1)根据培养及药敏结果选用敏感抗生素;(2)严格无菌操作技术,及时清理坏死组织,避免继发感染;(3)保证充分、通畅引流,反复腹腔冲洗;(4)营养支持尤其尽早实施肠内营养,保肝,增强机体抵抗力;(5)对持续高热、脓肿已形成的患者,应根据查体、B超、CT等检查,明确脓肿部位,及时行脓肿引流术。应强调,脓腔内脓液稠厚,常有分隔、形成多个小脓腔,且有大量坏死组织,因此对脓肿采用穿刺置管引流是不可靠和不妥当的。本组腹腔感染患者治愈率90. 7%,治疗效果满意。
【参考文献:略】