
新型冠状病毒病(COVID-19)患者常见肝功能异常,近半数患者有不同程度的肝功能不全。血管紧张素转换酶2(ACE2)已被证明是介导新冠病毒(SARS-CoV-2)进入人类细胞的主要受体之一。根据最近的研究,ACE2不仅表达于II型肺泡上皮细胞,在胆管细胞中也有高表达,提示SARS-CoV-2可感染胆管细胞,引起患者肝功能异常。然而,碱性磷酸酶(ALP)作为胆管损伤的相关指标,在COVID-19患者中并不异常。
近期病理报告显示,肝活检标本中存在中度微血管脂肪变性和轻度小叶及汇管区炎症,提示肝损伤可能是由SARS-CoV-2感染或药物性肝损伤引起的。但目前尚无临床研究分析COVID-19患者的肝功能异常是否与用药有关。
考虑到SARS-CoV-2的高传染性和致病性以及肝损伤的高发病率,迫切需要分析COVID患者的肝功能。
日前,复旦大*联学**合同济大学团队在预印本网站发表了一篇名为《COVID-19相关肝损伤的临床特征》(Clinical Features of COVID-19 Related Liver Damage)的研究,回顾性分析了来自中国上海一个中心的SARS-COV-2感染患者的肝功能变化,并比较了19例伴或不伴有肝损伤的COVID-19患者的临床特点、用药情况和住院时间。


摘要
在这项单中心回顾性研究中,研究人员纳入了2020年1月20日至1月31日上海公共卫生临床中心所有确诊的COVID-19病例。临床数据截至2020年2月19日。对148例患者的临床特征、实验室指标(包括肝功能检测)、药物治疗及住院时间进行分析。
研究发现,148例确诊COVID-19的患者中,49.3%为女性,50.7%为男性。中位年龄为50.5岁(四分位范围:36-64岁)。入院时有发热(70.1%)、咳嗽(45.3%)、咳痰(26.7%)等临床表现。75例(50.7%)患者入院时肝功能异常。肝功能指标升高的患者(n=75)更容易出现中/高热(44% vs 27.4%;p=0.035)。
肝功能异常组CD4+、CD8+ T细胞数量明显低于肝功能正常组。肝功能正常组与肝功能异常组院前用药无统计学差异,而新发肝损伤患者入院后洛匹那韦/利托那韦的使用率明显高于肝功能正常患者。入院后出现肝功能异常可导致住院时间延长。
上述结果证明,SARS-CoV-2可能导致肝功能损害,治疗COVID-19时应慎用洛匹那韦/利托那韦。
研究主要结果
1. SARS-CoV-2感染患者的一般特征
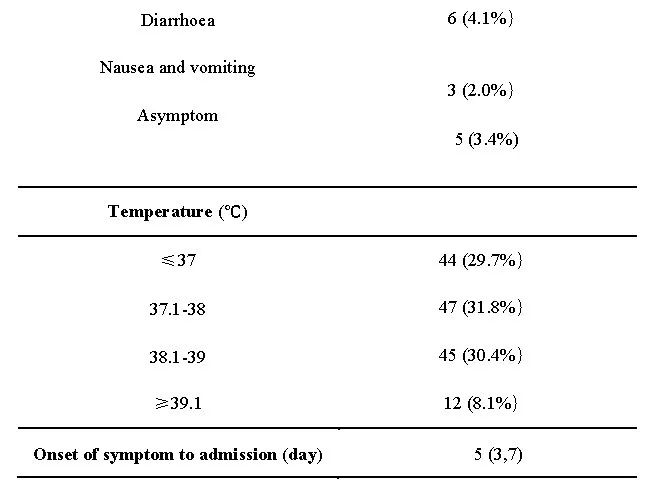
截至2020年1月31日,上海市公共卫生临床中心共收治COVID-19病例148例,其中女性73例(49.3%),男性75例(50.7%)。患者平均年龄50岁(36-64岁)。年龄最大88岁,最小15岁。COVID-19患者中老年人比例较高。入院时有发热(70.1%)、咳嗽(45.3%)、咳痰(26.7%)等临床表现。
发热104例,其中37.3℃-38℃ 47例(31.8%),38.1℃-39℃ 45例(30.4%),39.1℃-40℃ 12例(8.1%)。本研究的中位潜伏期为5天(3-7天)。COVID-19患者的相关信息见表1。
表1 148例患者的一般特征

2. 肝功能异常的比例及发生率
入院时肝功能异常75例(50.7%)(图1A),其中ALT升高27例(41-115 U/L),AST升高32例(37-107U/L),乳酸脱氢酶(LDH)升高52例(247-678 U/L),GGT升高26例(48-159 U/L),ALP升高6例(102-144 U/L),总胆红素(TB)升高9例(21-46.6 umol/L)。如图1b所示,所有患者中LDH、AST、ALT、GGT、TB、ALP升高的发生率分别为35.1%、21.6%、18.2%、17.6%、6.1%、4.1%。
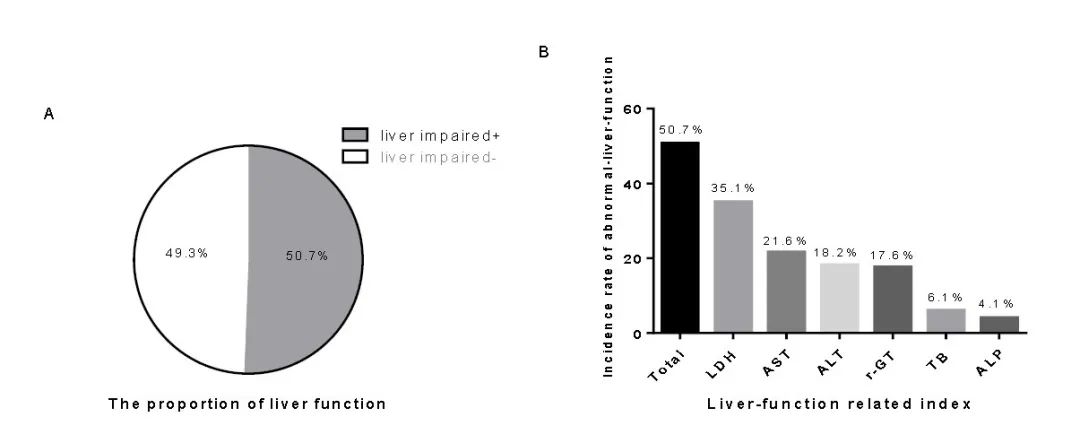
图1 肝功能正常/异常的比例及发生率
3. 肝功能异常患者的基本特征和药物治疗
与肝功能正常的患者(n=73)相比,肝功能指标升高的患者(n=75)更容易出现中/高热(44% vs 27.4%;p=0.035),男性更为明显(62.67% vs 38.36%;p=0.005)。入院前COVID19患者的用药包括抗生素(左氧氟沙星、阿奇霉素、头孢菌素)、抗病毒药物(阿比多尔、奥司他韦、阿昔洛韦)和传统的退烧药(布洛芬)。两组患者院前治疗差异无统计学意义。
4. COVID-19患者的实验室检查结果
肝功能异常组淋巴细胞数明显低于肝功能正常组。肝功能异常组的CD4+和CD8+ T细胞数量均低于肝功能正常组。肝功能异常组PCT、CRP水平明显高于肝功能正常组。
5. COVID-19患者入院后用药情况分析
研究观察到,41例肝功能正常的患者在入院后7(±3)天出现肝损伤,概率为56.16%。住院期间,分别给予抗生素(左氧氟沙星、美罗培南、莫西沙星、头孢菌素)、干扰素、抗病毒药物(阿比多尔、洛匹那韦/利托那韦、达芦那韦)治疗。两组患者在临床应用抗生素和干扰素方面的住院治疗差异无统计学意义。但发现肝功能异常的患者(56.1%)使用洛匹那韦/利托那韦治疗的比例高于肝功能正常的患者(25%)(p = 0.009)。
6. 总体预后的比较
截至2020年2月19日,共有93例(62.8%)患者出院,其中入院前肝功能异常44例,住院期间出现肝功能异常22例,住院期间肝功能正常27例。值得注意的是,研究人员发现入院前肝功能相关指标对COVID-19患者住院时间影响不大,而入院后出现肝功能异常确实延长了住院时间。
讨论
本研究显示,超过一半的患者在入院时出现肝功能异常,这似乎与临床用药无关。ALP升高在肝功能损伤患者中所占比例最低,在所有入院患者中ALP升高的发生率也最低,与既往研究相似。
虽然ACE2在胆管细胞中高度表达,但最近的研究表明,SARS-CoV-2感染并没有使ALP升高(胆管损伤的标志物)。相对而言,肝细胞损伤标志物(ALT、AST)升高更为常见。本研究中大约五分之一的患者ALT或AST升高,略低于早期研究。然而,在该研究中,入院时ALT和AST的升高水平一般不高,说明COVID-19相关肝损伤在感染初期并不严重。这些发现与之前的研究一致。
研究发现重症肺炎患者肝损伤更为常见,怀疑与炎症因子风暴相关。但并不能解释轻症患者中也有肝损伤的事实。
SARS-CoV-2的暴发与SARS-CoV有许多相似之处。此前对SARS患者的尸检分析发现,除肺和免疫系统严重损伤外,肝脏还发现有脂肪变性、中央小叶坏死和SARS病毒。因此,研究人员怀疑SARS-CoV-2也能攻击人类肝脏。
此外,值得注意的是,本研究中LDH升高的患者最多(35.1%)。根据现有研究,武汉地区LDH升高的比例为39.9%-76%。根据以往的研究,SARS和MERS患者的LDH水平也有所升高。LDH特异性较差,可能与肺、骨骼肌、心肌有关,不能完全代表肝功能。研究人员比较了患者LDH水平与患者体温的关系,发现中/高热患者的LDH明显高于低热、正常体温患者。LDH是否可以作为COVID-19的早期预警因子还有待进一步分析。
由于没有有效的针对COVID-19的抗病毒药物,对症和支持性治疗非常重要。许多患者需使用其他抗病毒和解热药物。然而,抗病毒药物和对乙酰氨基酚都有不良反应,如肝功能损伤。既往研究未进一步分析这些肝功能异常的患者是由SARS-CoV-2感染所致还是药物所致。
在本研究中,患者入院前使用的药物主要为抗菌药物(包括莫西沙星、头孢菌素)、抗病毒药物(阿比多尔、奥司他韦、阿昔洛韦)和退热类药物。本研究分析了两组患者的院前用药情况,发现两组之间无统计学差异。因此,研究人员推测COVID-19患者肝功能损害与病毒感染密切相关。
肝损伤患者体温明显高于对照组,可能与病毒感染后的免疫应答有关。
部分肝功能正常的患者入院后出现肝功能损伤。本研究发现,从这些患者住院期间的用药情况来看,洛匹那韦/利托那韦在肝损害组的使用率明显高于肝功能正常的患者。
入院后肝损伤患者住院时间明显长于肝功能正常患者。研究团队另一篇关于抗病毒作用的文章显示,洛匹那韦/利托那韦对SARS-CoV-2的转阴率没有影响。因此,作者倾向于不推荐洛匹那韦/利托那韦作为COVID-19患者常用的临床治疗药物,即使是肝功能正常的轻度患者。需要更多的研究来进一步评估洛匹那韦/利托那韦可能带来的风险和益处。
本研究也存在不足之处。这项研究是回顾性的,有些病例的病史记录不完整。而且,所有的数据都是在某个时间点从一个中心收集的。所以样本量相对有限。此外,SARS-CoV-2导致肝功能异常的直接证据尚未得到证实。需要进一步的研究来证实其致病机制。
综上所述,本研究首次分析了COVID-19相关肝损伤的临床特征,及临床用药与肝损伤的关系。SARS-CoV-2可引起肝功能损害,入院后出现肝损伤与洛匹那韦/利托那韦的应用以及住院时间延长有一定关系。这一发现有望为当前该病的临床治疗提供一些参考。
注:本文为预印本(Preprint),即科研人员出于和同行交流目的,未在正式出版物上发表前先通过互联网发布的科研论文。文章暂未经过同行评审,因此不应用于指导临床实践。
文献链接:
https://doi.org/10.1101/2020.02.26.20026971