哮喘作为一个慢性疾病,其发病率越来越高。最近有一个大新闻就是俄罗斯黑客曝光运动员基于医疗原因使用禁药。这时候大家发现运动员里哮喘发病率很高。实际上越是发达国家、越是环境卫生良好家庭长大的孩子越容易有哮喘。在中国,上海的哮喘发病率显著高过中西部地区。哮喘在今天中国成为一个发病率颇高的流行病。而哮喘的急性发作如何控制成为一个重要课题。那么,今天我们来说说如何应对哮喘的急性发作。
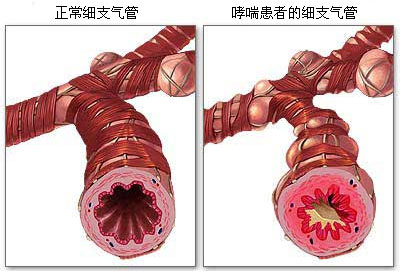
目前医学界的共识是,哮喘患者的成功管理包括以下4个基本要素:
-
1,对症状及肺功能的常规监测
-
2,通过患者教育建立临床医师与患者的伙伴关系
-
3,控制引起哮喘发作的环境因素(触发因素)及共存疾病
-
4,正确的药物治疗

患者与医生缺乏伙伴化关系,导致医疗措施难以起效
但很可惜的是,在今天中国的医疗制度设计、医疗环境下,【医师与患者的伙伴关系】那就是梦幻泡影呀!因此,哮喘控制不良,哮喘急性发作的患者较多。医生如何面对哮喘急性发作呢呢?
哮喘急性发作处理的基本原则如下:
-
1,评估发作的严重程度
-
2,早期可增加吸入性短效β受体激动剂的使用频率,并考虑对重度发作同时使用异丙托胺
-
3,如果患者对吸入性短效β受体激动剂没有即时且显著的反应,则开始使用全身糖皮质激素
-
4,对治疗反应进行频繁的(每1-2小时)客观评估,直至记录到明确、持续的改善
-
5,若患者4-6小时后对治疗仍没有良好反应,则将患者收入至高度监测和治疗的医疗机构
-
6,教育患者关于早期识别及治疗复发性发作的自我管理原则,并针对复发性症状制定“哮喘行动计划”,这样有助于患者减少急性发作频率,改善长期预后。
从根本上讲哮喘急性发作治疗的目标是减少致病性事件、减少哮喘对病人的损伤和风险、减少住院率和进入ICU的可能性。不能达到上述目标的急性发作期干预都可以认为是无效的。
对于哮喘急性发作一般有两步处理。一,患者的即时处理;二,转诊给医生。
一,患者的即时处理
有些患者对哮喘症状加重非常敏感,而其他患者只有当气流减低变得显著时才能察觉到。对于后组患者,呼气峰流速(peak expiratory flow, PEF)的下降可能是哮喘控制正在恶化的最初体征。峰流速值较正常值或患者的个人最佳值下降20%以上则表明存在病情恶化,且有助于衡量变化的严重程度。峰流速降低到基线水平的50%以下应被认为是重度发作。
国际上提倡哮喘病人在家行呼气峰流速(peak expiratory flow, PEF)测定。个人家用峰流速计容易获得、价格便宜且易于操作。由于测定结果与患者的使用技术密切相关。因此,临床医师应定期检查患者使用峰流速计的情况,并纠正其操作中的错误。但很可惜的是,国内患者使用家用峰流速计的并不够普遍。采用让患者同时采用哮喘症状与家用峰流速仪来监测其病情为最佳的监测方法。可以让患者写日记,记录每日的PEF读数以及有无任何哮喘症状。这种双重方法可帮助患者观察触发因素暴露与峰流速下降和/或哮喘发作之间的因果关系。患者应认识到这种监测是为了检查治疗效果,并为可能的病情恶化发出早期预警。
当患者识别到哮喘发作开始时,他们应当如下自我给予吸入性短效β受体激动剂:定量吸入器(metered dose inhaler, MDI)给予2-6喷(根据个体通常有效且耐受的剂量)。同时患者可以吸入常规剂量的糖皮质激素或者直接吸入4倍常规剂量的激素。当然,上述措施也可以采用雾化方式完成。给予上述措施后患者应再次进行峰流速测定。根据对吸入型β受体激动剂的初始反应,患者选择继续自我治疗或者转诊医生。如上述措施未能即时且显著见效,可以在20分钟后再次吸入短效β受体激动剂。而糖皮质激素应在初次吸入的至少30分钟后才能再次吸入,此时不建议继续常规剂量而应该至少4倍常规剂量激素吸入。上述措施如仍无效建议直接转诊医院。

病人自觉发作时应立即吸入药物治疗
对于那些有重症哮喘发作倾向、存在住院或入住ICU可能的哮喘病人而言,可以立即开启短程口服激素治疗,这个时候不宜仅吸入糖皮质激素来等待医生救助。口服激素的剂量采用泼尼松0.5mg/kg.d----1mg/kg.d或其他激素的等效剂量。其疗程应该偏短,不需要住院的病人一般5-7天,较危重的住院病人需10-14天。疗程足且临床明显见效则迅速减量并停用----可用吸入激素替代。
有人会问,为什么要求有重症哮喘发作倾向病人立即予以口服激素,而不是继续吸入糖皮质激素?为什么急性发作时需吸入常规剂量的4倍激素吸入呢?为什么是糖皮质激素吸入30分钟后再吸入呢?
目前认为,对严重哮喘发作而言,及时给予口服糖皮质激素很可能是降低急性哮喘发作住院治疗的最有效策略。 而哮喘急性发作期时使用加倍剂量的糖皮质激素吸入不能减少对口服激素需求,不能减少住院率!一项良好执行的双盲安慰剂对照试验纳入了390例哮喘患者,受试者在哮喘症状加重时被随机分配到其通常剂量吸入型糖皮质激素加倍组或安慰剂组(两组使用相同的吸入装置给药)。在1年的研究过程中,全部患者中超过半数经历了哮喘加重发作,12%最终需要使用泼尼松龙进行全身糖皮质激素治疗以控制症状。两组患者对于全身糖皮质激素治疗的需求的差异无统计学意义,这表明,一般来说,急性情况时使用加倍剂量方式吸入糖皮质激素对哮喘急性发作的进展几乎没有临床影响。
了解糖皮质激素机制的医生都明白,糖皮质激素通常剂量下是通过其基因机制起效,一般其临床见效在30分钟以后。除非使用非常大激素量(例如激素冲击量),否则不可能几分钟内见到临床疗效。这也是为什么反对短时间内反复用糖皮质激素的原因。
激素起效需要一定时间
既然双倍剂量吸入糖皮质激素无效、短时间内反复用激素无效,那怎么办?目前有临床研究认为,4倍剂量的激素吸入或许能减少全身用激素可能,不过证据还不充分。也就是说,现在倾向于,哮喘急性发作时,加倍激素吸入并不能减少全身用激素的可能性。在吸入常规剂量糖皮质激素后,较高频率的吸入性短效β受体激动剂却没有即时且显著的反应,则应该在吸入常规剂量的4倍激素。但这应该至少是前次吸入治疗的30分钟后。当然也可以直接初次即吸入常规剂量的4倍。如上述措施仍无效,应该直接全身用糖皮质激素,而不是一味继续加大激素吸入。只有这样才能降低哮喘急性发作的住院率、ICU入住可能。
二,需要转诊给医生的指针
有一些致病性哮喘发作提示,在这些情况下不应该是等待【患者即时处理的反应】:
-
1,既往重度发作[如,进行插管或入住重症监护病房(intensive care unit, ICU)]
-
2,过去1年有2次或更多次因哮喘住院治疗
-
3,过去1年有3次或更多次因哮喘急诊科就诊
-
4,过去1月因哮喘住院或急诊科就诊
-
5,每月使用超过2罐(canister)短效β受体激动剂
-
6,难以感知哮喘症状或发作的严重程度
-
7,社会经济地位低、居住在内城区、违禁药物使用、重大的社会心理学问题
-
8,共病,如心血管疾病、慢性肺病或精神疾病
除上述因素提示需要转诊外,还有一些临床迹象提示需要即时转诊给医生,而不是等待【患者自我即时处理】的反应性。例如:奇脉(即吸气时收缩压下降至少12mmHg)、使用辅助吸气肌(如,胸锁乳突肌)、显著出汗、因气促而不能仰卧,均提示严重的气流阻塞。遗憾的是,这些表现并不是严重发作的敏感指标;多达50%的严重气流阻塞患者并不会表现出上述任何异常。
没有上述情况的前提下,一般是患者即时处理,并根据即时处理的效果决定下一步诊疗措施。
根据【患者即时处理的反应】的转诊指针
-
如果复测峰流速增加至患者个人最佳值的80%以上,则患者可能能够安全地继续自我治疗。
-
对于对吸入型短效支气管扩张剂反应不完全的患者,如果复测峰流速增加至患者个人最佳值的50%-79%,则患者应开始口服糖皮质激素并尽快转诊给医生。对严重哮喘发作及时给予口服糖皮质激素很可能是降低急性哮喘发作住院治疗的最有效策略。
-
对于患者即时处理后,PEF仍低于基线的50%、有重度哮喘发作的症状或体征(如,显著气促),或具有致命性发作的高风险,则应立即就医。在等待医疗援助时,应继续给予吸入短效β受体激动剂并可以口服标准剂量的糖皮质激素。
三,转诊给医生后的医生处理原则
1,评估动脉血二氧化碳分压:急性哮喘发作中,呼吸驱动力几乎总是增加,导致过度通气及PaCO2相应降低。因此,升高的或甚至正常的PaCO2水平提示,气道狭窄非常严重。不过大多数病人或许并不需要做此检查,临床医生可以根据经验判断病人的严重度,较轻的急性发作可以避免此检查。
2,胸部影像学检查:哮喘急性发作时的胸部X线检查除发现哮喘应有的肺部过度充气外,真正有意义的异常发现(胸、纵隔气肿、肺炎或肺不张)约2%。所以一般不需要影像学检查,除非在如下情况:
-
a,体温>38.3℃、
-
b,无法解释的胸痛、
-
c,白细胞增多或低氧血症、
-
d,静脉注射*品毒**滥用、
-
e,免疫抑制治疗中或免疫缺陷病人
-
f,肉芽肿性疾病、
-
g,近期癫痫发作、
-
h,癌症、
-
I,胸部手术或心力衰竭的病史
3,接诊完善检查的同时采取如下措施:
-
a,立即予以全身激素:没有呕吐、进食困难者,可以口服。一般40-60mg泼尼松。值得注意的是全身性糖皮质激素要直到给药后长达6小时时才会有临床上明显的起效,因此医生不应该在此期间加量予以激素。如果明确患者已经全身用激素达到标准剂量,应该继续等待至少6小时后再评估。如有可能危及生命的哮喘发作,建议予以每6-12小时甲泼尼龙60-80mg。
-
b,通过持续气流雾化给予2.5-5mg的沙丁胺醇(或等效药物),每20分钟给予一剂,连续给予3剂,然后根据需要每1-4小时给予2.5-10mg。对于危重症患者,一些临床医生倾向于使用持续雾化,10-15mg持续1小时给药。
-
c,吸入型抗胆碱能类药物: 重度哮喘发作的患者加用异丙托胺,异丙托胺的成人雾化剂量是每20分钟500μg,连续给药3剂,随后按需给药。因为包含异丙托胺和沙丁胺醇两种药物的MDI配方含有可能引起过敏反应的大豆卵磷脂,故不应用于对花生或大豆高度敏感的患者,不过,目前仅含异丙托胺的MDI制剂已不再含有大豆卵磷脂。为安全计,不建议使用两个药物联合的MDI配方。
-
d,硫酸镁:常规哮喘治疗1小时内无效,则应该立即静脉用硫酸镁50mg/kg(最多2g)的剂量静脉给予硫酸镁,持续20分钟。注意对肾功能不全者可能需要调整剂量,除此外硫酸镁静脉使用的安全性很好,疗效也很肯定。对于可疑危及生命的哮喘发作,不需要等待1小时,而可以立即给予。
一项针对这些研究的meta分析发现,当在支气管扩张剂和糖皮质激素的基础上加用硫酸镁时,可有效预防中至重度哮喘急性发作住院。每治疗4例患儿即可减少1例住院。另一项系统评价和meta分析在5项独立的研究中评估了对182例β受体激动剂治疗无效的患者使用镁剂治疗的效果,结果发现,使用镁剂显著改善了呼吸功能测试结果,也减少了住院次数。
减少住院、入ICU需求等最肯定的治疗即全身用糖皮质激素、静脉用硫酸镁。
-
e,皮下或肌内注射肾上腺素或特布他林 :对于吸气流较弱的重度哮喘发作儿童,或者因焦虑而无法配合初始雾化治疗或初始雾化治疗疗效欠佳的幼儿,皮下或肌内快速注射β受体激动剂(可能优于吸入该药。肌内注射的药物吸收更快,但尚无研究对此进行直接比较)。通常,对于通气较差的重症患者,应在到达急诊科后数分钟内给予皮下或肌内注射,同时开始沙丁胺醇治疗并建立静脉通道。但医生应该明白上述措施对成年病人的副反应。只有权衡好处大于坏处时才考虑上述措施。
对于哮喘重症急性发作需要明确反对的治疗方案,因为这些方案已经明确无效。
-
a,甲基黄嘌呤,即茶碱药物 。不能减少住院率,但对于急诊发作后的维持治疗可能有益。
-
b,吸入型糖皮质激素 。对于维持治疗有益,但重症急性发作时不能减少住院、入ICU可能。
-
c,无足够证据下经验性予以抗生素-----除非有足够证据提示细菌感染。
-
d,白三烯受体拮抗剂:急诊抢救时无效,但对于后续治疗是有益的。
抗IgE药物、 抗IL-5治疗等新的治疗药物和策略对于急性发作的价值仍需进一步研究。
四,极危重患者的气管插管的指针与准备
对于大部分患者(包括哮喘患者),由3项临床评估组成的简单评估方法可区分需要气管插管的患者:
-
1,气道通畅是否不能维持或保护?
-
2,氧合或通气功能是否衰竭?
-
3,预计病情是否恶化(特别是气道)?(即,预计的临床病程是什么?)
这些需要足够经验的医生来判断气管插管的必要性。医生应该明确气管插管本身会带来很大的副反应。但气道保护受到严重危险而危及生命,则应该气管插管。予以:预充氧、利多卡因预处理气道、氯胺酮麻醉有利于气管插管实施。
相关阅读
《如何控制哮喘的诱发因素(上)》
《是什么让你更容易得哮喘?》
《冬天到了,小心一种「感冒」杀死你》
文章亦发表于微信公众号:爱思考的希波克拉底信徒
专业咨询请关注微信公众号:来问医生