全球各地糖尿病的患病率不断升高,根据2019年国际糖尿病联盟统计,中国目前约1.16亿人患有糖尿病。

糖尿病患者存在的糖尿病视网膜病变(diabetic retinopathy,DR)——糖尿病患者致盲的主要原因。有一个1/3规则,即1 /3糖尿病患者合并糖尿病视网膜病变 约1/3糖尿病视网膜病变患者合并糖尿病性黄斑水肿,这其中又有1/3患者表现为临床有意义的黄斑水肿。

近40年来,全视网膜光凝术(panretinal photocoa gulation,PRP)是治疗糖尿病视网膜病变的重要手段之一,针对增殖前期和增殖期的糖尿病视网膜病变,不可否认PRP挽救了大量可能因为DR致盲的患者。
尽管全视网膜光凝术(PRP)确切的机制尚不清楚,但是业内认为利用激光的热效应破坏视网膜毛细血管无灌注区,从而降低组织代谢需求,减少VEGF产生,减缓病情进展。
但是PRP不可否认也存在局限性:破坏正常细胞,造成永久性周边视野损坏;随时间增加激光斑融合成片,患者可能会出现暗视力下降、视网膜纤维化增殖形成、视网膜缺氧继发新生血管等多种并发症。
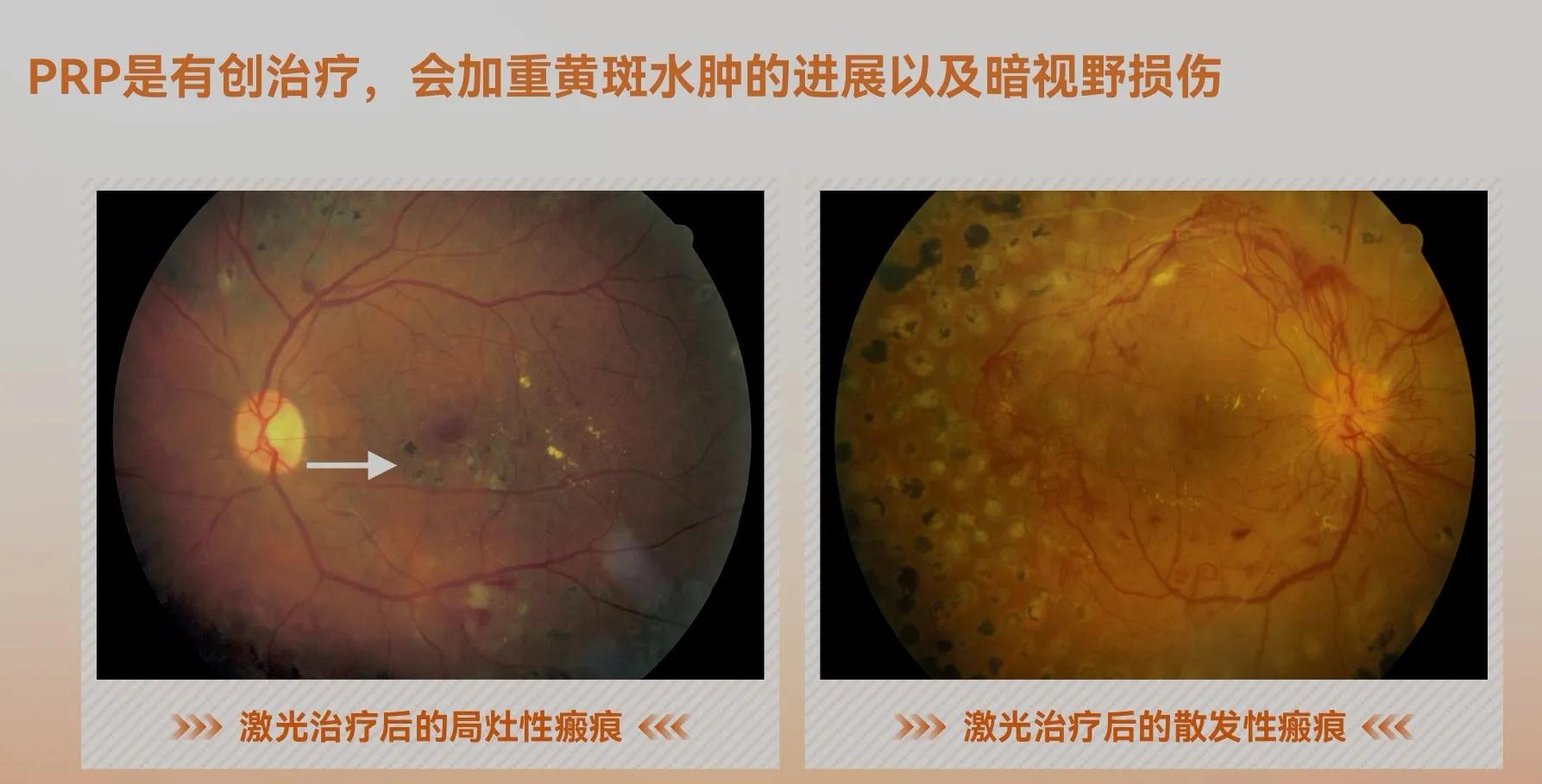
直到抗VEGF的出现,现在多个国内外指南推荐,PRP不再是治疗DME 患者的金标准,抗VEGF 成为DME的 一线治疗,抗VEGF治疗在改善CI-DME视力方面比单独局灶激光治疗更有效。

2021年8月16日,NMPA官网显示,诺华雷珠单抗新适应症上市申请(受理号:JXSS2000038/44/45/46/47)获批,用于治疗早产儿视网膜病变和糖尿病视网膜病变(DR)。因此除了以往糖网累及中心凹的黄斑水肿(CI-DME),抗VEGF也用于中重度NPDR、高危PDR和一些非高危PDR中未累及中心凹的黄斑水肿(NCI-DME)病人,达到抗VEGF根据需要对DR的全覆盖。
如上所述,抗VEGF在糖网累及中心凹的黄斑水肿的患者视力提高上疗效明显优于PRP,因为PRP一般来说是不能提高视力,反而是有创损失周边视野的,是一种“丢车保帅”的策略。但是抗VEGF也不是神药,更不是万能的。抗VEGF治疗从本质上来说仍是对症治疗,需要多次注射,并要严密注意治疗操作过程和药物本身可能的不良反应。从理论上讲,抗VEGF药物可应用于一切和新生血管形成、血管通透性增加导致视网膜水肿的眼病,从精准医疗的角度来讲,眼内液中VEGF的升高可能出现在眼部症状之前,所以抗VEGF治疗可以对抗眼内液VEGF升高。
对于糖尿病性黄斑水肿患者,我们预判这个患者短期黄斑水肿消退和视力改善效果应该是不错的,但是患者的经济条件和依从性不是很好,当患者抗VEGF全程治疗不能坚持的情况下,就不应该把抗VEGF治疗当作一线治疗。我曾经碰到过一些在其他医疗机构抗VEGF治疗一两针中断后比没有开始抗VEGF更严重的病例。所以对于这类患者就不应该进行抗VEGF治疗,还是经典的PRP和局灶格栅样光凝治疗对患者的依从性要求低,经济负担轻,更加适合。
近日一项研究探讨了增殖性糖尿病视网膜病变患者视网膜血管内皮细胞(NV)的分布及对Aflibercept(阿柏西普,一种抗VEGFF药物)或PRP治疗的局部反应。研究结果发表在JAMA Ophthalmology期刊上。研究分析显示,与NVE相比,NVD较少发生,但对现有治疗方法的耐药性更大。虽然在治疗NVE方面,Aflibercept优于PRP,但两种治疗方法在52周时对NVD都没有特别有效。这一发现具有临床意义,因为它强调了筛选NVD和分类PDR严重程度的重要性,严重程度直接影响治疗频率和反应。

所以医疗技术的应用,抗VEGF和PRP之争,我们应该去思考患者病情特点分类、全身情况、经济情况、依从性、性价比等多方面综合考虑,选择对患者最合适的方式。