导读
医脉神经每周五个工作日都有雷打不动的早餐病例学习,每天3个短小精悍的小case,每天掌握3个知识点。每个群的群主轮流提供早餐病例,感谢各位群主及老师们的辛苦付出,也感谢参与讨论的众多群友。大家思想的碰撞,产生了无数的智慧火花,常在群里逛逛,每天都有新的收获。上周的精彩晨读病例摘选如下。
本次病例整理: 赵伟,赵莲花(天津泰达医院)
医脉通编辑整理,未经授权请勿转载。
病例1
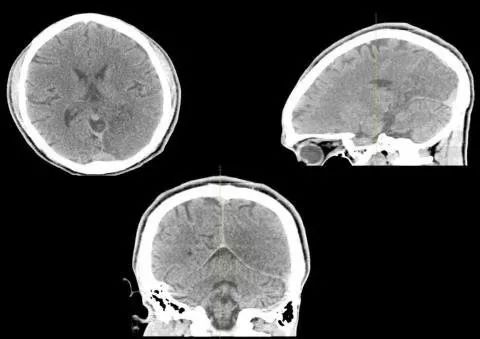
患者,25岁男性,右手电击样感觉和力弱5年。入院查体:右手大小鱼际肌无力,扬鞭征阳性。辅助检查:维生素B12浓度正常。重金属砷、汞、铅浓度正常。颈椎MRI图A、B。经颈椎前路融合术6月后患者右手活动性明显好转。复查颈椎MRI见图C。

答案:平山病
颈椎MRI常规扫描T2WI示颈椎C4-C6椎体水平颈髓形态变细,其内可见纵行长T2信号影,在过屈位(flexional position)磁共振,可以清楚地看到下颈后部硬膜之往前位移而压迫到颈髓。上述是平山病影像特点。平山病是一种少见的局灶性缺血性颈脊髓灰质病,其确切的发病率和患病率不清。主要影响青少年男性,被认为是由颈髓腹侧运动神经元的动态机械损伤或缺血性损伤引起。1959年由Hirayama首先报道。常隐袭起病,表现为一侧手部肌肉的无力和萎缩,肌萎缩局限在手和前臂肌肉,多单侧受累,常无脑神经症状,无锥体束征,无大小便障碍。颈部过屈位MRI扫描多可明确诊断。
病例2
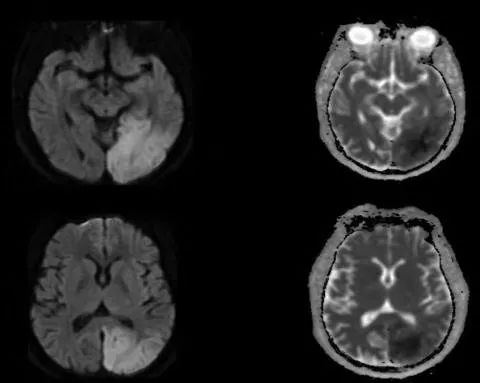
26岁,男,突发右眼视力障碍和精神状态改变入院。
11月后复查头部CT,如下图:
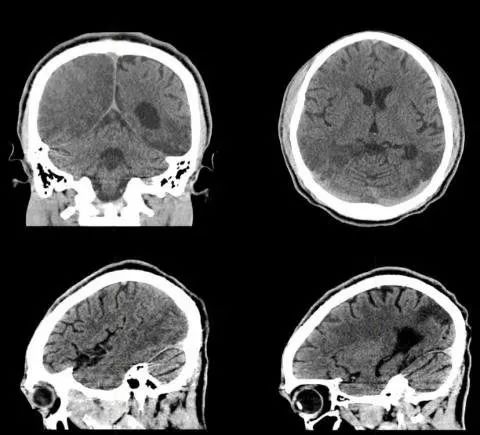
答案:线粒体脑肌病伴乳酸酸中毒及中风样发作(MELAS)
患者青年男性,卒中样起病,MRA未见明显异常,有好多老师想到静脉系统梗死,患者影像病灶并不符合静脉引流分布,答案是线粒体脑肌病伴乳酸酸中毒及中风样发作(MELAS)。其特征为轻度活动后即感疲乏无力,休息后好转;肌肉活检可见破碎红纤维。常以卒中样发作、痴呆、癫痫和共济失调等为主要表现。病灶影像特点与脑梗死类似,也可呈多发性、对称性、迁移性脑梗死样病变。皮层层状异常信号是其特征性影像表现。鉴别诊断有栓塞或夹层所致的真正的缺血性卒中、亚急性坏死性脑脊髓病(Leigh 脑病)、血管炎和癫痫等。
病例3
患者,女,27岁。发作性四肢抽搐20余天,精神行为异常10天入院。查体:颈抵抗(+++)。
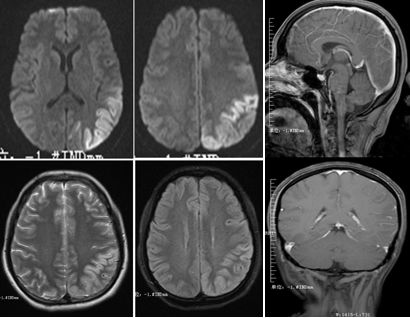
答案:抗NMDA受体脑炎
这个患者的影像很有特点,皮层花边征,好多老师首先考虑到MELAS,但是患者颈部抵抗、左侧柔脑膜有强化等不好解释。影像表现为皮层花边征的同影异病有MELAS、自身免疫性脑炎、CJD等,一般来说,自身免疫性脑炎相对MELAS局限。患者青年女性,癫痫发作,精神行为异常应想到抗NMDA受体脑炎。抗NMDA受体脑炎儿童青年多见,女性多于男性。急性起病,可有发热,头痛等前驱症状。主要临床表现为精神行为异常,癫痫发作,近记忆力下降,言语障碍,运动障碍,不自主运动,意识水平下降,甚至昏迷等。头MRI可出现散在的皮层、皮层下点片状FLAIR及T2高信号,边缘系统病灶。
病例4
患者,12岁,反复癫痫发作,头MRI如下:
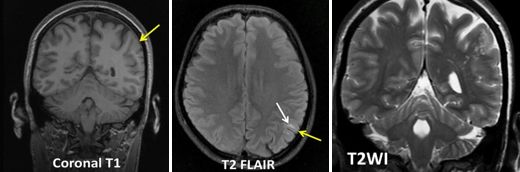
答案:大脑多结节和空泡状神经元肿瘤( MVNT )
MVNT是一种良性浅表性神经元瘤,多表现为长期的癫痫发作。该肿瘤2013年被首次报道。临床上,MVNT多为偶然发现,患者多表现为长期的癫痫发作。这个病例好多老师不认识,其影像特点是MRI表现为皮层下小团簇状、囊性、结节性病变,T2/FLAIR呈高信号(像很多泡泡)(T1可呈略低信号)。病变多位于深部皮层带和浅表皮层下白质,多无明显强化,可有点状轻度强化,无扩散受限及磁敏感效应。病变很少进展或体积变大,多无占位效应及瘤周水肿。故该病多建议进行观察随访,不建议进行干预。鉴别诊断有局灶性皮质发育不良、瘤样血管间隙、胚胎发育不良性神经上皮肿瘤(DNET)、毛细胞性星形细胞瘤、节细胞胶质瘤、多形性黄色星形细胞瘤等。容易误诊为DNET,DNET为边界清楚、楔形囊泡状皮质内肿块,常伴有皮质发育不良。DNET也多见于年轻患者,生长也非常缓慢,表现为难治性癫痫发作。颞叶(常常是杏仁核和海马区)是最常见的发病部位,其次为额叶,多呈边界清楚的三角形。
病例5
女性,55岁,患者出现运动迟缓,左侧肢体偏瘫和反射亢进。
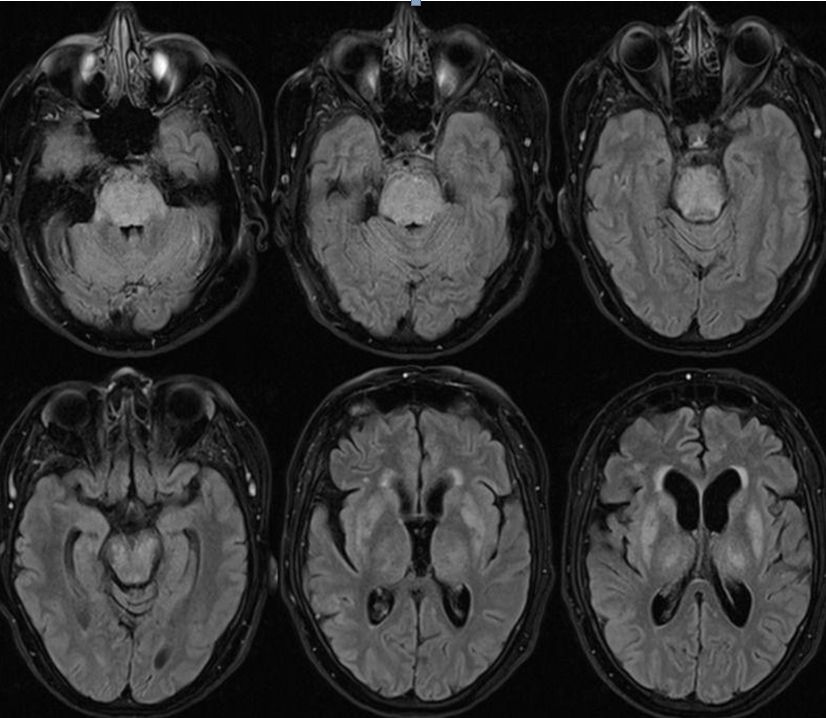
答案:渗透性脱髓鞘综合征(ODS)
双侧对称性病灶,脑干、基底节区均有受累。主要要和PRES相互鉴别,相关的鉴别点请温习昨天的文章(点击回顾)。
病例6
男性,67岁,因言语不清、走路不稳1天入院。既往有脑梗死和糖尿病病史,不规律服用二甲双胍,血糖控制欠佳。查体:不完全运动性失语,左侧鼻唇沟浅,口角右歪,伸舌稍偏左。余查体阴性。
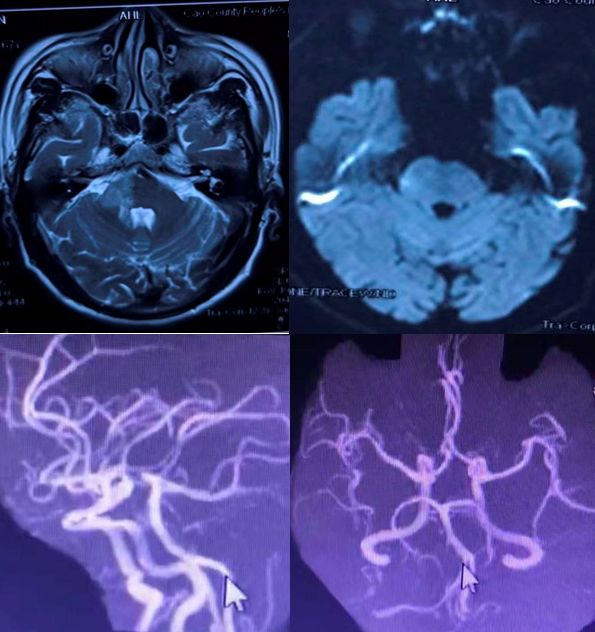
增强MRI如下:
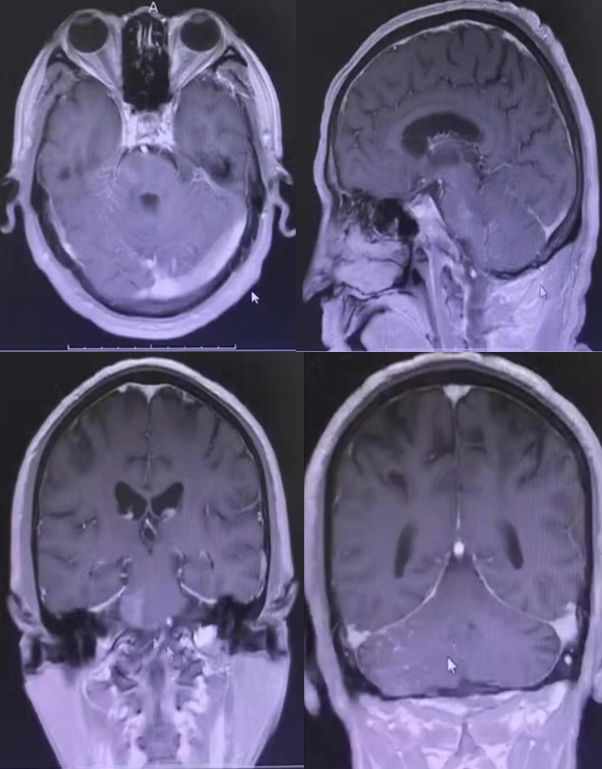
答案:肺癌脑转移
患者老年男性,多个卒中危险因素,出现卒中样症状。头MRI可见右侧桥脑小脑角区病变,DWI未见高信号,增强显示软脑膜强化,高度提示感染和肿瘤。好多老师考虑CLIPPERS,CLIPPERS多是双侧病灶,患者病灶分布于中脑、小脑及丘脑,增强表现为脑桥血管周围呈“胡椒粉”样斑点状强化病灶,部分强化病灶以脑桥为中心,随着距脑桥距离的增加,相邻病灶的数量逐渐减少,范围也逐渐缩小。
病例7
19岁,男性,头晕头痛来诊。
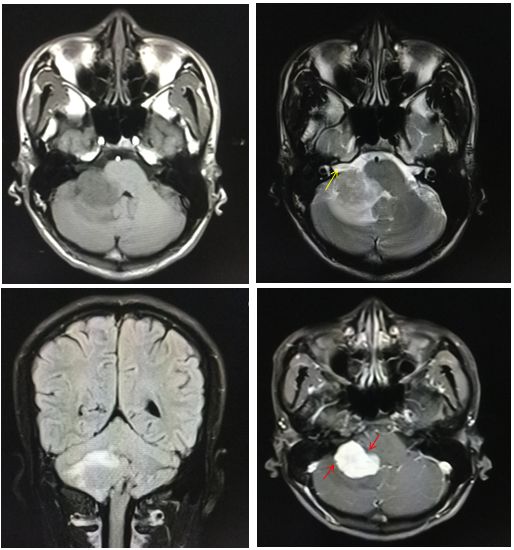
答案:CPA区弥漫大B细胞淋巴瘤
桥小脑角区(CPA)淋巴瘤非常罕见,文献鲜有报道。本例淋巴瘤发病年龄低,位置特殊,且没有给出DWI序列,无疑增加了诊断难度。不过仔细观察图片不难发现右侧内听道段神经结构完整,故可排除CPA区最常见的神经鞘瘤;病灶整体呈实性,T2WI信号偏低,与脑膜瘤非常相似,但平扫时病灶内侧缘与邻近脑实质分界模糊,增强后边缘有锯齿感及分叶征(红箭),这在脑膜瘤中是非常罕见的,同时病灶本身也缺乏与邻近小脑膜广基底相连的证据。病灶强化相当均匀且大部分边缘非常光滑,可排除掉PCA区相对少见的室管膜瘤、脉络丛乳头状瘤及血管母。
病例8
49岁,男性,头痛1周伴呃逆2天。
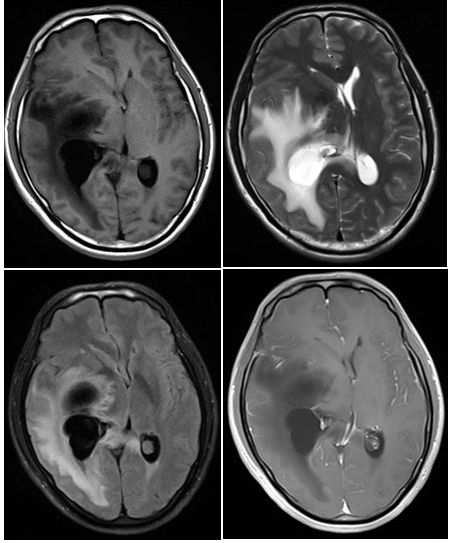
答案:脑囊虫病(brain cysticercosis)
脑囊虫病为猪绦虫的囊尾蚴经血行播散并寄生于脑组织形成,是神经系统最常见的寄生虫感染。按累及部位可分为:脑实质型、脑室型、蛛网膜下腔型及混合型。脑室型囊虫病临床上少见,好发于第四脑室;发生于脑室系统的囊虫病以单发居多,多数可以看到头节,增强扫描脑室型囊虫病通常不发生明显强化,这与脑实质型囊虫病有较大区别,且脑室型囊虫病不存在钙化期。本例脑囊虫病无强化,但可以看到头节(Flair序列更明显),邻近侧脑室后角、颞角扩大并伴有明显灶周水肿,可与其他脑室系统囊性病变区分。
病例9
25岁,男,无明显诱因头痛2周。
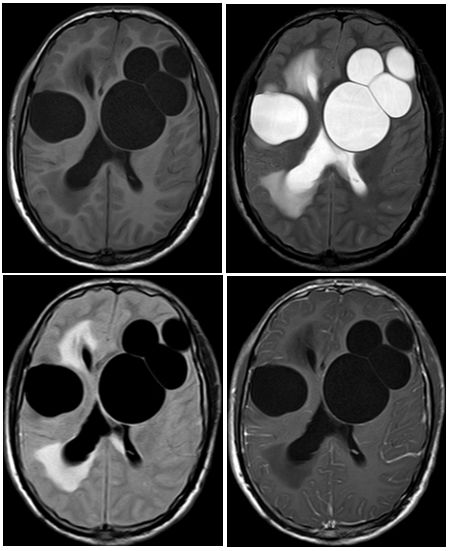
本期医脉通晨读共推出了2组颅内纯囊性占位性病变的病例。其中,原发性脑囊型包虫病属于少见的颅内寄生虫感染,通常多发,囊与囊不相通,囊壁光滑锐利而无强化,灶周水肿多不明显,瘤体较大时可引起压迫性梗阻性脑积水。
病例10
患者男性,40岁,头痛2天。
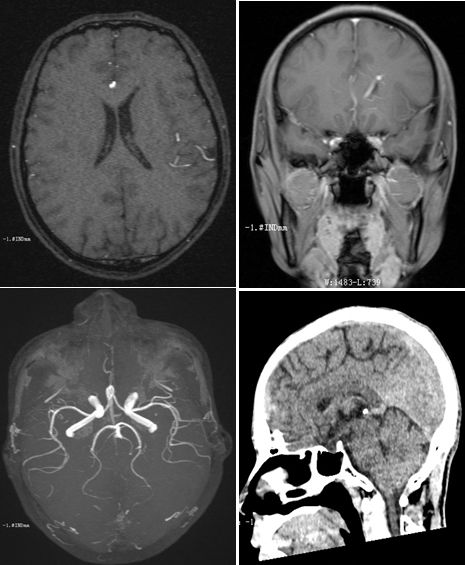
答案:脑静脉畸形
脑静脉畸形最佳诊断要点是“海蛇头”(曲张的白质内静脉)。最常见部位是脑室额角或者临近第四脑室处,大小各异、但通常<3cm。曲张的静脉呈伞样集合,大的“集合”静脉引流进入硬膜静脉窦或深部室管膜静脉。增粗的“集合”静脉在CT可呈高密度,如果为混合海绵状血管畸形,可存在钙化。MRI上如果DVA小,可能表现正常,因大小、血流量的不同而信号各异,可有血液流空,通常显著强化。
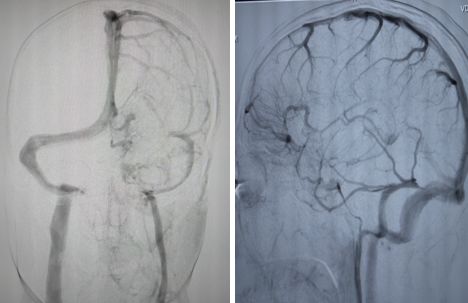
病例11
患者男性,54岁,左侧肢体乏力4月,右侧肢体乏力1月。
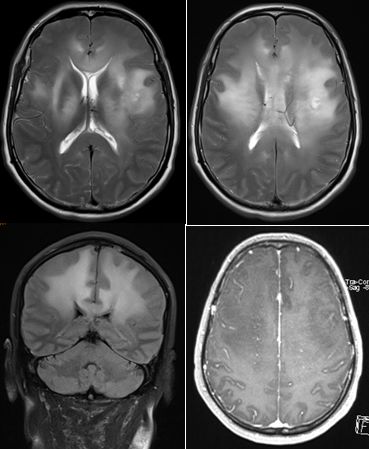
答案:弥漫性星型细胞瘤
该病一般为亚急性起病,进行性加重。若出现进行性加重的头痛、偏瘫和癫痫发作。影像学上显示脑实质内多个脑叶受累的病变。影像学检查示病变弥散,侵犯大脑半球2个或2个以上脑叶。CT平扫病灶可呈高密度、低密度或等密度,病变边界欠清楚,同一病例不同病灶密度也可不相同。病灶可强化或不强化,瘤周多有不同程度水肿。MRI扫描病变呈弥漫性斑片状。在T1上以低信号为主,在T2/FLAIR上呈均匀高信号,边界不清,病变区周围脑组织肿胀、脑沟变浅、变平、脑室变窄。占位效应不明显,中线结构无明显移位,周围正常脑组织结构仍可辨识,无囊变、钙化和肿块形成。增强扫描可呈多发不规则斑片状和大片状改变,也可无明显强化。
感谢提供和总结病例的老师:赵尧辉、谭小林、赵小落、吕钿、刘礼泉、黄聪、
郭阳、姜映维、吕华东、梁新明等。
参考文献:
[1] Christopher D Witiw,John E O'Toole. Electric shocks and weakness of the right hand in a young man: Hirayama disease. Lancet 2019;394:684.
[2] American Journal of NeuroradiologyVol. 40, Issue 91 Sep 2019
[3] http://www.ajnr.org/content/quiz/20190902/tab-answer
[4] 程敬亮.脑室型及脑膜型囊虫病MRI诊断[J].中国临床医学影像杂志,2009,20(11):855-857.