股骨头坏死治疗方法怎么选?股骨头坏死的治疗方法有哪些?
[山东省立医院袁林]
股骨头缺血坏死(ONFH)常导致严重的髋关节功能障碍,是骨科领域迄今尚未解决的疾病之一。根据诱发因素,可分为创伤性股骨头坏死和非创伤性股骨头坏死两类。
病因
创伤性:多因髋部受伤后引起股骨头骨折、股骨颈骨折、髋关节脱位,以及没有骨折脱位的髋部软组织损伤。由股骨颈骨折而发展成股骨头坏死者最为多见,约占股骨颈骨折的 30% 左右,患者年龄越小发生股骨头坏死的机会越多,这主要是因为创伤引起股骨头滋养血管中断或瘀阻,股骨头缺血而造成。
非创伤性:包括长期大量使用糖皮质激素(某些疾病的治疗需要或是误用激素)、酒精中毒、减压病等等,这些因素有的可以造成血液粘稠度增加,也可以导致血管壁增厚、管腔狭窄。吸烟、肥胖等增加了发生股骨头坏死的风险,被认为与股骨头坏死相关。

发病机制
发生机制尚不清楚,大多数情况下,人们认为股骨头坏死是由遗传易感性、代谢因素和影响血液供应的局部因素(包括血管损伤、骨内压升高和机械应力)共同作用所致。大多数专家都认同股骨头和骨髓(产生干细胞和血小板)血液供应不足,导致骨细胞(成熟骨骼内的细胞)和/或间充质细胞(形成软骨、骨骼和脂肪的干细胞)死亡。结果是新的但较脆弱的骨质脱钙或骨吸收(骨小梁变细薄),随后导致软骨下骨折和股骨头塌陷。
引起骨坏死的其他机制包括血管收缩引起的变化,这种变化与过量的糖皮质激素直接影响骨骼和静脉内皮细胞,以及激素相关性血脂升高、微动脉脂肪栓塞相关。【骨科医生袁林】
流行病学特征
据估计,美国每年新增20,000至30,000名患者。因骨坏死行THA的患者约占美国全髋关节置换总数的10%。任何年龄段的人都可能罹患骨坏死,以30至65岁的患者最常见,平均年龄通常小于50岁。男女比例根据合并症而变化:酒精性骨坏死在男性中更为常见,而与系统性红斑狼疮(SLE)相关的骨坏死则以女性为主。

每年有超过20,000人因髋部骨坏死需要住院治疗,大部分病例都是双侧坏死。
分 级
1.Ficat分级:
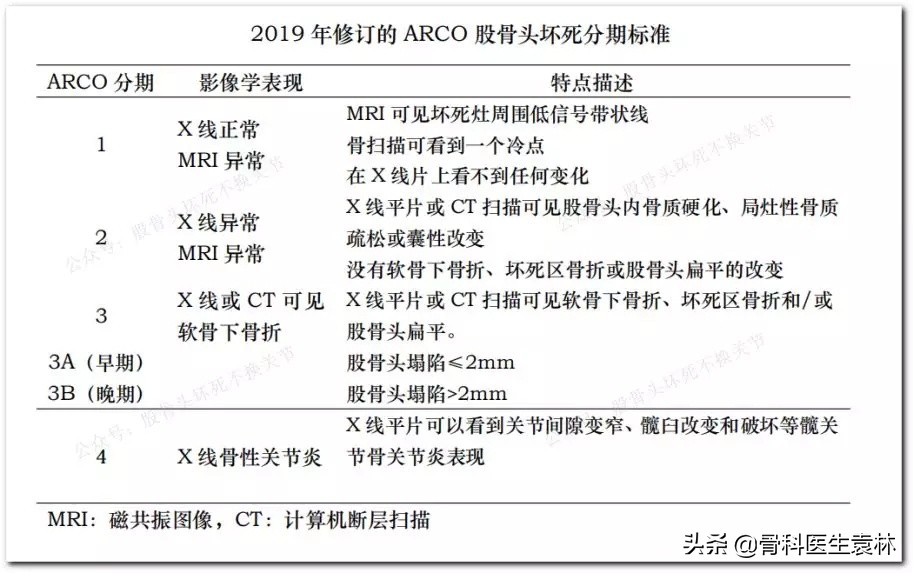
0期:无疼痛,平片正常,骨扫描与磁共振出现异常。
I期:有疼痛,平片正常,骨扫描与磁共振出现异常。
II期:有疼痛,平片见到囊性变或/和硬化,骨扫描与磁共振出现异常,没有出现软骨下骨折。
III期:有疼痛,平片见到股骨头塌陷,骨扫描与磁共振出现异常,见到新月征(软骨下塌陷)或/和软骨下骨台阶样塌陷。【骨科医生袁林】
IV期:有疼痛,平片见到股骨头塌陷,出现关节间隙狭窄。

2.Steinberg分级:
0期:平片、骨扫描与磁共振正常。
I期:平片正常,磁共振出现异常:A 轻度股骨头病变范围<15%;B 中度15-30%;C 重度: >30%。
II期:股骨头出现透光和硬化改变:A 轻度: <15%;B 中度: 15-30%;C 重度: >30%。
III期:软骨下塌陷(新月征),股骨头没有变扁:A 轻度: <15%;B 中度: 15-30%;C 重度: >30%。
IV期:股骨头变扁:A 轻度: <15% 或塌陷 <2mm;B 中度: 15-30% 或塌陷 2- 4mm;C 重度: >30% 或塌陷 >4mm。
V期:关节狭窄或髋臼病变:A 轻度;B 中度;C 重度。
VI期:严重退行性改变。
3.ARCO分级:
治疗选择
诊疗流程:
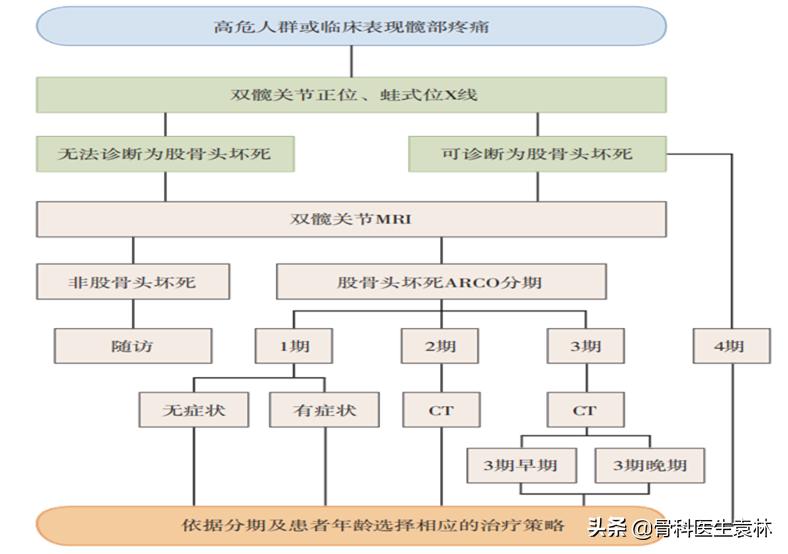
股骨头坏死的治疗目标在于预防股骨头塌陷,尽可能长时间地保留生物髋关节。医生会根据患者的具体情况制定出最佳的个体化治疗方案。常用的治疗方法包括非手术治疗和手术治疗。【骨科医生袁林】
其中,非手术治疗适用于股骨头坏死范围较小且未出现股骨头塌陷的患者,治疗过程中需要严格随访,控制体重,避免负重,规范治疗等。需要注意的是,这些措施可能有助于缓解疾病进展,但很少会扭转病变的结局,常需和其他治疗联合使用。
一般治疗
停止服用激素、戒酒等针对发病原因的治疗。
保护性负重,避免撞击性和对抗性运动。
对早、中期患者,可减轻疼痛,建议应用双拐,不主张使用轮椅。
高压氧治疗通过提高氧分压,改善骨细胞缺氧从而促进股骨头修复。

通过适当能量标准的冲击波治疗股骨头坏死的原理,可能是刺激血管再生、诱导骨生长和改变组织结构及骨重建。
药物治疗
对早期坏死可选用抗凝药物、扩血管药物与降脂药物的联合应用,如低分子肝素、前列地尔、华法林与降脂药物的联合应用等。
应用抑制破骨和增加成骨的药物,如磷酸盐制剂(阿仑膦酸钠)、美多巴等。视坏死情况,药物可单独使用,也可配合保髋手术应用。
手术治疗
股骨头坏死进展较快,非手术治疗往往效果不佳,多数患者会面临手术治疗。手术治疗主要分为保髋手术和换髋手术(人工髋关节置换术)。【骨科医生袁林】
保髋手术
保髋治疗目的是缓解疼痛、重建髋关节功能,试图恢复股骨头血供,避免或延迟行人工髋关节置换术。对于早期股骨头坏死(ARCO Ⅰ~Ⅱ期)以及年轻的患者尤其是青少年更适宜保髋治疗。
髓芯减压术
髓芯减压术的原理是通过钻孔降低股骨头髓腔内的压力并减轻疼痛,创造通道促进新生血管迅速形成,以尝试恢复股骨头内正常的血运。
非结构性植骨术
非结构性植骨术为广义概念,植入材料可包含自体松质骨、同种异体骨、骨替代物如磷酸钙以及含细胞因子如BMP-2的植入材料等。植骨不仅可填充坏死病灶清理后的空腔,还能临时性担任软骨下的支撑结构,通过骨诱导或骨形成等方式,促进新骨生成。

带或不带血管蒂的骨移植术
不带血管蒂的腓骨获取简易,通过建立骨隧道,在坏死病灶清除后,腓骨可以对坏死部位提供有力的支撑,起到钻孔减压、支撑和骨诱导的作用。带血管蒂的骨移植术,填入带血运的皮质骨不仅可起支撑作用,其良好的血运还可满足股骨头血供,加速骨愈合,但该方法对显微外科技术要求较高。
髋部截骨术
通过在髋部截骨,将健康的股骨头旋转至髋关节负重区,同时将坏死区移出负重区,以减轻疼痛和维持髋关节功能,也可结合植骨术。适合小于股骨头表面三分之一的小病变。【骨科医生袁林】
人工髋关节置换术
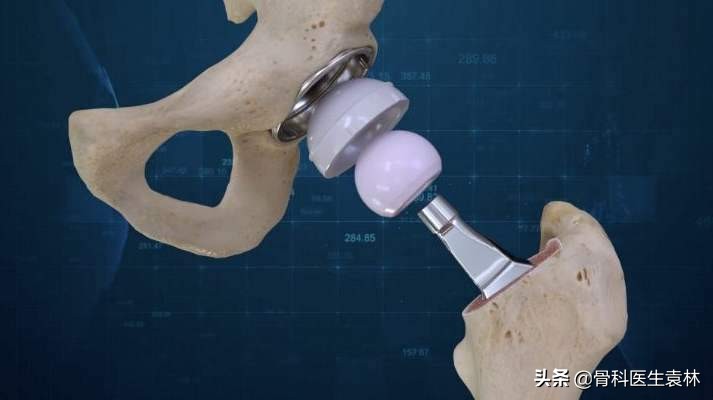
股骨头塌陷严重或继发骨关节炎,保髋治疗无效可考虑行人工髋关节置换术,包括股骨头置换和全髋关节置换等。
全髋关节置换是目前最成熟的、效果肯定持久的人工关节手术。虽然人工关节有一定的使用寿命,到时可能会磨损、需要翻修,但随着技术的不断提高以及假体材料的不断进步,股骨头坏死患者接受髋关节置换术后的关节功能和假体寿命愈发令人满意,年龄已经不再是关节置换手术的禁忌。
对中青年患者,摩擦界面建议采用耐磨材料( 陶对陶或陶对高交链聚乙烯界面) ,并选用生物骨长入型股骨假体。
中医治疗
股骨头坏死属中医学“骨蚀”“骨痿”“骨痹”“髋骨痹”等范畴。强调早诊早治和整体调节,根据中医证候遣方用药。以活血祛瘀为基本防治*法大**,辅以通络止痛、补肾健骨、健脾利湿等,根据患者的不同临床证候表现而选择具体的防治方法。
对未塌陷无症状或有症状但未累及股骨头外侧柱的股骨头坏死可以使用中药。临床多用于配合保髋手术,有助于提高保髋疗效。需要提醒的是,中医药对于早中期患者疗效较好,而对于中晚期治疗相关报道甚少,千万不要迷信广告。[山东省立医院袁林]
