卒中可以导致多种功能障碍,现已针对卒中后抑郁、吞咽困难、认知障碍、营养障碍及肢体康复等进行了规范和建议,而卒中导致的神经源性膀胱(neurogenic bladder,NB)同样极大地影响患者生活质量,并且提升死亡率和致残率。为规范卒中后神经源性膀胱(post-strokeneurogenic bladder,PSNB)的诊治,中国老年医学学会神经医学分会组织相关专家制定了《卒中后神经源性膀胱诊治专家共识》。
控制尿液排出的神经通路是非常复杂的(中枢神经系统在控制储尿和排尿功能中的主要作用见表1,不同部位的卒中出现的症状各异;
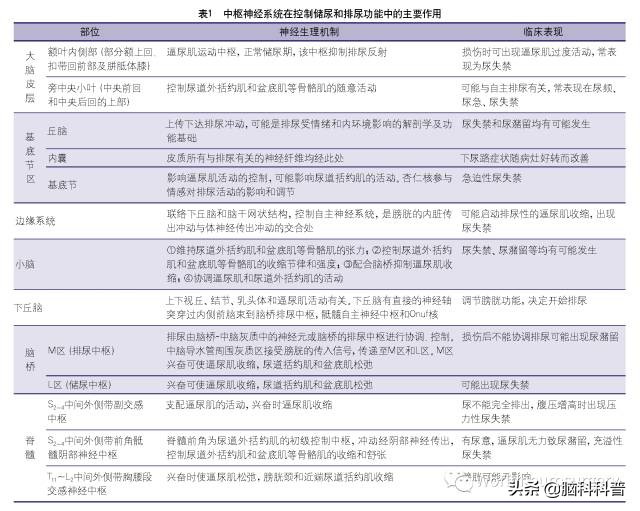
建议点击放大后查看图片
定义
诊断PSNB包括以下3点:①卒中诊断的确立;②存在下尿路、上尿路功能障碍以及泌尿系统并发症;③两者存在时间相关性并用其他病因无法解释。
分类
国际尿控协会(International Continence Society,ICS)的分类是结合临床表现和膀胱尿 道 功 能 的 分类(表 2),推 荐 使 用。

建议点击放大后查看图片
总体推荐意见
①所有可能影响储尿和(或)排尿神经调节过程的神经系统病变(包括中枢性、外周性),均可能影响膀胱和(或)尿道功能。病因隐匿者,应尽力寻找神经病变的原因(*级A**推荐)。
②NB临床症状及严重程度的差异性并不总是与神经系统病变的严重程度和部位相一致,因此不能单纯根据神经系统原发病变的类型、程度和水平来臆断膀胱尿道功能障碍的类型(*级A**推荐)。
③尿动力学检查作为NB的分类基础,能够阐明下尿路病理生理的变化,为指定和调整治疗方案、随访治疗结果提供客观依据;其中影像尿动力学检查具有极高的临床价值(*级A**推荐)。
④NB患者下尿路功能障碍可导致上尿路损害,必须明确上尿路病理生理状态。保护上尿路功能是贯穿NB诊断、治疗与随访整个过程的主线(*级A**推荐)。
⑤NB的下尿路功能障碍的分类方法可采用Madersbacher及ICS分类方法,上尿路及下尿路功能障碍的分类方法也可采用廖氏神经源性膀胱患者全尿路功能障碍的新分类方法(B级推荐)。
检查和诊断---推荐意见
病史采集
必须进行详细的病史采集,注意泌尿系、肠道、神经系统及性功能的既往史及现病史。特别注意疼痛、感染、血尿、发热等症状(*级A**推荐)。
体格检查
制订下一步检查计划时考虑患者是否有身体缺陷,尽可能详细进行神经系统检查,尤其是阴部/鞍区的感觉及反射。详细检查肛门直肠的感觉与收缩功能,以及盆底功能(*级A**推荐)。
辅助检查
尿常规、肾功能、尿细菌学检查、泌尿系超声、泌尿系平片、膀胱尿道造影检查(*级A**推荐),下尿路及盆底电生理检查、尽力寻找神经病变或缺陷的直接证据、上尿路磁共振尿路造影(magnetic resonance urography,M R U)或计算机断层扫描(compute dtomography,CT)三维重建成像可以明确肾盂输尿管积水、扩张程度及迂曲状态(B级推荐)。
其他
排尿日记(B级推荐),尿流率、残余尿等非侵入性检查必须安排在侵入性检查之前(*级A**推荐)。
影像尿动力学检查
影像尿动力学检查是诊断评估NB尿路功能的金标准(*级A**推荐)。
一般治疗
诊治流程图
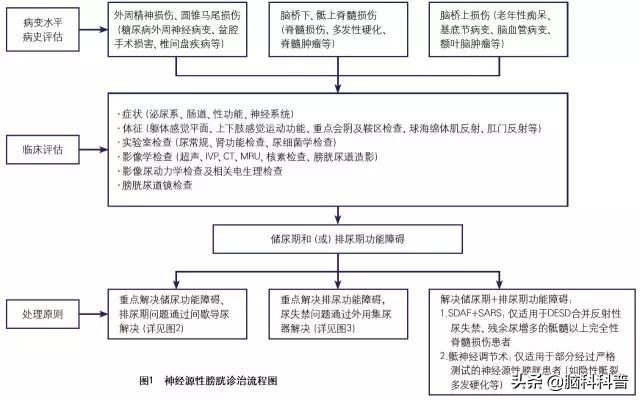
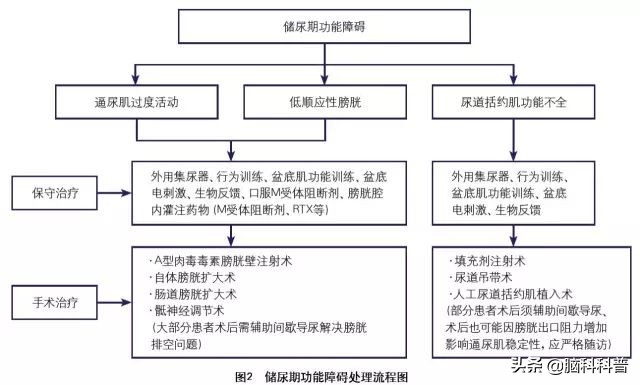
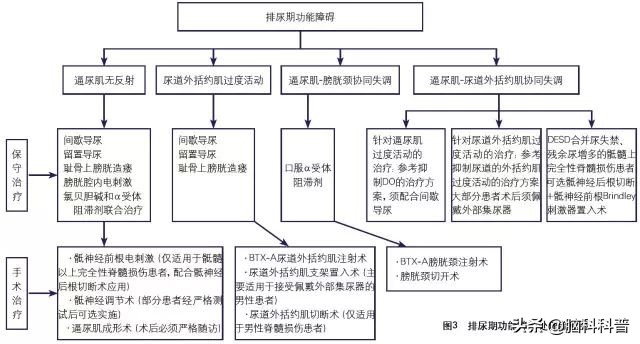
建议点击放大后查看图片
推荐意见
①保守治疗是NB治疗的初期方法,并贯穿于治疗的不同阶段;不同类型NB适合不同的保守疗法(*级A**推荐)。
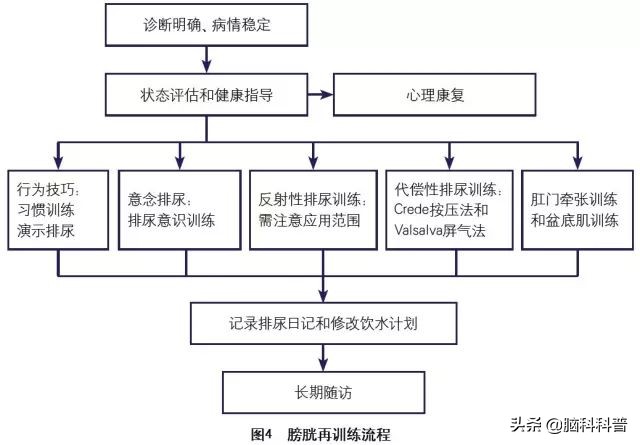
②自身行为训练和健康教育(膀胱再训练流程见图4)为其他疗法的辅助方法(*级A**推荐)。
③盆底肌肉锻炼在盆底肌及尿道括约肌不完全去神经支配的患者中,可抑制逼尿肌过度活动、改善盆底功能或尿*禁失**状态(B级推荐)。
④任何辅助膀胱排空的方法或手法辅助排尿都必须谨慎,必须在尿动力学检查允许前提下实行并定时随访(C级推荐)。
⑤盆底生物反馈可结合其他盆底锻炼方法,应用肌电图(electromyography,EMG)生物反馈来指导训练盆底肌,可以加强盆底肌张力和控制能力,巩固盆底肌训练的效果(B级推荐)。
⑥间歇导尿是膀胱训练的一种重要方式,膀胱间歇性充盈与排空,有助于膀胱反射的恢复,是协助膀胱排空的金标准;间歇导尿具有实施原则、应用条件与标准方法,必须遵循(*级A**推荐)。
⑦关于肢体康复,缺血性卒中早期就可采用多种康复治疗,出血性脑血管病待病情稳定后可以制订个体化康复方案,肢体功能的改善有利于姿势转换能力的提高,对预防和改善排尿障碍具有意义(*级A**推荐)。
⑧针灸疗法具有易于操作、痛苦小、经济等优点,可作为改善神经源性下尿路功能障碍的选择方法(C级推荐)。
药物治疗
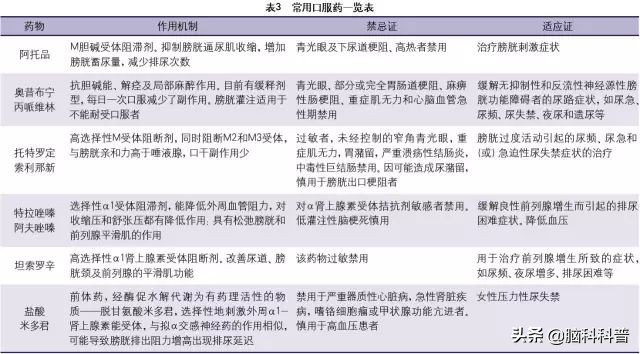
常用药物见表3。
手术治疗和并发症处理--略
以上内容摘自:中国老年医学学会神经医学分会,天津市卒中学会.卒中后神经源性膀胱诊治专家共识.中国卒中杂志.2016,11(12):1057-1066.