我国癌症发病率不断增高,2013年癌症新发病例数相比1990年增加了80.8%。其中,肺癌发病人数由26.2万增加到59.4万,乳腺癌发病人数由9.8万增加到26.6万,前列腺癌发病人数增加近5倍。其原因与我国人均期望寿命显著延长、老年人口急剧增加有关,也可能与生活方式改变以及环境污染等有关,还有一个值得注意的原因是医疗诊断技术发展和就医条件改善,诊断出很多原先条件下未能发现的癌症病人。
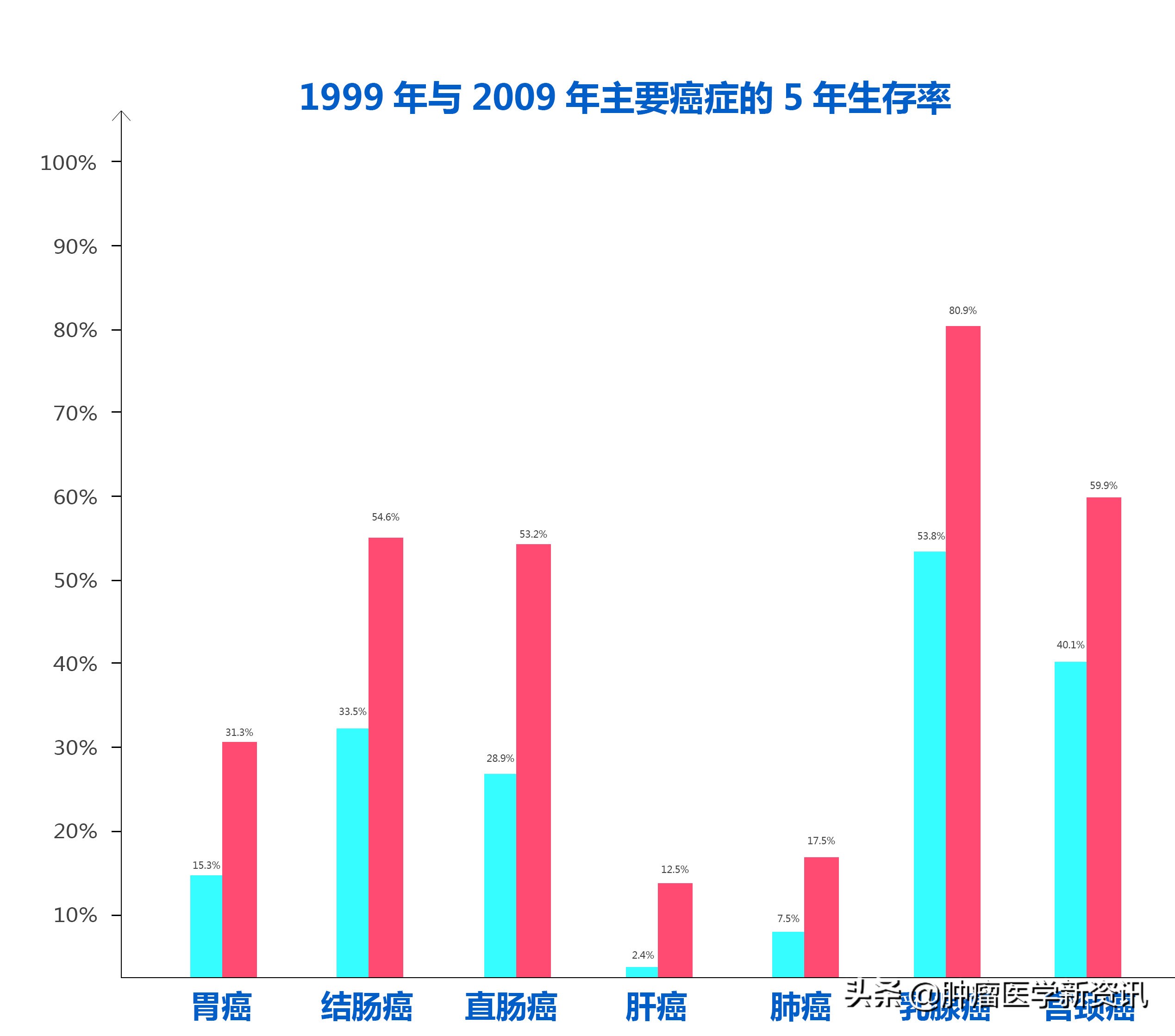
在癌症病人大量增加的同时,癌症治愈率显著提高。与1995年~1999年相比,我国2005~2009年主要癌症的5年生存率有如下变化:胃癌由15.3%增加至31.3%,结肠癌由33.5%增加至54.6%,直肠癌由28.9%增加至53.2%,肝癌由2.4%增加至12.5%,肺癌由7.5%增加至17.5%,乳腺癌由53.8%增加至80.9%,宫颈癌由40.1%增加至59.9%。
这里,治疗技术进步是一个重要原因,包括免疫细胞疗法的有效治疗,手术技术水平提高,更先进的化疗药物和放疗技术的应用,越来越多靶向药物的发现等。而大家还是更多地将此归功于对癌症病灶的早发现、早诊断、早治疗。上述两方面的贡献都很重要,但还需要排除可能存在的另一方面原因,那就是:由于超声、CT、磁共振、PET、特异性肿瘤标记物等先进诊断技术的广泛应用,比以前多发现了一批没有症状和体征的、在以往诊断条件下不能发现的、进展很慢(甚至不会增长,乃至能自动消失)和不会转移的"早期癌症",仅仅由于这些病人的良好转归,才使癌症的治愈率得以提高。
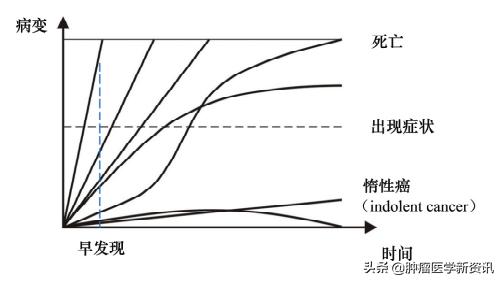
图为:不同类型癌症的自然病程
如图所示,假设的不同种类癌症的自然病程,其中有一类癌症近年来引起肿瘤学界越来越
多的关注,其特性如上所述,被称作"indolent cancer惰性癌"。可以提出这样的假设,就是如果仅仅针对病灶,早发现、早诊断、早治疗的主要效果只是多发现了更多的惰性癌,这部分病人如果不发现、不诊断、不治疗,并无碍健康;而发现、诊断或治疗后反而会带来一系列负面作用。
一位来自日本教授说,要证明上述假设,其实是有很大难度的。
因为如果一位癌症患者,经过治疗好了,是无法证明他不治疗也会好,一般都会认为那是因为发现得还算早;一位癌症患者治疗无效,即使发现时病灶很小,一般会认为发现得还不够早;医疗实践中也无法把癌症患者分组进行治疗与不治疗对照研究。不过,还是可以通过以下三个途径得到相当的提示。
(1)考察一个国家或一个地区,回顾性比较经济、社会和医疗技术发展,特别是重视早发现、早诊断、早治疗前后,人群癌症发病率、5年生存率和死亡率变化之间的关系。
有一个临床调查研究很能说明问题。1993年以来,由于在健康人群普遍开展甲状腺超声检查,韩国甲状腺癌患者的数量持续急剧增加,到2011年时,总共增长了15倍,检查做得越多的地区,查出甲状腺癌的患者越多,然而18年间死亡率却始终没有变化。
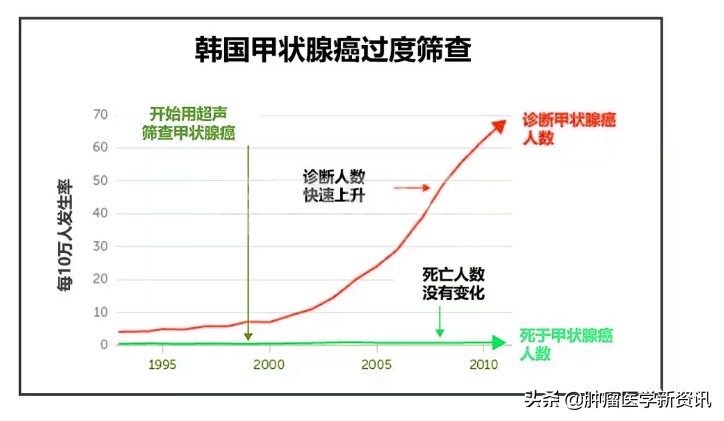
图为:韩国甲状腺癌过度筛查曲线图
此外,比较分析中美两国癌症现状,也可以看到一些有意思的现象,并从中获得一些启发。2014年我国几家主流媒体在头版报道,美国癌症5年生存率68%,而中国仅为31%,公众哗然。分析原因,想当然是美国医学发达,医疗条件优越,早发现、早诊断、早治疗比中国做得好。但比对具体数据,却发现很有趣的事实。
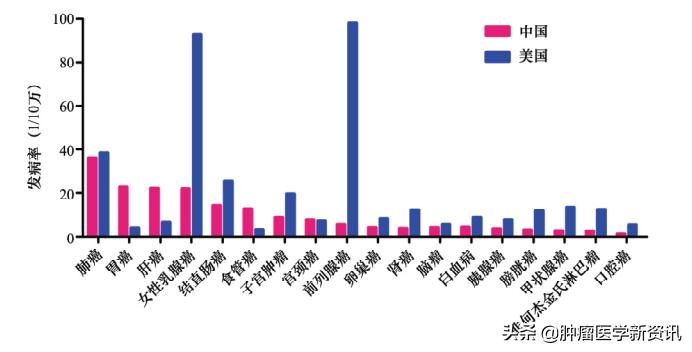
图为:中美两国各种肿瘤发病率比较
上图是两国各种癌症发病率的柱形图,一眼望去,最注目的是乳腺癌与前列腺癌,两国的发病率显示巨大的差别,前者中美分别为22.1/10万和92.9-10万,后者中美分别为5.3/10万和98.2/10万,而由于这两种癌症的5年生存率大大高于其他癌症,由此拉大了两国5年生存率的差距。
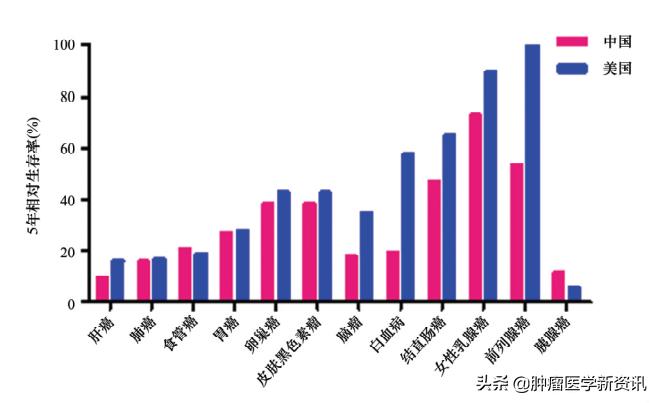
图为:中美两国各种癌症5年生存率比较
如果在比较时剔除这两种癌症,中美两国癌症5年生存率分别为25%与33%,差别大幅度缩小。再比较这两种癌症的死亡率,却发现中国反而明显低于美国,中美两国乳腺癌死亡率分别为5.4/10万和14.9/10万;前列腺癌死亡率分别为2.5/10万和9.8/10万。这样的结果,至少提示对乳腺癌与前列腺癌的早发现、早诊断、早治疗并没有给预后带来好处。
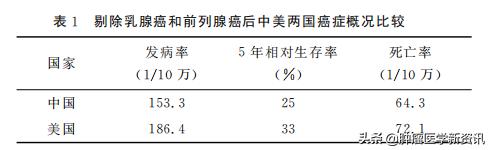
图为:剔除乳腺癌和前列腺癌后中美两国癌症概况比较
(2)开展前瞻性队列研究,比较癌症筛检人群和非筛检人群癌症发病率和死亡率的差别。
例如,美国科研人员曾在55岁~74岁男性人群筛检前列腺癌,筛检组38340人,每年检测一次PSA,对照组38345人,未进行PSA检查,92%%的人完成10年随访,57%的人完成13年随访。结果在筛检组发现前列腺癌108.4例/万人,对照组97.1例/万人,前者增加12%;
但死于前列腺癌的病人在两组分别为3.7例/万人和3.4例/万人,没有显著差别。值得讨论的是,欧洲7国进行的ERSPC研究,182000名50岁~74岁男性(59岁~69岁男性共162243人)参与,其中72890人每4年开展一次PSA筛检,其余不筛检。经过9年随访发现,筛检和未筛检人群的累积发病率分别为8.2%和4.8%,差别显著;同时筛检组死于前列腺癌的比率较对照组下降了20%。但是,9年两组实际死亡率之差仅为0.071%,早诊早治的实际意义并不大。
(3) 检查非癌症死亡者或一般就医者体内有没有癌症病灶。
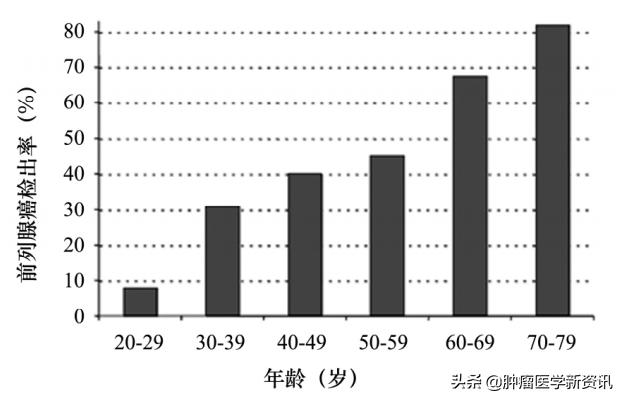
例如,对非甲状腺癌死者做甲状腺组织病理检查,发现36%有癌症病灶,若把切片切薄至0.5mm,比例更高。再如乳腺癌,对40岁~50岁非癌症女性死者做病理检查,发现其中40%存在乳腺癌病灶。日本一个机构检测了525例意外死亡男性的前列腺组织,按年龄组区分,70岁及以上死者中,82%被检查出患有前列腺癌,50岁~59岁死者的检出率是46%,即使20岁的年轻死者,检出率居然也达8%。
实际上,采用越先进的诊断技术,做越多的检查,就会发现越多癌症病人。例如,50岁的吸烟人群做肺CT检查,会有50%的概率发现肺部存在结节,但按照人群10年死亡风险率推算,其中96.4%不致命;即使在不吸烟的人群,CT筛检中也会有15%的概率发现有肺部结节,但其中99.3%不会致命。用 CT筛检肾脏与肝脏,也发现类似结果。而对上述人群用超声筛检甲状腺,则会发现2/3的人都有癌症怀疑病灶。总之,上述没有任何症状,只是偶然在仪 器检查中发现的肿块(称为incidentolama),对50岁人群而言,除吸烟者外,10年死亡率都在1%以下。
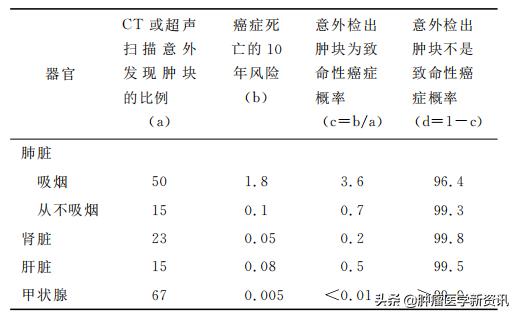
图为:50岁男性意外检出的肿块为致命性癌症的概率
有理由质疑早发现、早诊断、早治疗对癌症病人预后的正面效果。当然,目前的证据还不够直接和充分,涉及的癌症种类也比较局限,尤其缺乏那些恶性程度更高的癌症的相关资料。
1、不应该提倡普遍性癌症筛查
在健康人群中筛检癌症未必能降低癌症的死亡率,而筛检产生的负面效应却不可小视。以上述韩国甲状腺癌的过度诊断为例,几乎所有诊断出来的病人都做了放射治疗或者甲状腺次全切除术,术后病人需要终生服用甲状腺素,其中约11%发生甲低症,而有2%的手术引起声带麻痹。
由于癌症是一个低概率事件,即使筛检方法的灵敏度和特异度都很高,筛检结果中假阳性的比例也会非常高。也就是筛检阳性中绝大部分的人其实本来什么事都没有,检查后却会带给他们沉重的心理负担,甚至"噩梦"从此开始,即做更多不必要的检查,诊断出更多可以不治的所谓"疾病",实施更多的不必要治疗,使健康受到损害。而真正患肺癌的人被混在阳性结果的人当中,仍然无法认定,需要进一步检查。因此,不宜在健康人群中推行癌症筛查。当然,同时必须高度重视对高危人群和出现早期癌症征兆人群的识别,重点对他们开展定期监测。
2、 应该着力研究惰性癌,争取找到理想的鉴别惰性癌的诊断指标
从上述案例分析,惰性癌是普遍存在的,在所谓"早发现"的癌症中比例不低。目前医学界对惰性癌的重视不够,很多情况下没有把惰性癌与其他恶性癌区别对待,带来了很多不必要的治疗和对病人的损伤。建议把惰性癌作为癌症研究的重点,搞清楚惰性癌的发生机制,在不同癌症中所占的比例,寻找出临床上鉴别惰性癌与恶性癌的办法。病理学检查是目前判断癌症及其恶性程度的"金标准",却还没有找到惰性癌的病理特征,无法做出判断,这是需要重点突破的。
3、 以病灶为中心追求癌症的早发现、早诊断、早治疗缺乏意义
目前,早发现、早诊断、早治疗的着眼点都是在癌症病灶上,但病灶仅仅是癌症的外部表现,而非病因。所以发现癌症病灶早,不一定就是癌症早期,发现病灶晚,不一定就是癌症晚期;癌症病灶小,不一定病情轻,病灶大,不一定病情重,这些在临床上都已屡见不鲜。
从理论逻辑看,既然病灶本身并非病因,无论是手术切除还是化疗、放疗,都只是去除病灶局部的癌症细胞,只要病因还在,那是迟早还会重新长出新的癌症病灶的,不论是早发现还是晚发现,并无差别。真正的区别在于癌症病理过程的早晚与轻重,在于自身免疫系统以及其他机体调节机制还是否来得及终止或逆转病理过程。由此可见,以发现病灶的早晚和大小来衡量早发现、早诊断,来确定早治疗,意义不大。今后癌症研究的重点应该放在病因与病理生理机制上,如果说"早",也是指病程,而不是病灶,要争取在病程的早期发现癌症,针对发病机制在病程的早期给予治疗。
4、 特别重视免疫细胞疗法的临床运用
前面提到,病灶是癌症的外部表现,传统手术疗法是去除病灶局部的癌细胞,而对于潜伏在身体其他位置尚未形成病灶的癌细胞来说是束手无策的。但是,免疫细胞疗法是一种全身性的免疫疗法,这种疗法并不直接指向病灶,而是通过激活体内的免疫细胞活力,让数以亿计的免疫细胞自己去精准*击狙**藏在体内四处的癌细胞。也就是说,免疫细胞疗法的治疗思路是通过诱导生物体内通常攻击病原体的免疫系统,使其转而进攻癌细胞,让癌细胞无处可藏。
免疫细胞疗法以免疫细胞为基础,应用人的自体、同种异体或异种( 非人类) 的免疫细胞例如T细胞、B细胞等,经体外操作后回输或植入人体的治疗方法,新输入的细胞可以替代受损细胞、或者具有更强的免疫*伤杀**功能,从而达到治疗疾病的目的。
NKT细胞是指除NK细胞、T细胞、B细胞等细胞外最新发现的免疫细胞。它同时具有NK细胞和T细胞的特征,具有极强的抗癌效果。它具有提高患者免疫抵抗力,*伤杀**癌症组织,降低传统治疗副作用,对于已通过手术根治术的癌症患者,NKT免疫细胞疗法可以预防癌症的复发。除此之外,免疫细胞疗法并不是癌症患者的专利,健康人群或者是有癌症家族史的人群,都可以接受NKT免疫细胞疗法。我们说过,随着年龄的增大,免疫细胞的衰老是导致癌症的病因之一,健康人群提前接受基本无副作用的免疫细胞疗法可以提升自身免疫力,提高体内免疫细胞的活性,从而达到预防疾病与癌症的目的。
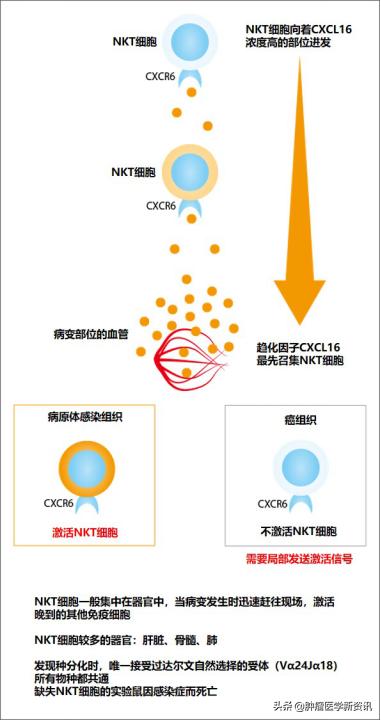
图为:NKT免疫细胞疗法
5、 注意对老年人实施早发现、早诊断、早治疗方针的特殊性
衰老是癌症最为肯定的危险因素,而衰老不可避免,因此癌症难以被消灭。随着我国老龄化速度加快,癌症病人增加,是符合自然规律的。老年人的癌症具有自身的特殊规律,老年人体质和免疫功能下降,往往多种疾病共存,对手术、化疗、放疗等治疗耐受性差,然而癌症发展速度也缓慢,与机体共存的可能性增大。对老年人癌症的治疗要更加重视整体分析,抓住主要矛盾,节制侵入性疗法。一些进展比较慢的癌症,其自然进程可能长于生命剩余时间,采用保守疗护可能效果反而好一些。总之,在老年人群中贯彻早发现、早诊断、早治疗方针,要顾及其特殊性。