概述
◆ 房颤定义
- 心房颤动(AF),简称房颤,是指室上性快速心律失常伴有不协调的心房电激活,导致无效的心房收缩。
◆ 房颤的不良后果
- 使死亡率增加1.5-3.5倍
- 20-30%的心源性卒中、10%的隐源性卒中与房颤相关
- 20-30%的房颤患者有心衰/心功能不全
- 导致与卒中无关的认知功能减低/血管性痴呆
- 16-20%的患者有抑郁
- 超过60%的患者生活质量下降
- 每年10-40%的患者住院
◆ 房颤管理
从 CC 到 ABC (确诊特征一路径治疗)
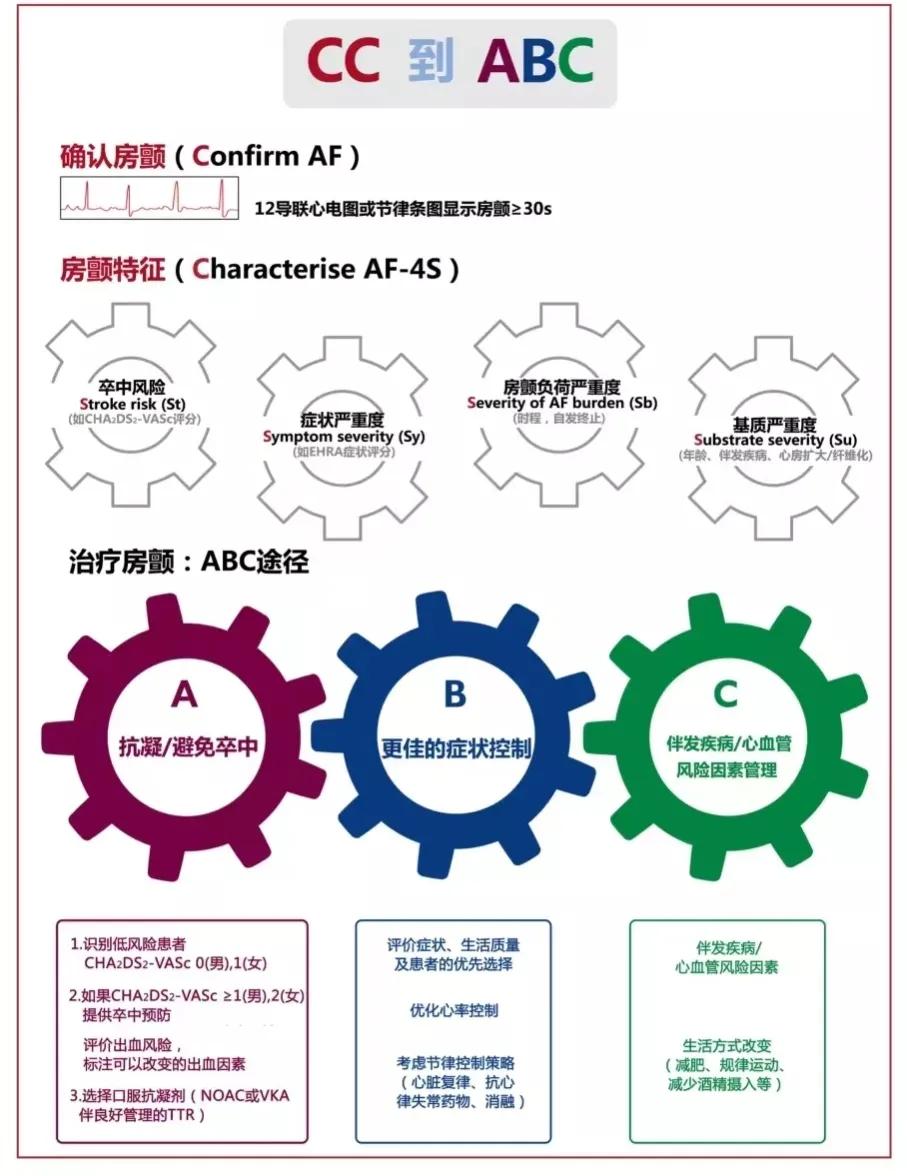
注意:EHRA:欧洲心律学协会;NOAC:非维生素 K 拮抗剂口服抗凝剂;VKA:维生K拮抗剂;TTR:INR治疗目标范围的时间百分比。
心房颤动急性发作期的治疗目的
◆ 防止血栓栓塞事件
◆ 迅速改善心脏的功能
◆ 缓解患者的症状
需注意兼顾基础疾病及诱发因素的治疗
房颤的抗凝治疗
◆ 房颤是卒中的独立危险因素
- 和非房颤患者相比,房颤患者卒中的发生风险增高5倍
- 所有卒中的15~20%是由房颤导致的
- 房颤患者每年卒中发生率约为3~4%

◆ 华法林在非瓣膜病房颤中的疗效
- 华法林在房颤卒中预防获益明确,疗效优于安慰剂或抗血小板药。
- 我国抗凝治疗逐渐改善,但抗凝比例仍严重不足。
◆ 急诊房颤抗凝治疗
- 急诊房颤抗凝治疗现状堪忧
- 全面贯彻房颤指南,落实房颤抗凝治疗措施
- 加强房颤抗凝患者的管理,保证用药的依从性
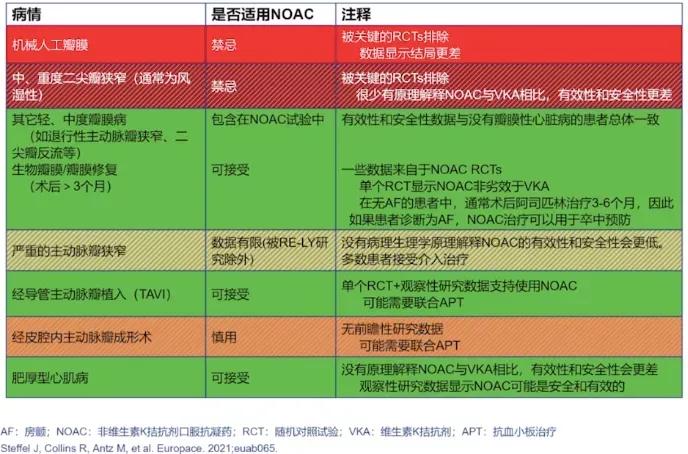
◆ NOAC 的适应证和禁忌证
◆ 哪些急诊房颤患者需要抗凝?
——心律失常紧急处理专家共识
- 无论是否有栓塞危险因素,无论房颤持续多长时间,有转律可能的患者
> 准备进行药物或电复律
> 可能自行转律(如新发房颤或阵发房颤)
- 无论采用转律或室率控制策略,只要有栓塞危险因素患者
> 机械瓣置换术后,中重度二尖瓣狭窄(华法林)
> 具有血栓栓塞危险因素的非瓣膜病(CHA2DS2- VASc 评分)
> 有其他抗凝指征的房颤患者(如合并体循环栓塞,肺栓塞,心腔内血栓等)
◆ 卒中和体循环栓塞的临床风险评分

◆ NOACs 的推荐剂量

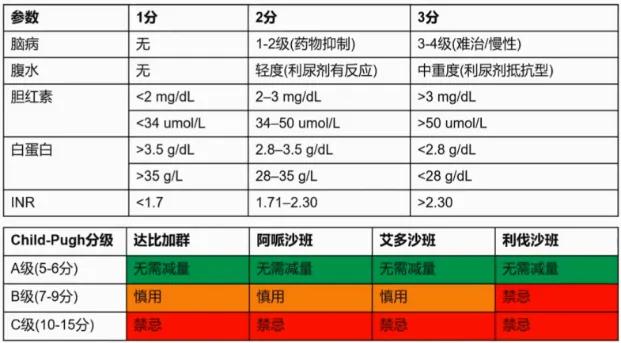
◆ 慢性肝病患者: NOACs 的推荐剂量
- 肝功能不全患者的抗凝治疗可根据 Child - Pugh 评分来进行调整药物剂量和种类调整
◆ 2020 ESC房颤指南关于复律抗凝
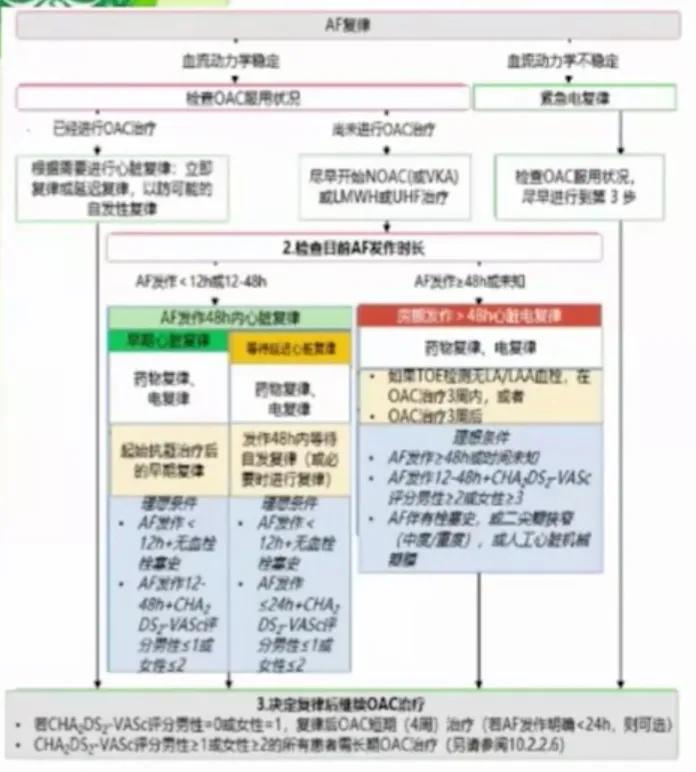
- 紧急复律:尽快开始抗凝并复律
- 已经规范抗凝3周:可尽快复律
- 未抗凝:
> AF <48h,卒中风险低(男≤1/女≤2):开始抗凝后可早期复律或抗凝后等待自行转复/必要时复律(延迟心脏复律)。
> AF12~48h且卒中风险高(男≥2/女≥3),或≥48h/未知,或有栓塞史,二尖瓣中重度狭窄,机械瓣:抗凝3周后复律,或食管超声后启动抗凝,进行复律。
> AF <12h+无栓塞史,或AF12~48h男≤1/女≤2,可抗凝后早期复律。
> 对于CHA2DS2- VASc 男0分女1分者, AF >24h复律后抗凝4周,AFs24h转复后可选择,甚至不抗凝( IIb , C )。
◆ 消融房颤患者的抗凝治疗推荐

- 新指南中强调导管消融不能替代抗凝治疗,消融后应继续抗凝治疗。
◆ 出血的评估﹣ HAS - BLED 评分(修改)

最高9分,3分及以上提示高出血风险;但并非抗凝禁忌:需要积极纠正可逆因素,密切监测,加强随访。
注:高血压定义为收缩压>160mmHg;肝功能异常定义为慢性肝病(如肝纤维化)或胆红素>2倍正常值上限,丙氨酸氨基转移酶>3倍正常值上限;肾功能异常定义为慢性透析或肾移植或血清肌酐>200pmol/ L ;出血指既往出血史和(或)出血倾向;国际标准化比值( INR )易波动指 INR 不稳定,在治疗窗内的时间<60%;药物指合并应用抗血小板药物或非甾体类抗炎药。
◆ 房颤患者出血管理一可逆因素的纠正
- 需抗凝的房颤患者保持良好的血压控制具有重要意义
- 若应用华法林,需密切监测,尽量提高治疗窗内时间范围( TTR )
- 避免不恰当地合用 NSAIDs 或抗血小板药物,若为必须则尽量缩短合用时间
- 杜绝酗酒情况;改善肝肾功能
- 纠正贫血及血小板异常
- 个体化措施预防出血( PPI ,易出血部位手术矫治)
- 仔细评估不可纠正的出血风险,必要时改变抗凝策略(如药物的选择及剂量的调整,随访间期的缩短等)
- 若出血风险非常高,可选择左心耳封堵预防卒中及栓塞
◆ 抗凝"新星"——凝血因子XI*制剂抑**
- FXI是血栓增长的重要驱动因子,而对于止血仅起辅助作用,主要作用于内源性凝血途径,理论上因子XI*制剂抑**有强的抗凝效果而出血风险较低。
房颤节律——控制心室率
◆ 节律控制与室率控制的选择
——心律失常紧急处理专家共识2013
- 急诊处理主要根据患者临床情况及症状确定治疗策略对于多数急诊患者:室率控制,即控制房颤时的心室率,不把转复房颤和维持窦性心律作为治疗目标。
- 对于症状比较严重的患者:节律控制,即转复为窦性心律,并试图维持窦律,控制房颤的发作。
◆ 室率控制原则

- 控制原则
①注意基础疾病的管理
②是所有房颤患者的基线治疗
③无症状或轻度症状患者的一线首选
④节律控制失败后的治疗
⑤维持窦律的风险超过获益
- 控制标准
①宽松标准:110次/分。
②若仍有症状,或心功能不全加重,或有 CRT ,可控制到80次/分,保证CRT双室起搏。
◆ 室率控制的药物选择

◆ 心房颤动紧急处理:室率控制
- 不伴心力衰竭、低血压或预激综合征的患者:
——静脉β受体阻滞剂(美托洛尔、艾司洛尔)
——非二氢吡啶类钙离子拮抗剂(地尔硫卓或维拉帕米)
- 合并心功能不全、低血压者;胺碘酮、洋地黄类药物
- 合并急性冠状动脉综合征患者:
首选静脉胺碘酮或β受体阻滞剂;不伴心力衰竭也可考虑非二氢吡啶类钙拮抗剂;伴心力衰竭,ACS 急性期后可考虑用洋地黄。
- 在静脉用药控制心室率同时,可根据病情同时开始口服控制心室率的药物。一旦判断口服药物起效,可停用静脉用药。
◆ 心房颤动急性复律的指征
- 伴有血液动力学障碍的心房颤动:(通常电复律)
一合并心肌缺血: ACS
一有症状的低血压:如肥厚梗阻性心肌病
一急性心衰,合并低血压或休克
一预激合并快速房颤
—室率控制无法缓解患者的症状
- 血液动力学稳定但症状不能耐受的初发或阵发心房颤动(持续时间<48小时,无栓塞高危因素),或患者有强烈意愿,如没有转复的禁忌证,也可复律。
◆ 心房颤动紧急处理的药物复律
血流动力学稳定,无器质性心脏病
①普罗帕酮:
- 2mg/ kg ,稀释后10分钟以上静注。
- 也可1mg/ kg,5分钟静注,间隔10~15分钟后重复。
- 最大可用280mg。
②伊布利特:
- 成人体重≥60kg者,1mg稀释后静脉推注>10min,无效10min可重复同样剂量,最大累积剂量2mg。
- 成人体重<60kg者,0.01mg/ kg ,按上法应用。
- 无论转复是否成功,都要进行4小时的心电图监护,以防出现长 QT 和尖端扭转性室速。
器质性心脏病但血流动力学相对稳定
胺碘酮:
- 室率控制和转复使用相同的方法,转复需要的时间长,剂量大。
- 静脉负荷,5~7mg/ kg 静注1h。(不要快!)
- 维持剂量:60mg/ h 持续静滴,直至室率控制(1.2~1.8g/ d ),甚至可能需要口服。
- 若短时间内未能转复,考虑择期转复时,可加用口服胺碘酮(200mg/次,每日3次),直至累积剂量已达10g。
◆ 近期发生房颤的转律
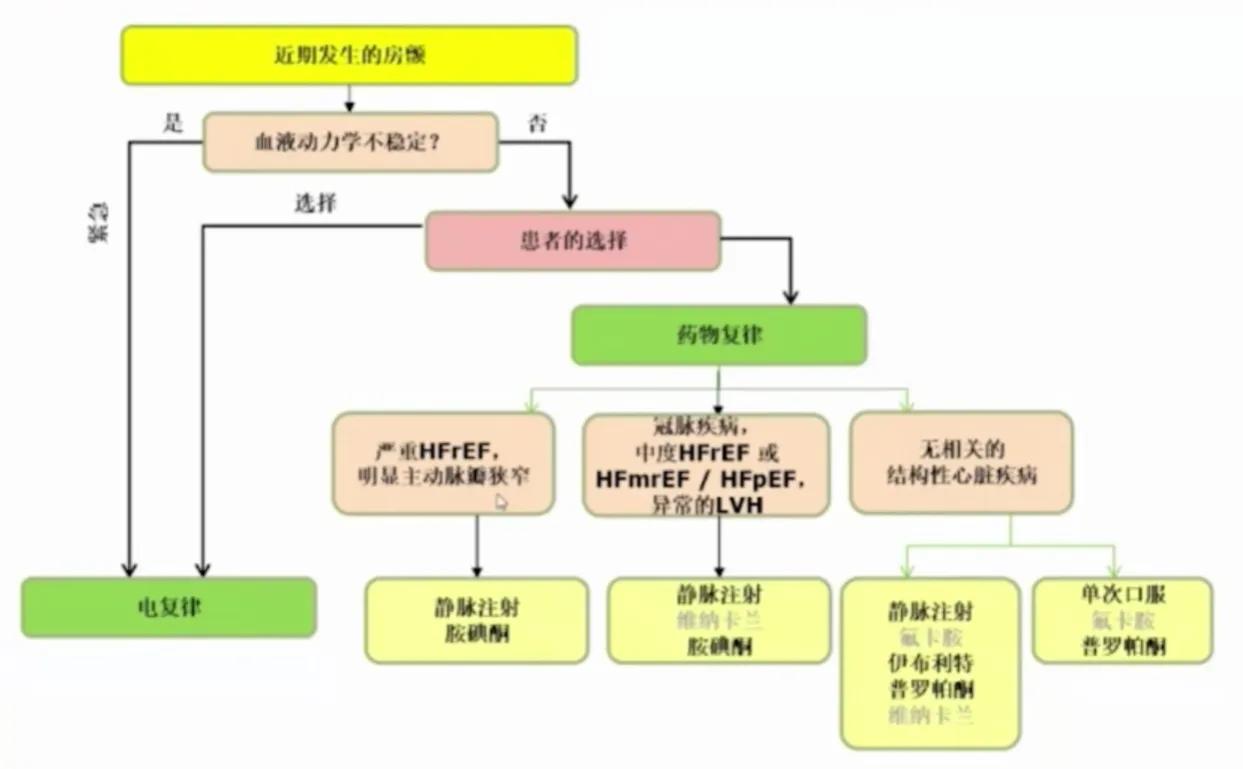
◆ 有症状的房颤长期节律控制

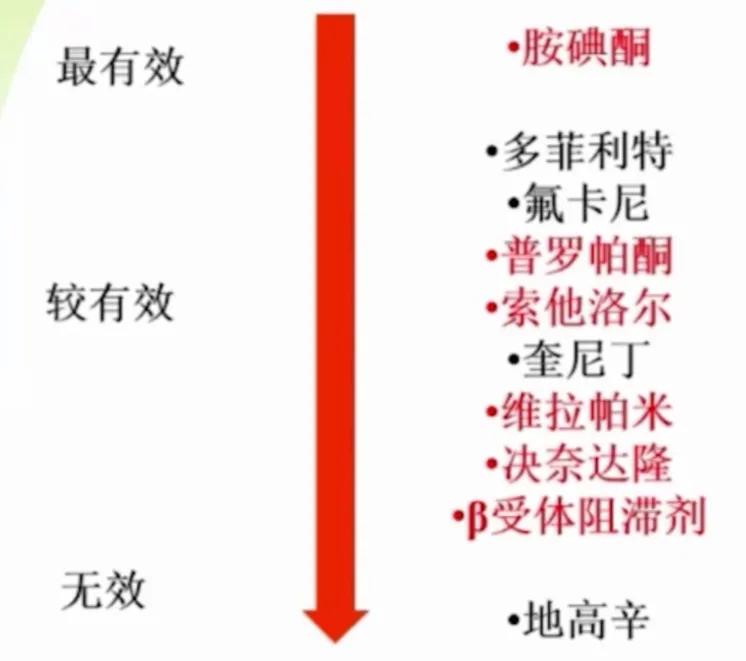
◆ 不同药物的转复 AF 疗效

◆ 不同药物窦律维持疗效
◆ 射频消融
- 射频消融地位有所提高﹣在 AAD 无效的患者中,无论房颤为阵发、或持续发作(有或无复发危险因素。
在左室EF下降的患者中(心动过速性心肌病)。
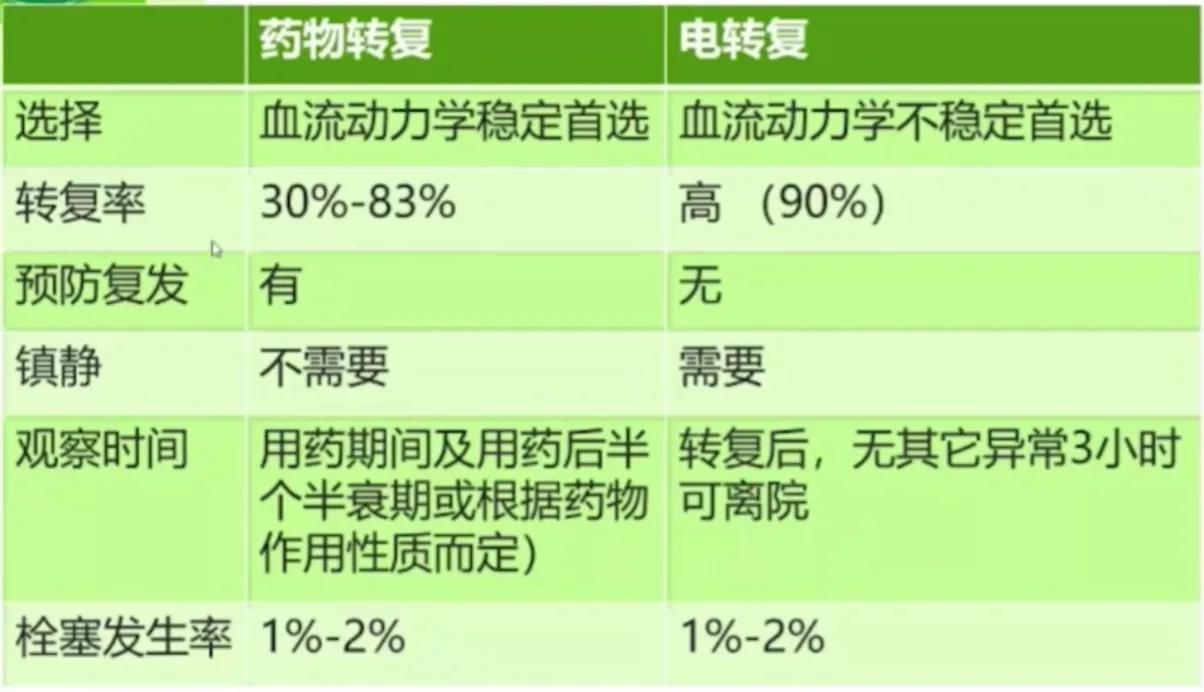
◆ 药物复律与电复律
心房扑动的治疗
心房扑动的总体治疗原则与心房颤动基本相同。
◆ 心房扑动的抗凝原则与心房颤动完全相同。
◆ 心房扑动的心室率较难控制,所需要的药物剂量较大。
◆ 心房扑动电复律所需的能量可小于心房颤动,可从双相波50J开始。
◆ 少数患者的阵发房扑可用食管调搏终止,但所给的频率要超过房扑F波至少20次/分(350次/分左右)开始。
◆ 某些药物(如普罗帕酮)在试图转复心房扑动时,可因心房率减慢,房室传导加速而使心室率突然加快,如导致症状加重,应立即电复律。
预激合并房颤或房扑
◆ 一般应立即电转复
◆ 若考虑药物治疗时:
- 心功能正常者:普罗帕酮、伊布利特
- 心功能受损者只能选择胺碘酮
◆ 旁路前传者禁用洋地黄、β受体阻滞剂、非二氢吡啶类钙拮抗剂(如维拉帕米,地尔硫卓),这些药物可抑制房室传导,导致经旁路前传增加,心室率进一步增快。
◆ 复律后建议患者接受射频消融治疗。
以上内容仅供学习交流。