作者简介: 安杨,毕业于中国社会科学院研究⽣院,传播学硕⼠。北京⼈民⼴播电台健康节目主持⼈,中国医师协会科普分会媒体联盟秘书长, 2015 年 6 月发起并组织了有钟南⼭、郑家强、王辰三位院⼠参加的 “首届医患共同决策论坛”,关注医疗决策模式的变⾰与探索。
这几年来,医疗决策模式经历了“家长告知式”、“知情同意式”,正向“医患共同决策”式转变。
有位肿瘤患者曾说:“治疗⽅法铺天盖地,却不知道哪种适合自⼰,就像掉到了海里, 看见很多救⽣圈,却抓不到。”
这就讲到了“医疗决策”,最早我曾听过这个说法,但不认识,直到自己的一次亲身经历。
谈及此,就不得不搬出亲娘说事儿,好在早经她老人家首肯。正是她老人家获益,才使我认识了“医患共同决策”的意义。
几年前,母亲骨关节疼痛加剧,当地医院建议置换关节,但老人家非常排斥手术,我咨询了几位医生朋友,意见不一:手术、关节腔注射、理疗、中医针灸、止痛,方法五花八门,一家人陷入选择难题中。
这时,英国伯明翰大学郑家强院士向我推荐了美国达特茅斯研究所格林•埃尔文(Glyn Jones- Elwyn)教授研发的一个网格工具。(以下表格翻译改编自htth//optiongrid.org,仅作学术交流使用)
膝骨关节炎治疗方案
第一步是改变生活方式尽可能达到理想体重,并考虑物理治疗,手术通常是在非手术治疗效果不佳后才推荐的。除治疗本身外,选择方案需参考的因素还包括年龄、经济、治疗目标(仅仅是缓解疼痛, 还是有运动需求?)、治疗手段是否方便、全身身体状况等等。
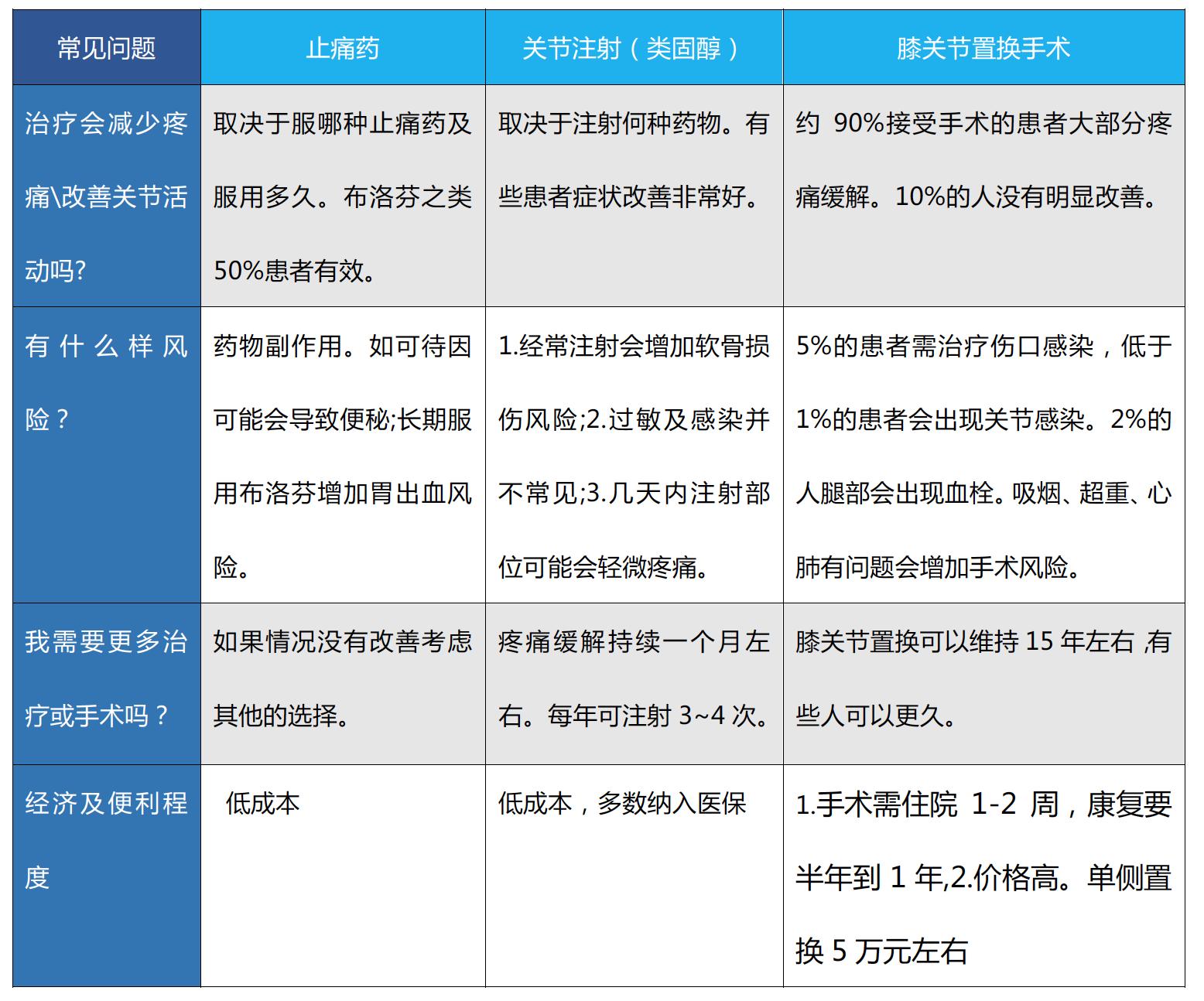
只是一个表格,我用了几分钟解读,母亲很快做出决策,困扰家人多时的纠结迎刃而解,过程简单得出乎意料。后来,郑院士告诉我:这就是一个医患共同决策的具体过程。
这件小事发生时,正值中国经历医患关系多事之秋, “医闹”、“信任”、“理解”、“专业知识不对等”,这些词句充斥各种媒体,医与患都有一肚子苦水。但母亲的事情却让我产生新的疑问:我做健康节目多年,医学知识比一般百姓要丰富,咨询的医生都是朋友且是名医,完全不存在信任和水平问题,但为什么这么简单的问题,大费周折,却不如一个表格有效?
人与人之间,当目标一致、心意相同,却依然说不通理不清,达不成共识时,一定是沟通上出了问题。
首先,由于交流时间局促和人的习惯(一般医生给建议时,更倾向介绍自己熟悉擅长的手段),我们从不同医生那里得到的建议多呈“碎片”状态,患者“货比三家”,除了在寻找适合的医生医院,其实是碎片信息拼凑的过程,即使我这样一个做了近十年健康节目的主持人,拼凑出来的也是一团结构模糊的乱麻,自然难以选择。而那个表格却从保守到手术,全面客观且逻辑清晰地呈现了这些医疗手段的各自利弊,一目了然。
其次,即使有医生介绍了不同治疗的利弊,多数医患沟通依然用的是最原始的口头交流方式,做为一名广播人,我深知口头传播的弊端:线性传播,稍纵即逝。估计很多患者还没出医院大门,就把医生的千叮万嘱忘了一半。
欲善其事,必先利器,这样的沟通工具不就是提升医患交流质量的“神器”?印在纸上的比嘴里说出来的正式!图表比文字好懂!

之后,我开始关注”医患共同决策“,这样的沟通工具是否可以让患者利用就诊前后时间,进行“预习”或 “复习”,以更有效利用宝贵的就诊时间?也意识到沟通绝不仅仅是“心”的问题,还需“脑”的支持,好的辅助工具在医患沟通中就是从理念到实践的一只抓手,如钟南山院士所言,它让医患“不仅是心灵上沟通,技术上也方便沟通”。 当然,工具是重要的,仅有工具是不够的,表格远远不是医患共同决策的全部。
医患共同决策概念的产生
这一概念是 20 世纪 70 年代由美国政府提出,旨在呼吁重视患者在医疗活动中的自主性。2010 年 12 月,18 个国家的 56 名专家在奥地利萨尔兹堡发表宣言,号召医患共同决策。
它是指“医生告知患者治疗方案的疗效、益处以及风险,而患者告诉医生他对疾病以及相关风险的看法和疑虑,甚至个人的价值观、经济状况、家庭职业等社会背景,最后,在医生的启发下,医患共同对医疗过程中的诊治等相关问题做出相对更加合理,更有益于患者的选择。”
从“家长告知式”、“知情同意式”到“医患共同决策”,医疗决策模式的演变有着复杂的医学以及社会学背景。为什么今天共同决策在国际上得到越来越多认同?除了当代人自我意识增强和信息越来越易获等大背景外,最重要的原因是疾病谱的改变——人类疾病正在或已经从传染病为主向慢病为主的转变。
在慢病模式下(传染病与急救另当别论),很多疾病面临不止一种治疗方案,每一种方案又各有优劣,其中一些疾病的治疗手段甚至尚缺乏好的循证依据,谁都不知道什么是最好的治疗方法,这时选择哪一种方案,就更需要患者参与决策。
此外,如果不跟患者把医疗的不确定性讲清楚,当治疗效果不理想时, 很可能会因为期望值的不对称而产生矛盾,这种情况下,医生讲清治疗手段利弊,患者谈明诉求和担忧,医患共同选择一种获益最大,风险、代价最小的决策非常必要。
至于目的在于提高生活质量的医疗干预,比如整形,或者有可能损伤甚至切除器官组织的治疗,如乳腺癌 涉及切除乳房时,更要强调医患共同决策。
共同决策一个潜在含义还在于强调了医与患的合作关系,是伙伴,而非对立,是平等,而非从属。
郑家强院士提出过“两个专家”的观点:“很多医疗决策过程中,医⽣跟患者都是专家。医⽣固然是医学的专家,但患者却是对自⼰的身体、⼈⽣价值观、经济状况、治疗预期最了解的⼈,这个专家地位谁也不能代替的。因此我们必须记得,⽆论在诊室或病房,做临床决策时都需要两个专家共同参与。”
这段话是郑院⼠在 2015 年 6 ⽉《⾸届医患共同决策论坛》上说的,那次由钟南⼭、郑家强、王⾠三位院⼠领衔的⾏动被媒体称为“三院⼠的医患关系实验”,引发不⼩的关注,认同者虽多,疑问也有——医患共同决策会不会把医患关系带向更严峻的地步?会不会成为医⽣推卸责任的借口?会不会让患者更加主观⽽难对付?是不是只有那些健康素养⾼的患者才能奢谈共同决策……
回答这些疑问的前提是我们如何理解:
“共同决策”中医与患的⾓⾊和参与⽅式
对于医⽣,从体现医者权威的”家长告知“到”共同决策“,模式更迭背后需要观念的转变,需要更加关注患者的诉求和担忧,也需要更加开放的胸怀,容纳对⾃⼰观点的疑问,坦诚看待医学的局限和⾃⾝认知的局限。
对于患者,要明确参与决策不是⾃⼰当医⽣,⽽是让医⽣更加了解⾃⼰,⾃⼰更加了解医疗的规律和局限,认识医学的不确定性,理性权衡后,与医⽣⼀道作出相对获益更⼤、代价更⼩的决策。
无论是医还是患,都要知道影响医疗决策的不仅仅是医学本身, 还有其他因素——经济、家庭、价值观、情绪、个性等等。一个被鼓励信任的医生和一个被怀疑充满压力的医生决策习惯会不同,一个积极笃信的患者和一个消极喜欢质疑的患者决策也不一样,情绪平稳、 逻辑清晰的人更可能作出明智的决策。至于对于医学知识欠缺的人共同决策是不是太奢侈了的问题,举两个身边的例子。
一位是的哥,肺癌。治疗前,他把自己的经济状况诚恳告诉医生,在考虑妻儿未来生活后,还有多少预算用来治病,医生了解后,和他一起精打细算,制定了无论从医疗还是经济上最适合的方案。 “治多少钱的病“,有点黑色幽默,但有时,这是影响决策很重要的现实因素。
另一位农民,在得知自己晚期癌症后,很镇定地说“不用讲那么多,我已经八十多了,不想为多活几天折腾,只想安安静静少点痛苦走。”老人文化水平不高,但用他自己的方式参与决策——明确治疗目标,为下一步的医疗方案奠定基础。
好的决策过程本身就是好决策的一部分,每一个过程中,患者参与的程度、角度可能不同,但只要能清晰表达自己诉求和担忧的人, 都可以用自己的方式参与决策,这是患者的权利。(哪怕选择不参与 医疗决策,也是患者的权利。)
这里牵出一个大问题,尤其在中国:
共同决策中的“患”是谁?
是患者, 还是患者家属?回到根本来谈,医患共同决策的目标是尽力让患者获益最大、代价最小,这是西方医学伦理四大基本原则中第二、三条, 排在第一条的是:自主权。这是个大话题,得翻篇儿另论,但在此想 引用一位患者的话供大家思考:
“如果没有我参与,这⼀切还有什么意义”?
本公众号系头条号签约作者,所发文章均为作者原创,并授权发表于头条号“健康不是闹着玩儿”。欢迎读者转发给朋友或朋友圈。任何公共平台(包括微信公众号,媒体等),未经许可,不得转载或盗用。联系我们,请发信到hi@jiankangkp.com。