“本作品为刘松山医师原创,未经本人同意或标明出处,谢绝转载!

一、患者诊疗信息
汪某,男,47岁,成都人,16年前确诊“慢性粒细胞白血病(简称慢粒)”,虽不如急性凶险但也属于血癌,这个病是电影《我不是药神》中主人公所患的慢性血液肿瘤性疾病,理论上需终生治疗,确诊后长期口服羟基尿、注射干扰素,病情稳定已13年。

这个病的病根是发生了异常的BCR/ABL基因,通过定点打击这个异常基因的治疗,像打靶一样精准故称为打靶治疗、靶向治疗,靶向药通常很昂贵,普通人难以长久用药。2017年这种昂贵的靶向药“伊马替尼”进入医保可报账了,检查发现汪某的BCR/ABL基因长期应用“羟基脲+干扰素”方案13年仍然没有转为正常,医生建议调整为“靶向药伊马替尼+干扰素”的方案,但这个方案仍需天天用药不能断,仍属治标不治本,到是给人了“大哥莫说二哥、大家差不多”的感觉,因为还是无法根治、不能最终停药,医生和患者本以为的救命稻草,事实上真是这样的吗?
用了13年的老方案调整为靶向药为主的方案后,从2017年2月至2018年9月,每3个月复查的BCR/ABL基因含量虽持续下降但仍是在15个月左右才降至非常低的水平,但是在第21个月左右(2018年11月),检查发现BCR/ABL基因含量迅速飚升、血液指标全面恶化,并发现T315I、E225K两种基因突变,特别是T315I这一基因的突变,预示慢粒的靶向治疗失败、慢粒恶化进展,遂调整为更高级别的二代靶向药“达沙替尼”、三代靶向药“普拉替尼”最终也无济于事,终于在2020年12月实施了公认、先进、似乎能治愈慢粒的“造血干细胞移植术(即骨髓移植)”,虽然移植前BCR/ABL基因含量高水平表明预后极其不良,仍然强行移植,但移植仅一个月就宣告移植失败、病情进展转化为急性白血病,并发现ASXL1、TP53两种基因突变,说明骨髓移植也失败了,预后极差。
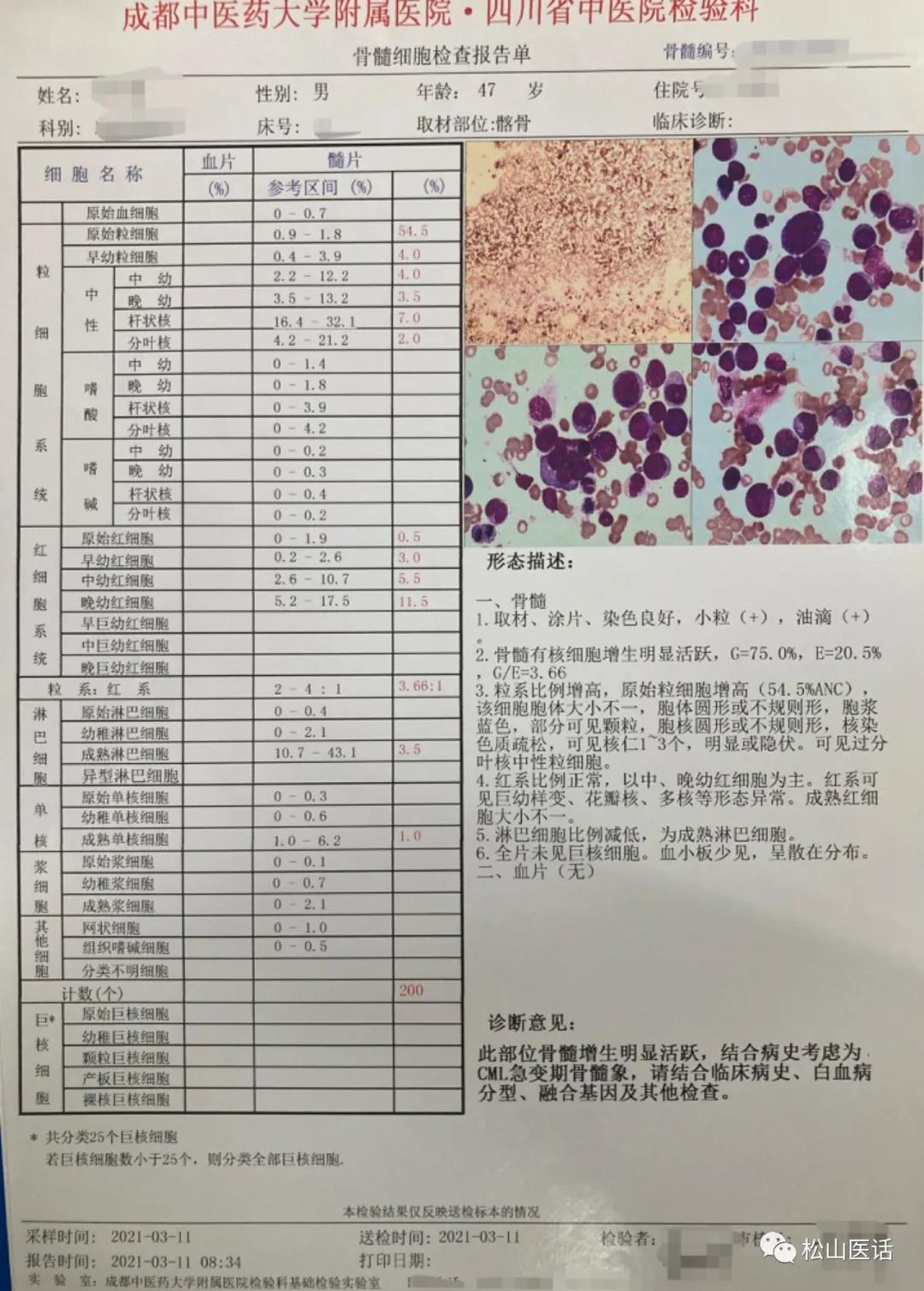


回顾BCR/ABL基因的含量变化情况,在13年的“羟基脲”阶段最低降到0.3,而在伊马替尼阶段最低降到0.97,而改为二代靶向药达沙替尼后含量最低到0.816,改为三代靶向药普纳替尼后含量最低降到0.622,这说明早期的常规治疗效果、对BCR/ABL基因的含量控制,实际上是优于后面的一代、二代、三代靶向药物的治疗效果和含量控制的。
医生含蓄表达了治疗希望的渺茫,当病情进入晚期的这个时候,患者似乎才突然想起来要不要看看中医,希望中医能够挽大厦于将倾。绝大多数中晚期患者和家属都是这样认为的:西医治疗无望、进入绝境时才能看中医,只为的是“死马当活马医”,然而这是不现实的,任何危重疾病都应该尽早中医治疗、尽早中西医联合治疗。所以,只要西医大夫说不能看中医,患者和家属就绝想到不到可以吃中药看中医,真是患者的悲哀!

二、案例分析思考
靶向药物的应用似乎表明:其一,疾病的病根找到了;其二,克制这一病根的药物问世了;其三,该疾病被攻克了。然而需要质问的是,为什么靶向药成功研发与应用的基础上,还会有第二代、第三代的靶向药面世,或者甚至可能有更多代的靶向药面世。为什么靶向药的治疗并不是看上去那么有效,没有成功攻克本以为已攻克的疾病?为什么靶向药仍然会耐药性,疾病会出现转化进展。对这个病人还应该问的问题是:为什么传说中的具有很高治疗期望值、是治疗血液病终极手段的造血干细胞移植仍然无效,甚至在移植后仅一个月就全面复发、疾病进展为更为恶性的急性白血病,并先后发生了4种基因的突变异常。
一系列的现实告诉我们,或许靶向药并不是治疗慢粒的救命稻草,其所产生的耐药根本或许就是靶向药本身的原因,因为之前并非靶向治疗而是在常规治疗下的“羟基脲+干扰素”方案就能够让病情平静达13年之久,且致病的BCR/ABL基因含量控制更为理想,却在调整为流行的、时新的靶向药物反而迟迟没有实现BCR/ABL基因的转阴,费尽九牛二虎之力的基因含量控制效果仍然不敌前期的常规、普通治疗,甚至用了二代、三代靶向药仍无济于事,反而进入病情恶化、进展转化阶段,给人以“早知如此,何必当初”的感觉,这昂贵的靶向药真是花了钱还没讨得好,真有些得不偿失!是否靶向药在打靶病根BCR/ABL基因的同时,也影响了目前医学尚未发现的身体结构和机能的细微变异、不良反应,这种影响积累到一定程度时就会出现量变到质变而发生高恶基因、耐药基因的突变,原本平稳的人体内环境结构、细胞结构变得不稳定起来,基因突变也由此发生。
凡事有一利则必有一弊,或许我们看到了靶向制约异常基因的作用,却没有意识到、没有发现靶向药对基因变异的可能潜在影响和其它基因被诱发变异的可能,这后者在没有搞清楚之前,是无法否定靶向药也或许正是导致疾病恶化、治疗失败的根缘。这仅仅属于探讨、怀疑和猜测,但并不能否认、没有证据表明或者*翻推**这种猜测的正确或者错误性。因为T315I基因的突变,除了慢粒疾病本身在治疗一段时间后发生,还很难在初发初诊慢粒时发现有T315I基因的突变, 这是值得探索和挖掘的问题,而且应用一代靶向药后发生了T315I基因突变并非个例值得深思并追踪。那么靶向药物的应用有问题没有呢,是不该用还是去更积极地研发新的靶向药呢。如果不调整为靶向药的方案,慢粒会进展恶化吗。
如果固守既往用了13年的老方案不变之后出现,或者在一代靶向药治疗后出现,都有进展为急性白血病的可能,那还不如更简单、更经济的前期常规“羟基脲+干扰素”方案。当一代靶向药“伊马替尼”、二代“达沙替尼”、三代“普拉替尼”都未能阻止高恶的T315I基因突变时,有没有可能是新药研发周期不够长、药物深层次的不良反应和诱发其它基因恶变的原因未发现,或者隐约发现而因为利益原因隐藏、隐盖或许靶向药可能在治疗的同时也有诱发T315I基因突变的可能。
基于商业因素的考虑故尔在并未科学、规范观察追踪T315I基因这为何突变的内因时,这种顺利成章的上市毕竟有利于各方利益。否则继续追资金投入可能导致前期巨大投资的失败,现今的巨大经济效益化为泡影。我们可否大胆猜测:越来越不鲜见的T315I基因突变,或许就是该患者应用靶向药物所导致的,虽然还没有科学、详细的数据来支撑这一问题和严重性,但必将越来越值得我们质疑和追踪。
基因突变的原因很多,有长期用药导致的免疫因素的低下或者破坏,有疾病如慢粒这样的本病因素,有药物治疗的同时所具有的破坏人体结构与功能的因素,有长期用药导致的疾病和BCR/ABL基因发生天然变异以躲避靶向药物攻击而导致疾病恶化、基因恶变。正因为疾病的并未如人们想象那样被攻克,以及临床发生的不良后果,促使更加尊重事实基础上的新药研发,质疑存在才是解决问题的根本和第一步。
慢粒这样的血液肿瘤的靶向药如此,那么其它的实体肿瘤的靶向药呢?推而广之思考,是解决所有未知奥秘的先驱!或许真相,比我们想象的要复杂得多,也可能要简单得多,谁知道呢,因为真相之所以为真相,是因为它就在那里,无论我们知道或者不知道,因为真相迟早会站出来大吼一声:看,我早就站在这儿了,只是你们装着没看到而已,别演了、别装了、别骗了。