
老年女性高血压
Hypertension in aged female
王建南 何青
作者单位:100730 中国医学科学院 北京协和医学院 北京医院心内科 国家老年医学中心(王建南);100730 北京医院心内科 国家老年医学中心(何青)
通讯作者:何青,电子信箱:heqingli2001@126.com
世界卫生组织将老年人定义为60岁及以上的人群,而西方一些国家认为65岁为分界点。年龄是女性高血压的重要危险因素,随着年龄的增长,高血压发病率呈显著增高趋势,据统计老年女性高血压的发病率高于老年男性,这可能与老年女性雌激素下降、被动吸烟、高盐饮食和肥胖等相关。心血管疾病是老年人死亡的最主要原因,而对于女性而言,高血压相对于其他危险因素在心血管疾病中所起的作用比男性更大[1,2],因此老年女性血压的管理与控制日益得到关注。现就近年来有关老年女性高血压的流行病学、临床特点和治疗研究进展做一系统阐述。
1
老年女性高血压的流行病学特点
美国国家心肺血液研究所(National Heart,Lung,and Blood Institute,NHLBI)统计显示,2011—2014年20~39岁、40~59岁和60岁及以上年龄组高血压患病率分别为11.6%、37.3%和67.2%。其中64岁以下年龄组男性高血压患病比例大于女性,而65岁及以上年龄组这一比例恰好相反(图1)。美国国家健康与营养调查(National Health and Nutrition Evaluation Survey,NHANES)2007—2012年的统计数据显示,60岁及以上年龄组高血压知晓率为87.5%、治疗率为82.9%、控制率为54.0%,无论何种种族,女性高血压的知晓率、治疗率和控制率均高于男性(图2)[2]。
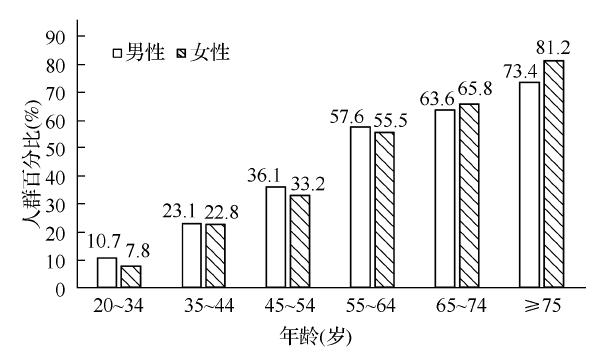
图1 20岁及以上美国成年人高血压患病率(NHLBI,2011-2014)
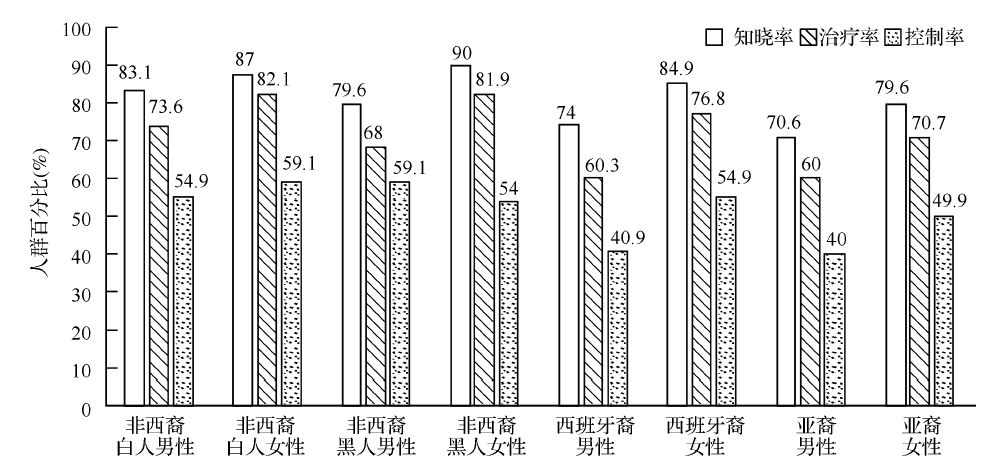
图2 高血压人群知晓率、治疗率和控制率(NHANES,2007-2012)
一项中国前瞻性队列研究[3](China Kadoorie Biobank Study)共纳入500 223名35~74岁的中国成人作为研究对象,研究结果表明女性高血压总患病率为31.9%。70~74岁年龄组女性高血压患病率为60.2%,知晓率为37.9%。在被诊断为高血压的人群中总治疗率不到一半,而在正在治疗的人群中控制率仅为29.6%。另一项中国慢性病前瞻性研究[4](CKB)队列共纳入512 891名30~79岁中国成人,高血压总患病率为女性33.6%,男性37.5%;女性高血压知晓率(34.9%)高于男性(29.6%)(P<0.001),而治疗率和控制率在性别差异上无统计学意义。这些资料表明,我国成人高血压的知晓率、治疗率和控制率的性别差异尚存在争议,但统计数据均明显低于西方发达国家,表明我国高血压的防治现状不容乐观。
根据美国2014年的死亡数据显示,65岁及以上女性死亡的首要原因为心血管疾病(第2为癌症,第3为卒中),约每1 min 19 s就有一名女性因心血管疾病死亡[2]。对于老年女性而言,与其他传统危险因素(吸烟、高脂血症、肥胖、糖尿病)比较,高血压对心血管疾病相关的发病率和死亡率的相对影响更为重要。据统计患心血管疾病的老年女性中约1/3患高血压,而男性的比例为1/5[1]。另外,高血压是终末期肾病及心力衰竭的主要原因。在老年女性中,射血分数保留的心力衰竭患病率快速增加,并被证明与慢性难治性高血压(resistant hypertension,RH)关系密切。
2
老年女性高血压的危险因素
1
被动吸烟
吸烟是高血压的独立危险因素,而被动吸烟是否为高血压的独立危险因素目前仍有争议。我国一项横断面研究调查了北京市区1 078名60岁及以上女性,研究结果表明被动吸烟者高血压发病率(71.9%)明显高于非被动吸烟者(66.1%),被动吸烟者的高血压控制率(26.3%)也低于非被动吸烟者(35.7%)[5]。另一项研究显示,我国农村地区被动吸烟女性的高血压患病风险增加将近2倍[6]。Ohasama研究[7]纳入579名日本非吸烟女性,结果显示被动吸烟女性收缩压高于非被动吸烟女性3~4 mmHg(P<0.05)。被动吸烟对女性健康造成的经济负担远超过男性,因此控烟政策的实施对减少*草烟**暴露和女性健康均有着积极的影响。
2
高盐饮食
高盐饮食是导致高血压发病最常见的环境因素,多项研究表明高盐摄入与高血压相关[8],并且绝经后高血压女性人群中盐敏感性增加[9]。研究表明,一氧化氮(nitric oxide,NO)、血管紧张素Ⅱ(angiotensinⅡ,AngⅡ)在盐敏感性高血压调节方面起着重要作用,而雌激素可以调节NO和AngⅡ的表达与活性,若缺乏雌激素可促进NO和AngⅡ的失衡,从而导致老年女性更易患高血压及相关的心血管和肾脏疾病[10]。
3
睡眠障碍
老年女性高血压与睡眠障碍相关,其主要机制可能为睡眠时间过短会影响内分泌及代谢功能,增加交感神经系统活性,从而导致血压升高[11]。Fang等[12]研究表明,65岁及以上老年女性睡眠时间<6 h相比于睡眠时间>8 h更易患高血压(P<0.05),而在老年男性中未观察到此现象。
4
超重和肥胖
依据《肥胖相关性高血压管理的中国专家共识》,中国成年人肥胖的定义为体质指数(body mass index,BMI)≥28 kg/m2,若腰围≥90 cm/85 cm(男/女)可判定为腹型肥胖,而超重定义为BMI 24~27.9 kg/m2。一项纳入13 739名研究对象的中国前瞻性队列研究[13]结果表明,年龄标化的高血压累积发病率随BMI的增加而升高(P<0.001),男性和女性年龄标化的高血压累积发病率相似。60~74岁女性的超重/肥胖者的高血压发病风险增加10%,超重/肥胖的人群归因危险度百分比(PAR%)为3.7%;同龄组男性的发病风险增加9%,PAR%为3.0%。也就是说,在60~74岁人群中,控制超重和肥胖,女性可以降低3.7%的高血压发生风险,而男性为3.0%。对比之前大样本研究提示,近年来女性由超重和肥胖所致高血压的风险有所提高[14]。日本的一项队列研究同样表明,女性肥胖所致高血压的风险大于男性,造成差异的原因可能与男女脂肪分布不同以及样本选择和统计的方法有关[15]。
3
老年女性高血压的特点
1
白大衣高血压
白大衣高血压是未经治疗的患者仅诊室血压升高(≥140/90 mmHg),而诊室外监测的血压正常的现象。白大衣高血压的总体患病率约为10%~15%,最多占诊室血压升高原因的30%。在合并2型糖尿病的人群中,白大衣高血压患病率为7.36%,其中女性8.88%,男性6.13%(P<0.05),女性是这部分人群的独立危险因素[16]。一些研究提示,女性患白大衣高血压的年龄明显高于男性,收缩期血压和血压变异性更高,肾素活性更低[17,18]。
2
清晨高血压
《清晨血压临床管理的中国专家指导建议》定义清晨高血压为家庭血压监测或动态血压监测清晨血压≥135/85 mmHg和(或)诊室血压≥140/90 mmHg。另外,晨起血压急剧升高的现象称为血压晨峰,血压晨峰又分为睡眠-谷晨峰、觉醒前晨峰和起床晨峰。研究表明,清晨高血压可增加心脑血管事件[19,20],并且清晨血压升高与年龄相关,老年人清晨血压升高幅度更大[21],因此控制清晨血压对于老年女性尤为重要。中国动态血压监测和家庭血压监测注册研究[22]共纳入3 547名研究对象,研究表明血压晨峰在女性表现明显,而清晨高血压与男性相关。另一项纳入5 645名研究对象的分析表明,在欧洲及南美洲地区女性睡眠-谷晨峰收缩压平均值明显小于男性,而在亚洲正好相反;觉醒前晨峰在男女性中的趋势相似[19]。
3
RH
RH定义为在改善生活方式基础上联合3种不同机制的降压药物(包括利尿剂)仍不能控制的高血压或者需要4种及以上降压药才能控制的高血压。多项证据表明,女性比男性更易患RH。BP-CARE研究[23]是一项横断面研究,共纳入1 312例高血压患者,RH组中老年女性占大多数(女性占51.4%,平均年龄61.2岁),其性别与年龄差异与对照组比较均有统计学意义。Smith等[24]的研究也表明,女性和年龄等为RH的危险因素,而且患RH的女性全因死亡率显著高于未患RH的女性人群。
4
绝经后高血压
绝经后高血压指绝经后1年的高血压,一般绝经期在60岁之前,在概念上与老年高血压有区别。研究表明,女性雌激素可通过作用其受体以扩血管和抑制肾素-血管紧张素-醛固酮系统(renin-angiotensin-aldosterone system,RAAS)活性来调节血压,而雄激素起到相反作用,可上调RAAS活性。随着年龄增加,围绝经期和绝经后期雌激素水平下降,雄激素水平相对升高,雌激素/雄激素比值发生变化,RAAS活性增高,血压升高。而女性高血压中最不可变的危险因素是年龄,尽管绝经后高血压的发病率明显高于绝经前,但绝经在高血压中的独立作用仍有争议。一项纳入278名绝经前女性与184名绝经后女性的病例对照研究发现,绝经后女性明显比绝经前女性患高血压风险升高(OR=2.2)[25]。另一项纳入730名30~70岁人群的队列研究,同样表明绝经与女性高血压相关[26]。然而,也有研究显示绝经与高血压并无明显关联。一项纳入568名女性并随访16年的队列研究表明,绝经并不影响血压及心血管危险因素,绝经后高血压和心血管疾病发病率、死亡率仅与年龄相关[27]。
4
老年女性高血压的治疗
各国指南在降压目标推荐上并无性别区分,降压目标值与年龄和合并症相关。2017美国心脏协会(AHA)公布的新版指南将高血压重新定义为≥130/80 mmHg,即便年龄≥65岁人群也建议将血压控制在130/80 mmHg以下[28]。而我国指南仍然推荐≥65岁老年人将血压控制在150/90 mmHg以下,若能耐受可降低至140/90 mmHg以下。这次美国指南的新降压目标值在一定程度上使中国老年患者更关注自己的血压,但美国指南并不一定适合我国国情。
1
降压药物治疗
目前尚无证据表明某类降压药物在主要心血管获益方面有性别差异[29],但是女性在降压药物药代动力学和不良反应方面可能有别于男性。
噻嗪类利尿剂的主要不良反应包括电解质紊乱、高尿酸血症和高糖血症等。研究表明老年女性服用噻嗪类利尿剂更易导致低钠血症(thiazide-induced hyponatraemia,TIH)。Huang等[30]的回顾性研究共纳入259例噻嗪类利尿剂人群为研究对象,统计结果显示TIH的独立预测指标包括年龄(OR=1.13,P<0.001)、女性(OR=4.49,P=0.006)和BMI等。一项纳入193例服用噻嗪类利尿剂的高血压患者的回顾性研究表明,女性平均血钾水平显著低于男性(3.77 mmol/L比3.99 mmol/L,P<0.001),女性低钾血症患病率明显高于男性(25%比12%,P< 0.05)[31]。然而,另一项前瞻性队列研究表明,男性人群中使用噻嗪类利尿剂所致低钾血症的风险是不使用利尿剂人群的将近22倍,而女性人群中这一风险接近9倍,性别差异无统计学意义(P=0.55)[32]。利尿剂可引起血尿酸水平升高,并且可能增加糖尿病的风险,但是并没有证据表明这些不良反应有性别差异。
药物新陈代谢的肝酶,如细胞色素类、P糖蛋白类在男性与女性表达不同。CYP2D6与β受体阻滞剂的代谢密切相关。某些β受体阻滞剂(如普萘洛尔、美托洛尔)在体内通过CYP2D6代谢,而此酶在女性的表达少于男性,因此相同剂量此类药物在女性中血药浓度更高,相关不良反应更多[33]。而卡维地洛、阿替洛尔通过其他途径代谢,男女在这两种药物无明显差异。另外,钙离子拮抗剂所致的周围水肿在女性表现更显著。在使用血管紧张素转换酶*制剂抑**时,女性更容易产生血管性水肿、咳嗽的不良反应[34,35]。
2
激素替代治疗
尽管应用激素替代治疗(hormone replacement therapy,HRT)可改善围绝经期女性不适症状,但其对高血压治疗的影响似乎并不乐观。两项早期的前瞻性随机对照研究,心脏与激素替代疗法研究(HERS)[36]和妇女健康启动研究(WHI)[37]结果显示,激素替代治疗会增加心血管疾病发生的风险。各指南基于这两项主要研究均不推荐HRT用于高血压治疗。这两项研究入选的研究对象平均年龄>60岁,HERS入选对象为冠心病患者,WHI入选对象中多有冠心病的危险因素,因此这两项研究结果有一定的局限性。KEEPS研究[38]是一项近期发表的随机对照试验,评价HRT对绝经早期女性动脉粥样硬化进展的影响,即颈总动脉内膜中层厚度(CIMT)和冠状动脉钙化(CAC)。入选对象为42~59岁即绝经后6~36个月。因此,与WHI研究相比,KEEPS研究的女性更年轻、健康,心血管疾病的危险因素更少。随访4年结果表明,激素替代治疗没有改善绝经后女性血管内皮功能。另一项近期ELITE研究[39]入选了643名女性,入选人群分为绝经时间<6年和>10年两组,每组再分为试验组与安慰剂组,与KEEPS研究相同,主要终点是CIMT。该研究表明与安慰剂组比较,绝经时间<6年组经过激素治疗可延缓CIMT进展(P=0.008),而绝经时间>10年组无此效应,治疗组与安慰剂组的心血管钙化程度和狭窄程度评估无明显差异。因此,对于老年女性高血压患者选用激素替代治疗应谨慎,必须评估其心血管疾病风险,进行个体化治疗。
综上所述,老年女性高血压与肥胖、被动吸烟、高盐饮食和睡眠障碍等相关,白大衣高血压等特殊类型高血压已经引起人们的关注。高血压治疗方面,一些大型随机对照研究对于性别差异方面的研究较少,没有明确的证据证明女性对降压药物的心血管获益大于男性。近期研究表明,雌激素替代治疗对绝经时间较短的女性可能有益处,而大部分>60岁的老年女性高血压患者仍不推荐激素治疗。
参考文献
[1]WeyerGW, DunlapB, ShahSD.Hypertension in Women: Evaluation and Management [J]. Obstet Gynecol Clin North Am, 2016, 43(2): 287-306.DOI: 10.1016/j.ogc.2016.01.002.
[2]BenjaminEJ, BlahaMJ, ChiuveSE, et al; American Heart Association Statistics Committee and Stroke Statistics Subcommittee.Heart Disease and Stroke Statistics-2017 Update: A Report From the American Heart Association [J]. Circulation, 2017, 135(10): e146-e603.DOI: 10.1161/CIR.0000000000000485.
[3]LewingtonS, LaceyB, ClarkeR, et al.The Burden of Hypertension and Associated Risk for Cardiovascular Mortality in
[4]GuoJ, YuC, LyuJ, et al.Status of prevalence, awareness, treatment and control on hypertension among adults in 10 regions,
[5]WuL, YangS, HeY, et al.Association between passive smoking and hypertension in Chinese non-smoking elderly women [J]. Hypertens Res, 2017, 40(4): 399-404.DOI: 10.1038/hr.2016.162.
[6]LiN, LiZ, ChenS, et al.Effects of passive smoking on hypertension in rural Chinese nonsmoking women [J]. J Hypertens, 2015, 33(11): 2210-2214.DOI: 10.1097/HJH.0000000000000694.
[7]SekiM, InoueR, OhkuboT, et al.Association of environmental tobacco smoke exposure with elevated home blood pressure in Japanese women: the Ohasama study [J]. J Hypertens, 2010, 28(9): 1814-1820.DOI: 10.1097/HJH.0b013e32833a3911.
[8]BatisC, Gordon-LarsenP, ColeSR, et al.Sodium intake from various time frames and incident hypertension among Chinese adults [J]. Epidemiology, 2013, 24(3): 410-418.DOI: 10.1097/EDE.0b013e318289e047.
[9]赵旭,余静.绝经后高血压的研究进展[J].中国全科医学,2016,19(26): 3243-3247.DOI:10.3969/j.issn.1007-9572.2016.26.024.ZhaoX, YuJ. Research progress of hypertension in postmenopausal women [J]. Chinese General Practice, 2016, 19(26): 3243-3247.DOI: 10.3969/j.issn.1007-9572.2016.26.024.
[10]Hernandez SchulmanI, RaijL. Salt sensitivity and hypertension after menopause: role of nitric oxide and angiotensin Ⅱ[J]. Am J Nephrol, 2006, 26(2): 170-180.DOI: 10.1159/000092984.
[11]Van CauterE, HolmbackU, KnutsonK, et al.Impact of sleep and sleep loss on neuroendocrine and metabolic function[J]. Horm Res, 2007, 67Suppl 1: 2-9.DOI: 10.1159/000097543.
[12]FangJ, WheatonAG, KeenanNL, et al.Association of sleep duration and hypertension among US adults varies by age and sex [J]. Am J Hypertens, 2012, 25(3): 335-341.DOI: 10.1038/ajh.2011.201.
[13]FengBY, ChenJC, LiY, et al.Relationship between overweight/obesity and hypertension among adults in
[14]GuD, WildmanRP, WuX, et al.Incidence and predictors of hypertension over 8 years among Chinese men and women [J]. J Hypertens, 2007, 25(3): 517-523.DOI: 10.1097/HJH.0b013e328013e7f4.
[15]FujitaM, HataA. Sex and age differences in the effect of obesity on incidence of hypertension in the Japanese population: A large historical cohort study [J]. J Am Soc Hypertens, 2014, 8(1): 64-70.DOI: 10.1016/j.jash.2013.08.001.
[16]ZhouJ, LiuC, ShanP, et al.Characteristics of white coat hypertension in Chinese Han patients with type 2 diabetes mellitus [J]. Clin Exp Hypertens, 2014, 36(5): 321-325.DOI: 10.3109/10641963.2013.827696.
[17]JamesGD, MarionR, PickeringTG.White-coat hypertension and sex [J]. Blood Press Monit, 1998, 3(5): 281-287.
[18]PickeringTG, LevensteinM, WalmsleyP. Differential effects of doxazosin on clinic and ambulatory pressure according to age, gender, and presence of white coat hypertension.Results of the HALT Study.Hypertension and Lipid Trial Study Group [J]. Am J Hypertens, 1994, 7(9Pt 1): 848-852.
[19]LiY, ThijsL, HansenTW, et al; International Database on Ambulatory Blood Pressure Monitoring in Relation to Cardiovascular Outcomes Investigators.Prognostic value of the morning blood pressure surge in 5645 subjects from 8 populations[J]. Hypertension, 2010, 55(4): 1040-1048.DOI: 10.1161/HYPERTENSIONAHA.109.137273.
[20]NeutelJM, SchumacherH, GosseP, et al.Magnitude of the early morning blood pressure surge in untreated hypertensive patients: a pooled analysis [J]. Int J Clin Pract, 2008, 62(11): 1654-1663.DOI: 10.1111/j.1742-1241.2008.01892.x.
[21]KarioK, PickeringTG, UmedaY, et al.Morning surge in blood pressure as a predictor of silent and clinical cerebrovascular disease in elderly hypertensives: a prospective study[J]. Circulation, 2003, 107(10): 1401-1406.DOI: 10.1161/01.CIR.0000056521.67546.AA.
[22]GuoQH, KangYY, SongJ, et al.OS 09-02 PREVALENCE AND DETERMINANTS OF EXAGGERATED MORNING SURGE AND MORNING HYPERTENSION IN CHINESE: THE CHINA AMBULATORY AND HOME BLOOD PRESSURE REGISTRY(ABPR)[J]. J Hypertens, 2016, 34(Suppl 1-ISH 2016 Abstract Book): e70.DOI: 10.1097/01.hjh.0000500033.09154.05.
[23]BrambillaG, BombelliM, SeravalleG, et al.Prevalence and clinical characteristics of patients with true resistant hypertension in central and Eastern Europe: data from the BP-CARE study [J]. J Hypertens, 2013, 31(10): 2018-2024.DOI: 10.1097/HJH.0b013e328363823f.
[24]SmithS M, GongY, HandbergE, et al.Predictors and outcomes of resistant hypertension among patients with coronary artery disease and hypertension [J]. J Hypertens, 2014, 32(3): 635-643.DOI: 10.1097/HJH.0000000000000051.
[25]StaessenJ, FagardR, LijnenP, et al.The influence of menopause on blood pressure [J]. Arch Belg, 1989, 47(1-4): 118-122.
[26]StaessenJA, GinocchioG, ThijsL, et al.Conventional and ambulatory blood pressure and menopause in a prospective population study [J]. J Hum Hypertens, 1997, 11(8): 507-514.
[27]CasigliaE, d′EsteD, GinocchioG, et al.Lack of influence of menopause on blood pressure and cardiovascular risk profile: a 16-year longitudinal study concerning a cohort of 568 women [J]. J Hypertens, 1996, 14(6): 729-736.
[28]WheltonPK, CareyRM, AronowWS, et al.2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults: Executive Summary: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines [J]. Hypertension, 2017, pii: HYP.0000000000000066.DOI: 10.1161/HYP.0000000000000066.
[29]TurnbullF, WoodwardM, NealB, et al.Do men and women respond differently to blood pressure-lowering treatment? Results of prospectively designed overviews of randomized trials [J]. Eur Heart J, 2008, 29(21): 2669-2680.DOI: 10.1093/eurheartj/ehn427.
[30]HuangCC, ChungCM, HungSI, et al.Clinical and Genetic Factors Associated With Thiazide-Induced Hyponatremia [J]. Medicine(Baltimore), 2015, 94(34): e1422.DOI: 10.1097/MD.0000000000001422.
[31]TonerJM, RamsayLE.Thiazide-induced hypokalaemia; prevalence higher in women [J]. Br J Clin Pharmacol, 1984, 18(3): 449-452.
[32]RodenburgEM, VisserLE, HoornEJ, et al.Thiazides and the risk of hypokalemia in the general population [J]. J Hypertens, 2014, 32(10): 2092-2097, 2097.DOI: 10.1097/HJH.0000000000000299.
[33]LabbeL, SiroisC, PiloteS, et al.Effect of gender, sex hormones, time variables and physiological urinary pH on apparent CYP2D6 activity as assessed by metabolic ratios of marker substrates [J]. Pharmacogenetics, 2000, 10(5): 425-438.
[34]CampoP, FernandezTD, CantoG, et al.Angioedema induced by angiotensin-converting enzyme inhibitors [J]. Curr Opin Allergy Clin Immunol, 2013, 13(4): 337-344.DOI: 10.1097/ACI.0b013e328362b835.
[35]FranconiF, CampesiI. Pharmacogenomics, pharmacokinetics and pharmacodynamics: interaction with biological differences between men and women [J]. Br J Pharmacol, 2014, 171(3): 580-594.DOI: 10.1111/bph.12362.
[36]HulleyS, GradyD, BushT, et al.Randomized trial of estrogen plus progestin for secondary prevention of coronary heart disease in postmenopausal women.Heart and Estrogen/progestin Replacement Study(HERS)Research Group [J]. JAMA, 1998, 280(7): 605-613.
[37]RossouwJE, AndersonGL, PrenticeRL, et al.Risks and benefits of estrogen plus progestin in healthy postmenopausal women: principal results From the Women′s Health Initiative randomized controlled trial [J]. JAMA, 2002, 288(3): 321-333.
[38]KlingJM, LahrBA, BaileyKR, et al.Endothelial function in women of the Kronos Early Estrogen Prevention Study [J]. Climacteric, 2015, 18(2): 187-197.DOI: 10.3109/13697137.2014.986719.
[39]HodisHN, MackWJ, HendersonVW, et al.Vascular Effects of Early versus Late Postmenopausal Treatment with Estradiol [J]. N Engl J Med, 2016, 374(13): 1221-1231.DOI: 10.1056/NEJMoa1505241.

本文来源:王建南, 何青. 老年女性高血压 [J]. 中国心血管杂志,2017,22( 6 ): 447-451.