
硬膜下血肿是神经外科常见疾病,但有时“漏网之鱼”也会游到神经内科的“池塘”。硬膜下血肿有急性、亚急性和慢性之分;急性和亚急性硬膜下血肿通常有明确外伤史,因此多数在神经外科就诊,慢性硬膜下血肿起病隐匿,病人可表现为轻偏瘫、认知功能障碍或者精神障碍症状。

我今天讲述的这例慢性硬膜下血肿由急性者迁延所致,3个月来血肿没有大变化(图1),然而临床症状却突然加重了。
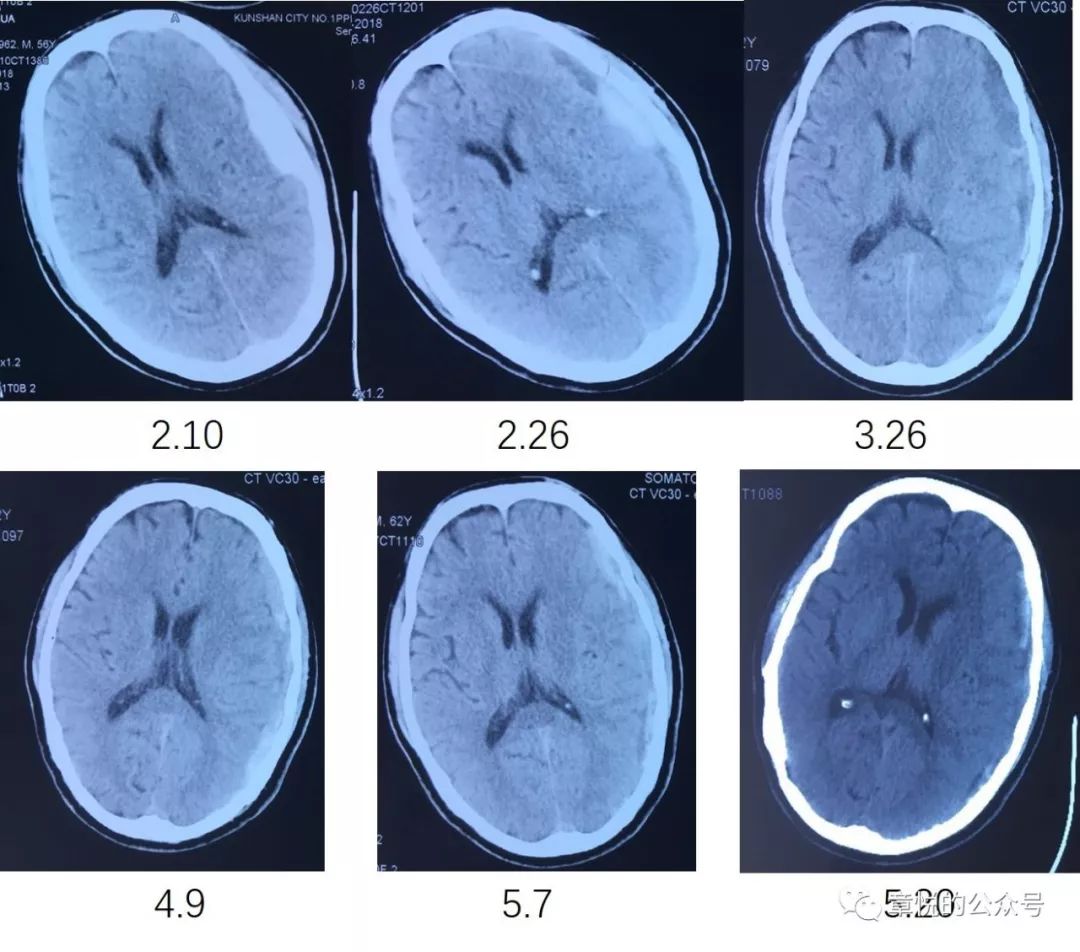
图1. 患者3个月来硬膜下血肿始终没有吸收,1个月前血肿影密度较前增高。
急性硬膜下血肿多数在3周左右吸收,有学者随访观察12例硬膜下血肿患者,到第15天时,12例中有8例硬膜下血肿基本吸收,4例继发亚急性硬膜下血肿。(马玉德 等,老年人急性硬膜下血肿12例的头颅CT演变与预后. 《中国临床神经外科杂志》 , 2015 (6) :360-362. 金建祥,等. 急性硬膜下血肿非手术治疗的CT演变及临床转归 浙江省神经外科学学术年会. 2008.)
患者老年男性,3个月车祸头部受伤,当时除头痛没有其他症状,到当地医院行CT见左侧硬膜下血肿,因出血量不大,所以神经外科建议保守治疗,3个月中患者几次CT未见血肿吸收,但也没觉得什么不适。1周前患者开始出现头晕和左侧头痛,之后逐步出现意识混乱,言不达意,在入院前2天出现癫痫频繁发作,一天发作几十次,但头颅CT上血肿量并无增多,神经外科仍建议继续保守治疗。
入院查体:嗜睡,精神萎靡,理解力欠缺,言语困难,查体不合作,颈软,右侧偏盲,余神经系统检查或正常或不能配合。
入院后予丙戊酸钠、左乙拉西坦和妥泰抗癫痫治疗,但住院3天患者依旧每天都有癫痫发作,表现为双眼向右侧视,头向右侧转,意识丧失,每次数分钟,发作间期意识模糊,萎靡不振,最多只能说出两三个字,行头颅MRI见左侧硬膜下血肿,并可见左侧颞枕叶肿胀,T2,FLAIR及DWI为略高信号。(图2)腰穿压力生化常规正常。
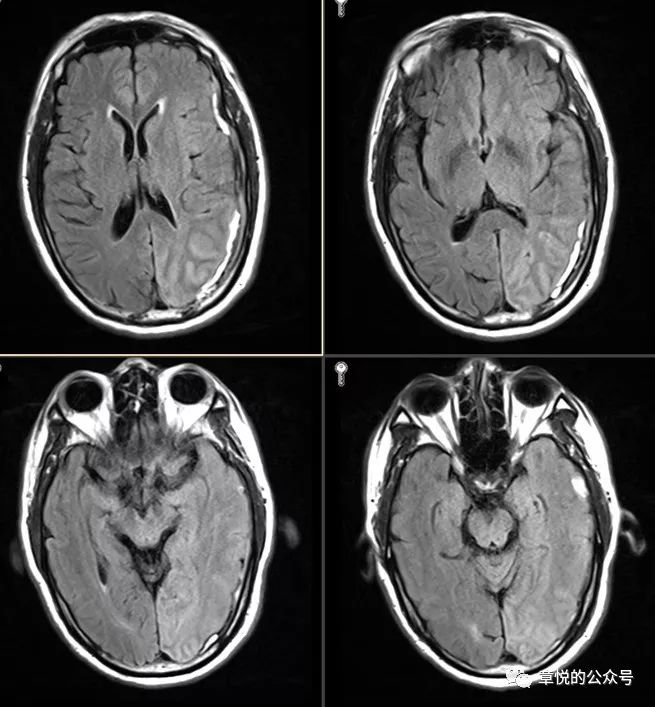
图2.FLAIR相左侧颞枕叶肿胀,信号增高
与3个月前相比,患者硬膜下血肿并没有明显扩大,为什么直到现在才出现神经系统症状呢?而且目前的症状并不是硬膜下的症状,是左侧颞叶和枕叶的症状(Wernicke失语和右侧偏盲),这又该如何解释呢?
1. 蛛网膜下腔出血导致的血管痉挛
硬膜下血肿如破入蛛网膜下腔可导致蛛网膜下腔出血,蛛血引起的急性血管痉挛常在半小时以内出现,表现为头痛、局灶神经体征或一过性意识障碍;而迟发性血管痉挛常发生于出血的第3天,症状最严重为第6-8天,可持续2-3周,表现为头痛、意识障碍和/或局灶神经系统症状,血管造影可见血管痉挛收缩,MRI的弥散加权相(DWI)可见多发小梗死病灶。(图3)不过我们这个病例并不符合上述影像表现:MR并未见到梗死病灶;CTA也没见到血管痉挛;而腰穿直接否定了血管痉挛的前提——蛛网膜下腔出血,腰穿连一个红细胞都没捞着。
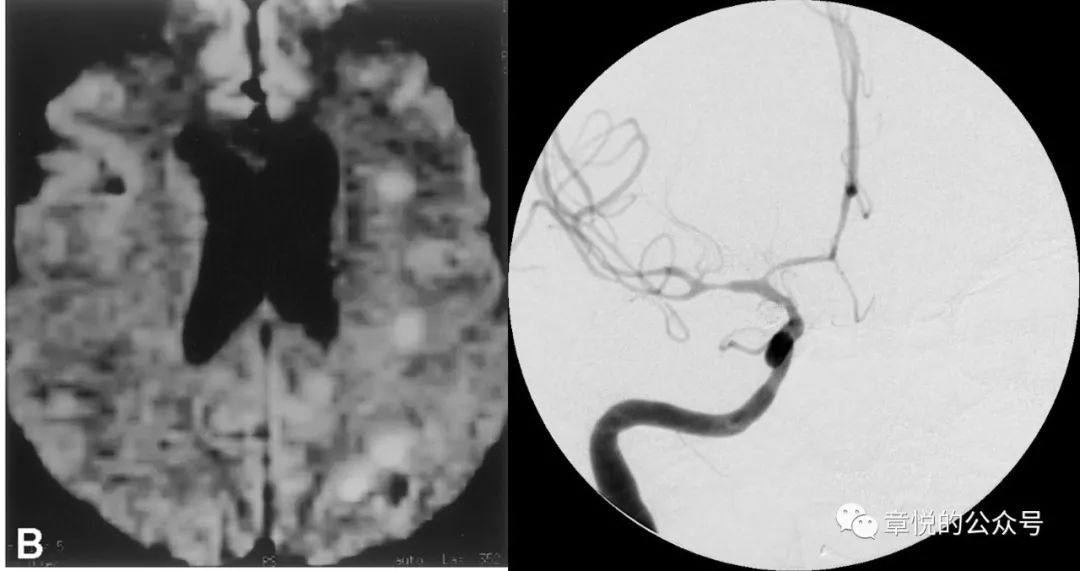
图3. 蛛网膜下腔出血导致的血管痉挛及DWI相所见的病灶
2. 硬膜下脓肿
硬膜下脓肿在DWI上信号也很高,这与硬膜下血肿很相似,不过在其他序列上两者有显著差别,近来正好有一例硬膜下脓肿,可以对比一下(图4)。硬膜下脓肿是严重的颅内感染,有高热,大汗淋漓、头痛、血白细胞计数、血沉、C反应蛋白升高等表现,而这些是患者没有的。
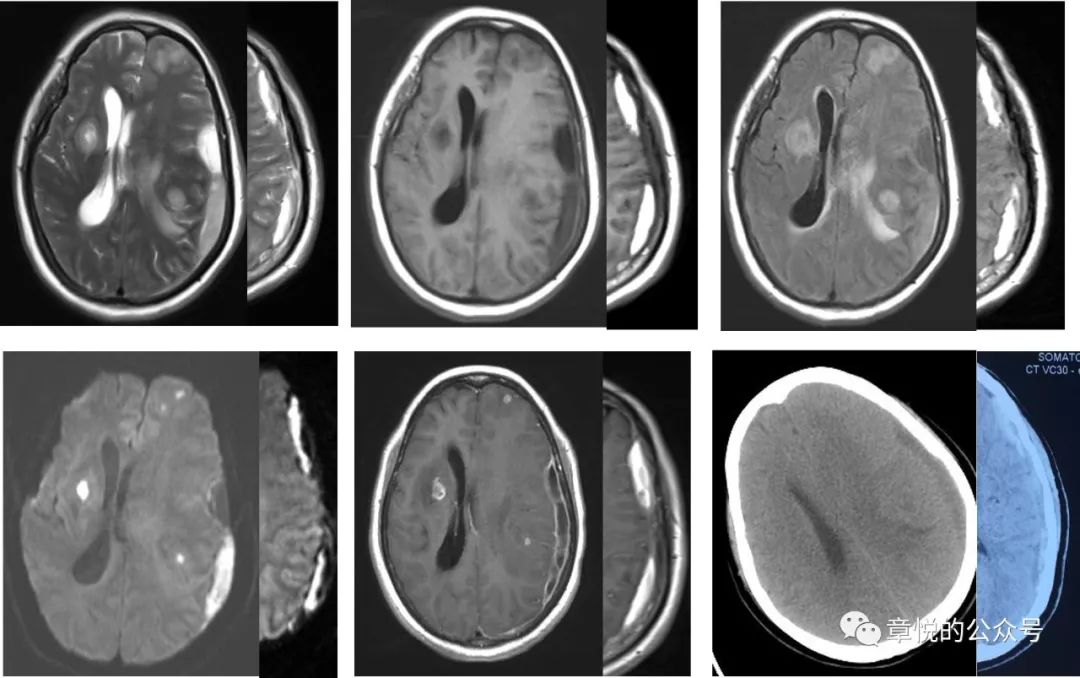
图4 硬膜下脓肿和血肿对比,左侧大图为脓肿,右侧半幅小图为血肿,两者T2和DWI比较相似,而T1和FLAIR相差别较大
3. 硬膜下肿瘤
影像表现与硬膜下血肿相似的情况有以下这些:转移性肿瘤(21%), 淋巴瘤 (29%), 肉瘤(15%),感染 (8%), 自身免疫性疾病 (8%)及其他(19%),几种肿瘤加起来占了半壁江山。Catana D, et al. SubduralHematoma Mimickers: A Systematic Review. World Neurosurg. 2016 Sep;93:73-80。搜索Pubmed可见最多见的肿瘤是血液系统肿瘤(图5),如淋巴瘤和血液系统增殖性疾病,转移性肿瘤中前列腺癌报道特别多(图6),其他还有乳腺癌和脑膜肉瘤等。肿瘤是要长大的,如果3个月不治疗,瘤不知道长成什么样了,这个病人这么长时间病灶都没大变化,所以肿瘤可能不大。
图5 髓系肉瘤Amandip S. Gil. Intracranial Myeloid Sarcoma MetastasisMimicking Acute Subdural Hematoma. Case Rep Surg. 2017: 3056285. doi: 10.1155/2017/3056285
图6 前列腺癌转移Andre Nzokou, Subdural Metastasis of Prostate Cancer. JNeurol Surg Rep. 2015 Jul; 76(1): e123–e127.
4. 硬脑膜动静脉畸形
硬脑膜动静脉畸形(dural arteriovenous malformation,DAVM)是硬脑膜内的动静脉沟通或动静脉瘘,由硬脑膜动脉或颅内动脉的硬脑膜支供血,并回流至静脉窦或动脉化脑膜静脉,DAVM的其中一个原因就是脑外伤。在既往文献中有过硬脑膜动静脉瘘导致硬膜下血肿的案例。DAVM的出血通常位于蛛网膜下腔,少数为脑内,出在硬膜下十分罕见。(图7)
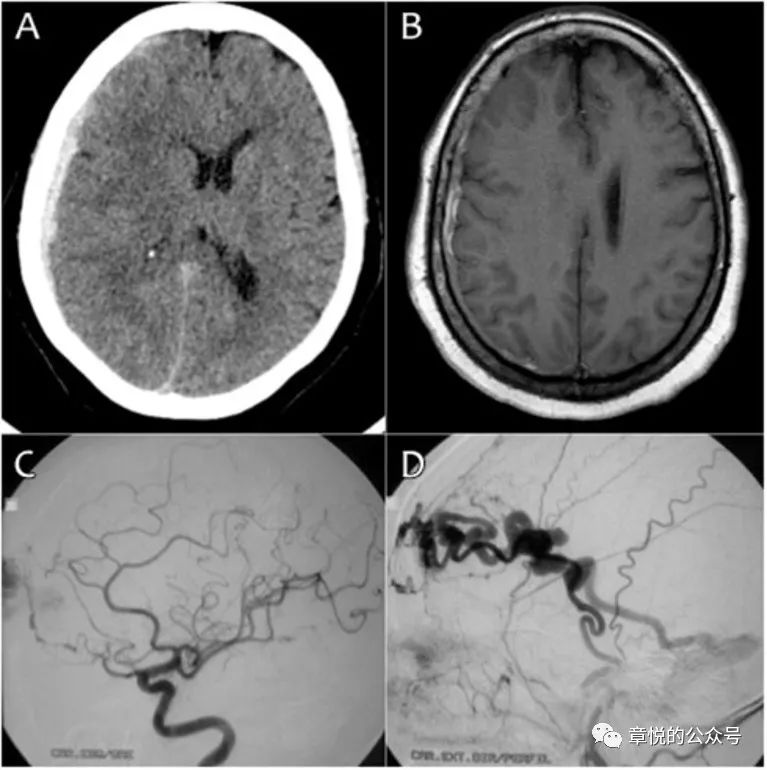
图7 60岁女性,因昏迷送院,当她醒后表现为意识混乱和头痛。CT和磁共振见硬膜下血肿,脑叶肿胀明显。DSA可见硬脑膜动静脉瘘。de Aguiar GB,et al. Spontaneous acute subdural hematoma: A rare presentation of adural intracranial fistula. J Clin Neurosci. 2016,25:159-160
5. 癫痫后的脑功能损害
病人入院后癫痫频发,那会不会是癫痫后的表现呢?癫痫持续状态后出现磁共振异常表现的概率为11.6%,主要的改变有海马受累,胼胝体压部受累,皮层加丘脑受累,皮层受累和小脑交叉性失联络等(图8),影像改变能持续多长时间没有大宗报道,从小样本的研究看,部分病例在发病2周时仍旧有信号改变,这一点我们的案例倒是符合的。
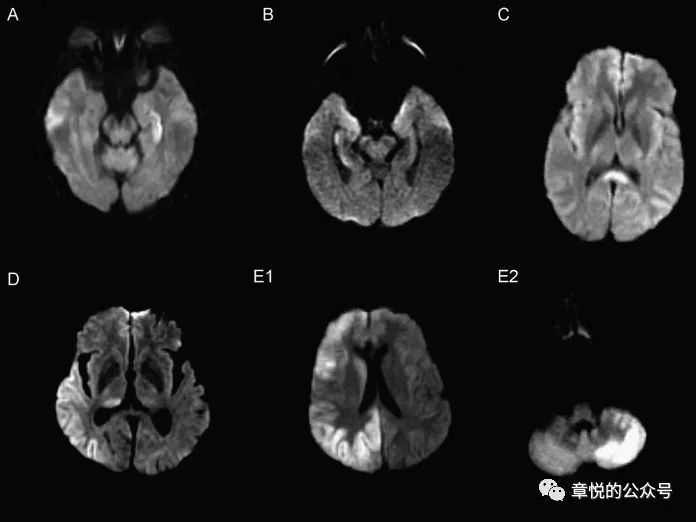
图8 癫痫后脑磁共振异常的形态,海马受累,胼胝体压部受累,皮层加丘脑受累,皮层受累和小脑交叉性失联络等。(Milligan TA. et alFrequency and patterns of MRI abnormalities due to status epilepticus. Seizure- European Journal of Epilepsy , Volume 18 , Issue 2 , 104 – 108)
患者入院后,我们发现他的血糖十分高,空腹血糖11 mmol/L,餐后高达18 mmol/L,糖化血红蛋白超过11%,起初家属对我们提出的胰岛素治疗有点感冒,但连续3天患者情况不好于是就听从我们的意见,晚上一针下去,第二天早上血糖降到7 mmol/L,患者意识障碍明显好转,并且能够连词成句了,家属对此十万分的满意,毕竟是华山医院,一针见效!此后的几天,病人空腹血糖基本就控制6-7 mmol/L,餐后血糖8-9 mmol/L,病人情况一天好过一天,到第5天,家属感觉病人情况已经好了8-9成,查体患者对答切题,言语流利,计算力正常,虽然有时候找词有点困难,但已经不妨碍他正常表达了,接着DSA检查排除了血管畸形,复查头颅磁共振发现脑叶肿胀和异常信号消失。当出院时询问患者入院时的情况,他丝毫没有印象(图9)
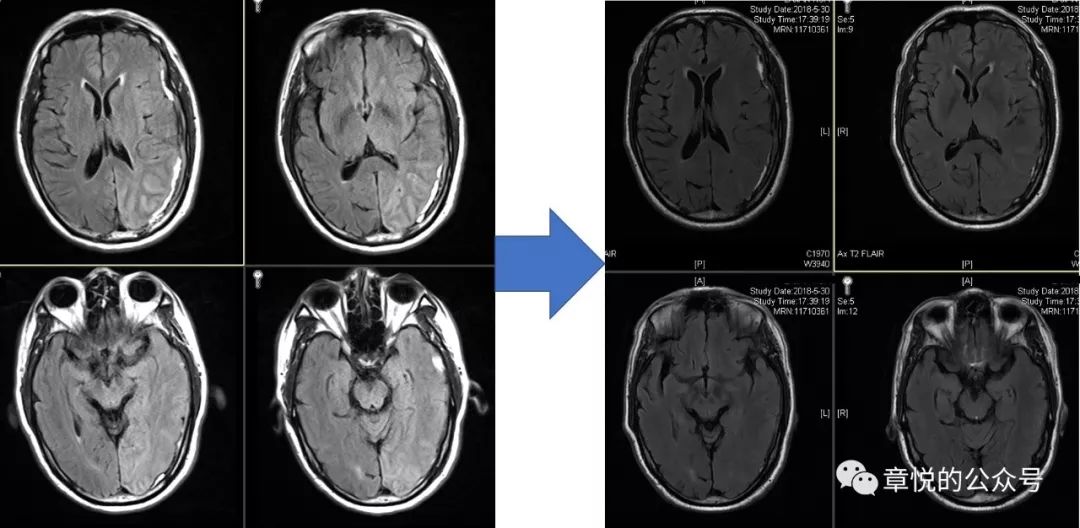
图9 经过降糖治疗,脑叶肿胀和异常信号消失
难不成罪魁祸首是血糖?
血糖和硬膜下血肿的关系
Schmidt L等回顾研究1555例复发的硬膜下血肿案例,观察到糖尿病是导致复发的危险因素之一(RR 1.40, 95% CI:1.11–1.74),Wang IK等的研究发现糖尿病病人更容易出现硬膜下血肿(糖尿病病人2.4% vs. 正常人1.4%),Han SB等回顾分析了277例受过轻微头部外伤的患者,20例后来出现慢性硬膜下血肿,257例始终正常,出现慢性硬膜下血肿的病人中,35%的病人有糖尿病,而正常患者只有13.6%的病人有糖尿病。有作者认为糖尿病小血管病会影响硬膜下血肿外膜的不成熟毛细血管,血液更容易渗出,因此会导致慢性硬膜下血肿发生。
(Han SB, et al. Prediction of Chronic Subdural Hematoma in MinorHead Trauma Patients. Korean JNeurotrauma 2014;10(2):106-111;Schmidt L, et al.Recurrence of Subdural Haematoma in a Population-Based Cohort – Risks andPredictive Factors. PLoS ONE 2015,10(10): e0140450.doi:10.1371/journal.pone.0140450;Wang IK, et al. Subduralhematoma in diabetic patients. European Journal of Neurology 2015, 22: 99–105)
血糖与癫痫的关系
既往文献报道糖尿病和癫痫关系密切,甚至有一种癫痫叫高血糖诱发癫痫发作(Hyperglycemia-induced seizures),最早报道于1965年,抗癫痫药物对这种类型的癫痫治疗效果不佳,而胰岛素却十分有效,当血糖控制时癫痫发作就会中止。有学者认为这些病人身上总有一些诱因,如皮质发育不良,皮质异位、无症状性卒中和急慢性脑外伤等。AfshariFM报道一例83岁男性,表现为2天的发作性左侧肢体肌跳和阵挛,每次1分钟,同时伴有发作性左侧视野内闪光感、定向力障碍和短期记忆障碍,查体发现患者定向力障碍,有视野缺损,这和我们的患者入院状况颇为相似,血糖为639 mg/dl(35.5 mmol/L),经胰岛素治疗后,所有的神经系统症状,包括癫痫全部消失。Wang XJ等报道一例49岁脑外伤后男性患者,当他血糖升高到18.32 mmol/L时出现癫痫部分性发作,各种抗癫痫药无效,当用胰岛素将血糖控制到8.3 mmol/L时癫痫自然而然中止。
(AfshariFM, et al. Occipital seizures induced by hyperglycemia: A case report andreview of literature. Seizure 18 (2009) 382–385;Wang XJ, et al. Nonketotic hyperglycemia-related epileptic seizures.Epilepsy & Behavior Case Reports. 2013,1:77-78)
梳理一下,这个故事是这么讲的:外伤导致急性硬膜下血肿,长时间高血糖妨碍血肿吸收,因此迁延成慢性硬膜下血肿,大脑皮层在血肿压迫和高血糖双重打击之下出现兴奋,导致癫痫发作,磁共振上出现皮层异常信号,经过华山“一针灵”治疗,血糖降低,癫痫停止发作,皮层异常信号消失。
后记
当我和家属讨论怎么控制血糖时,我没有意识到血糖会对神经系统影响有这么大。当这一针打下去,乾坤大逆转,这是我始料未及的。患者家属为华山“一针灵”折服,但我要声明华山“一针灵”是戏谑的*法讲**,这个病例很复杂,他出现急性意识障碍因素很多:硬膜下血肿、癫痫后状态、血糖高对病情都有影响;他的好转也不单单因为血糖,丙戊酸钠、左乙拉西坦和托吡酯到这个时候是差不多该起效了,血糖下降只是搬走骆驼身上那根稻草而已。
