病理生理
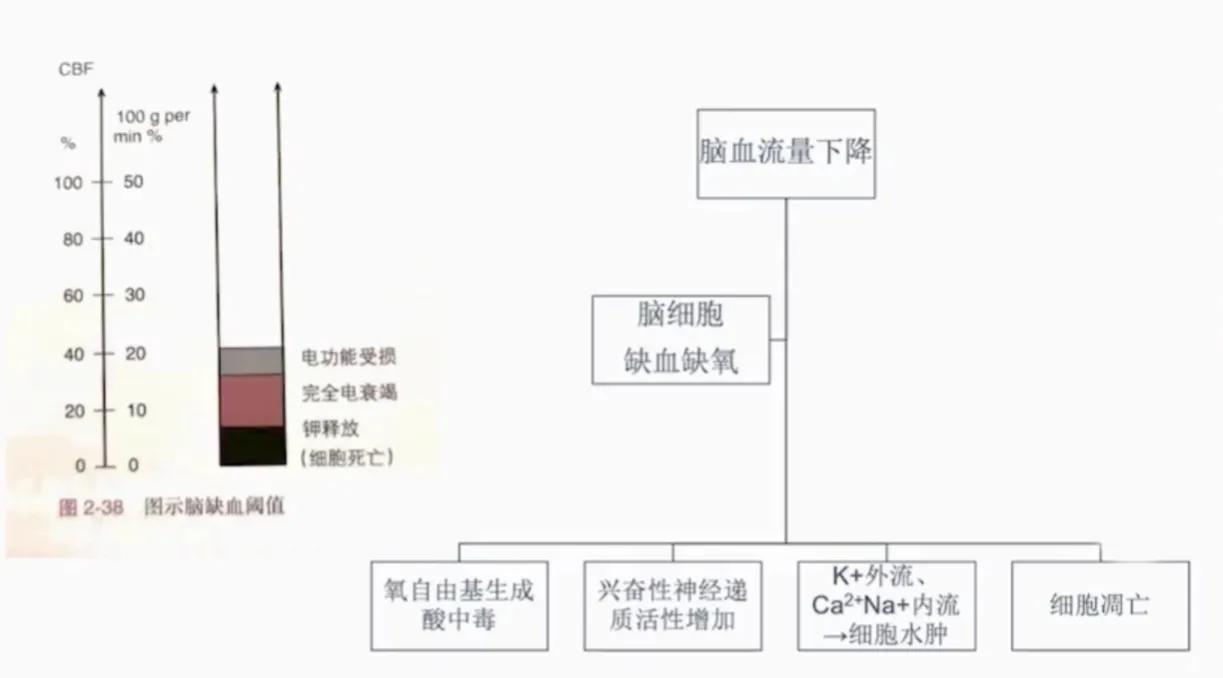
- 正常脑组织脑血流量大约为: 50ml/100g脑组织/分钟 。
- 缺血中心区 VS 周围缺血半暗带
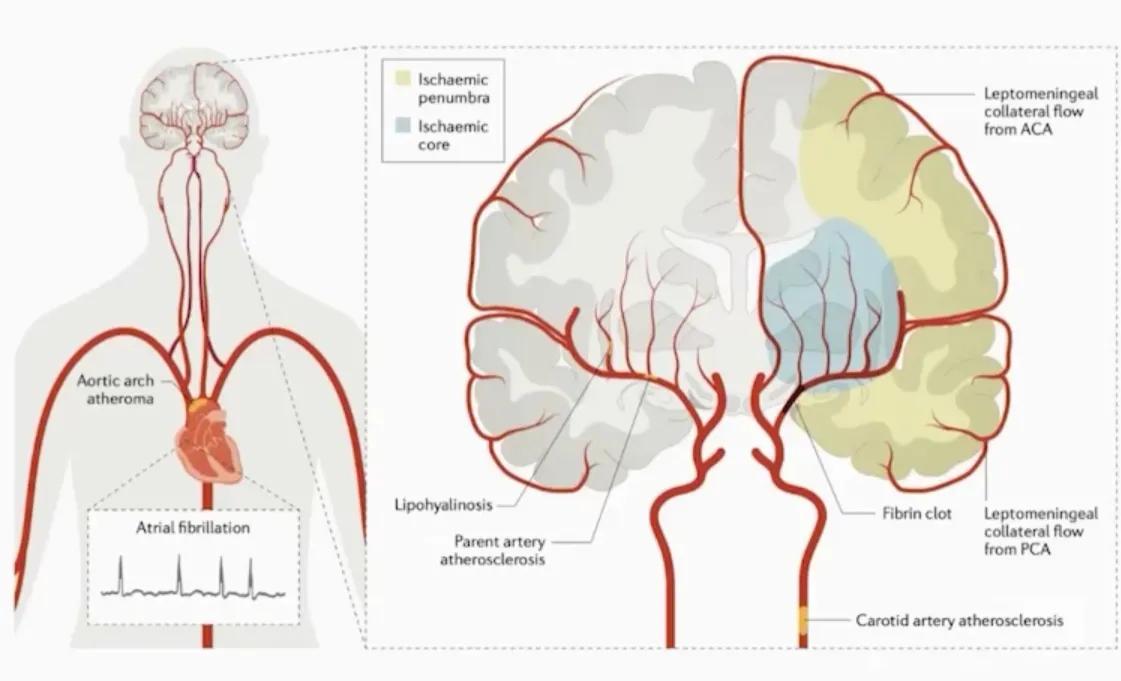
★ 缺血中心区 →侧支循环较差→脑组织、细胞缺氧→脑梗死
★ 周围缺血半暗带 →侧支循环相对较好→脑组织、细胞缺氧相对缓慢→脑梗死可“挽救”( 缺血时间窗,挽救半暗带 )
机制
★ 脑缺血的三种经典机制
- 血栓形成 多为原位血栓形成
- 栓塞 心源性多见
- 系统性低灌注
三者贯穿于各种病因缺血性卒中,以上原因导致的脑血流下降+侧枝循环不足最终导致脑缺血的发生。
◆ 原位血栓形成( In situ thrombotic occlusion )
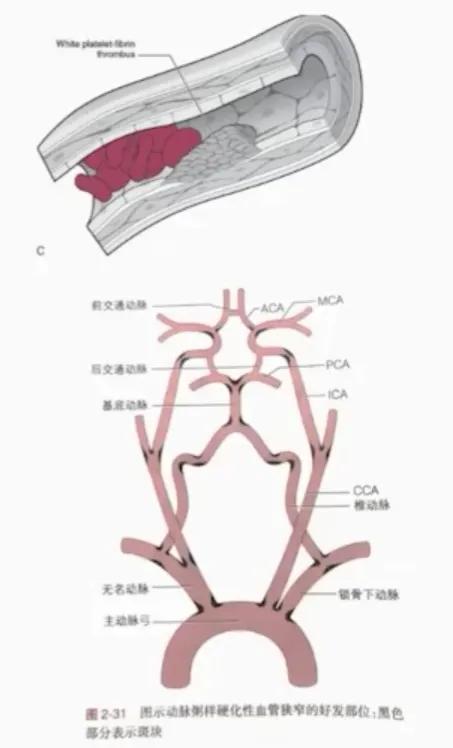
1.动脉粥样硬化最常见
- 易损斑块纤维帽破裂、内皮结构损害→ PLT + Fbg (白色血栓) → RBC (红色血栓)
- 累及颅内外大动脉,也可以堵塞穿支动脉开口
2.其次血液系统异常
- 红细胞增多、 PLT 增多、全身高凝状态
3.局部血流动力学改变
- 流速增快、减慢或涡流
- 血管过度收缩或扩张继发血栓形成
4.其他引起管腔闭塞的原因
- 纤维肌发育不良、血管炎、夹层、斑块内出血、 RCVs 等
多安静状态起病,相对慢
◆ 栓塞( Embolism )
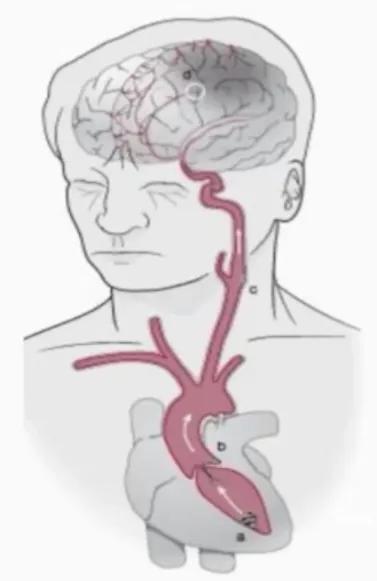
★ 栓子来源
1.心脏最常见
- 心脏瓣膜、心房或心室内血凝块、肿瘤
2.其次是颅内外大动脉
- 动脉粥样硬化斑块溃疡、血栓
- 符合血管分布
3.全身静脉(反常栓塞)
4.罕见情况:空气、脂肪、细菌、肿瘤细胞等
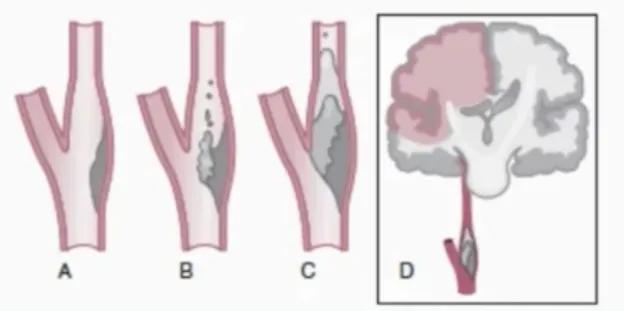
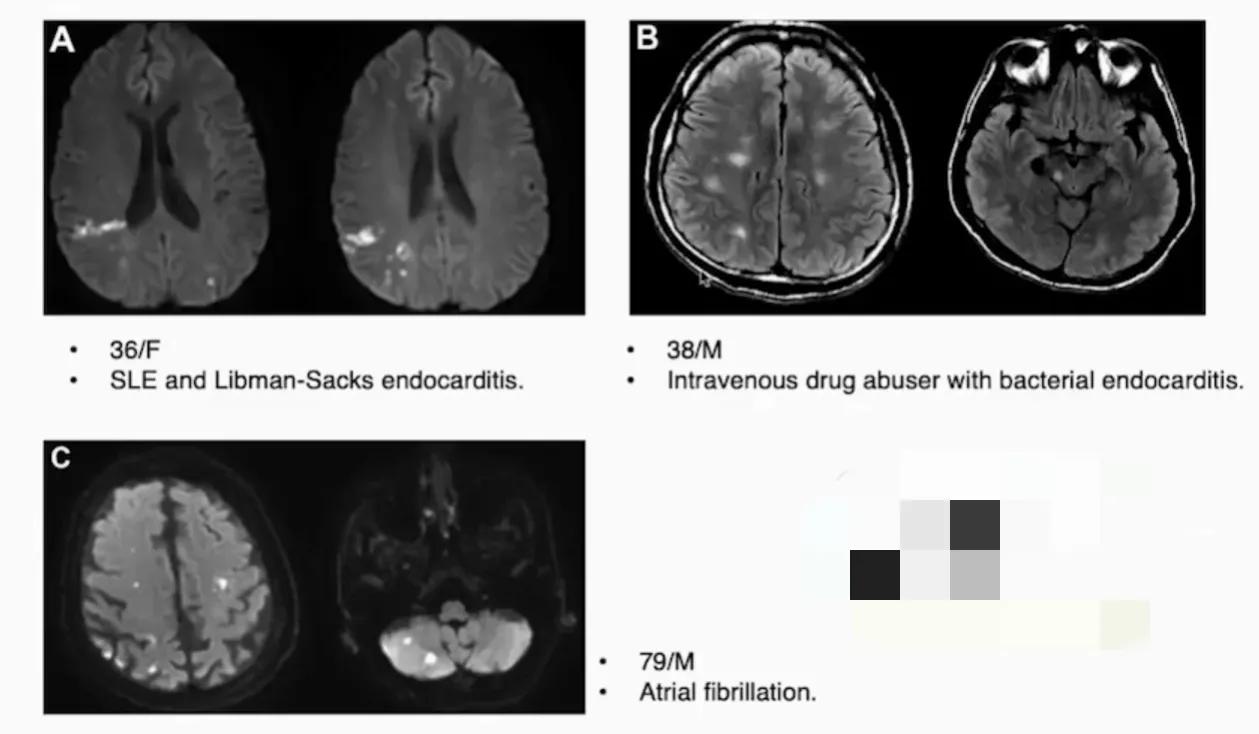
★ 常见栓塞性卒中类型
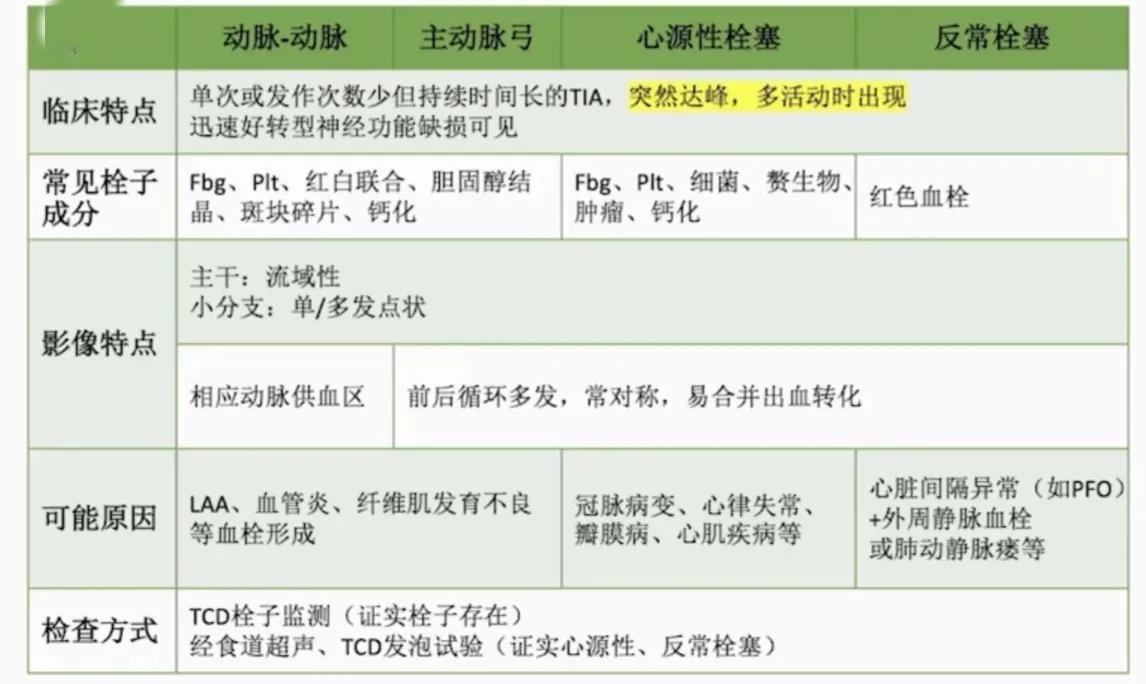

★ 左椎动脉、基底动脉狭窄
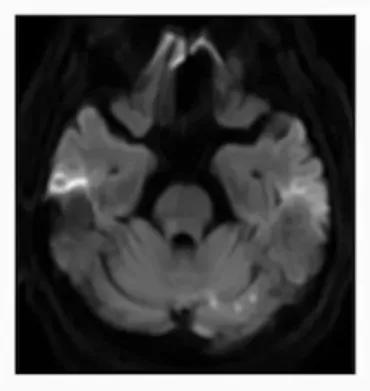
★ 左侧 ICA 狭窄
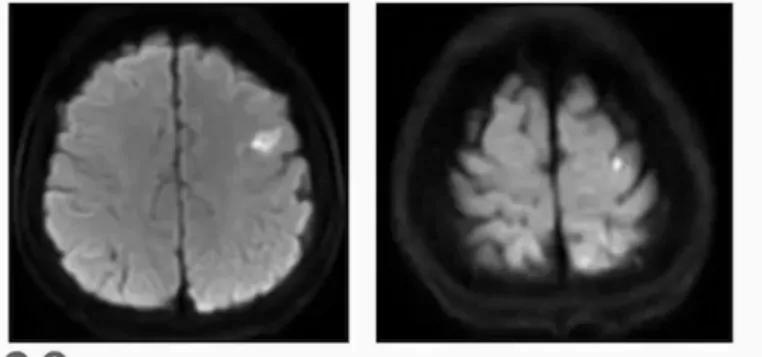
★ 双侧前后循环多发斑点状
◆ 低灌注/栓子清除下降
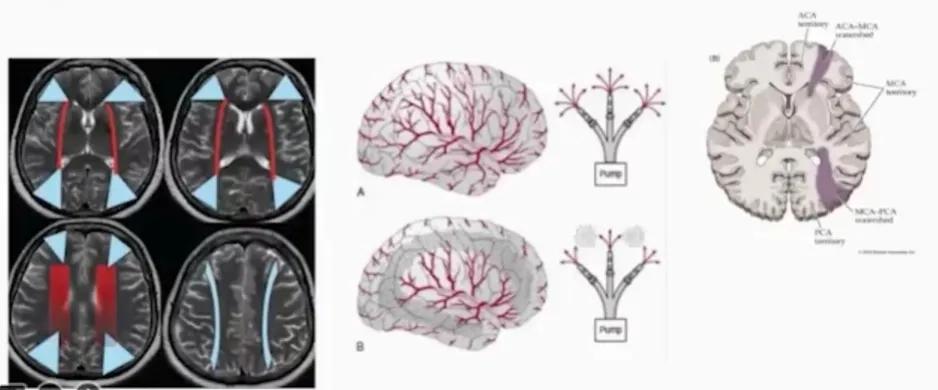
全身灌注减低
- 心力衰竭(心梗或严重心律失常)
- 低血压(血容量不足或医源性快速降压)
特征
- 范围相对更广
- 交界区分布:内交界区和皮层交界区
- 存在大血管病变时,缺血可呈不对称分布
- 脱水、活动等诱因,补充容量、支架治疗后好转
系统性灌注压→流域远端低灌注+栓子清除下降
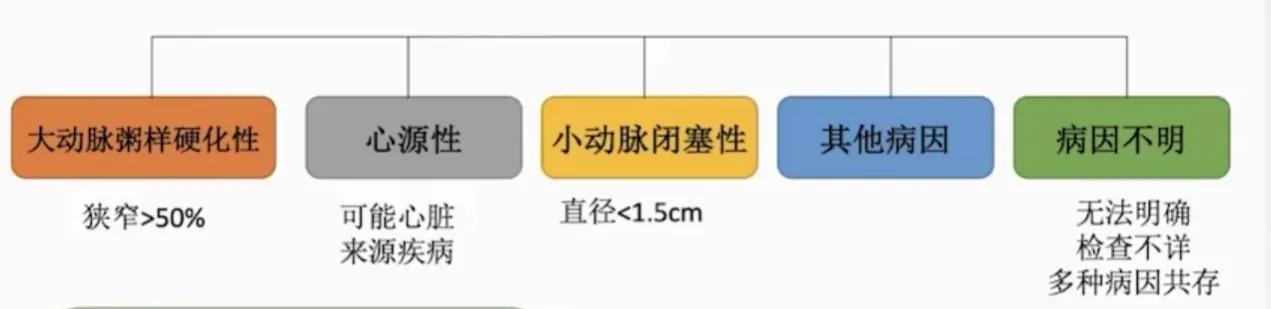
病因分型
◆ TOAST分型
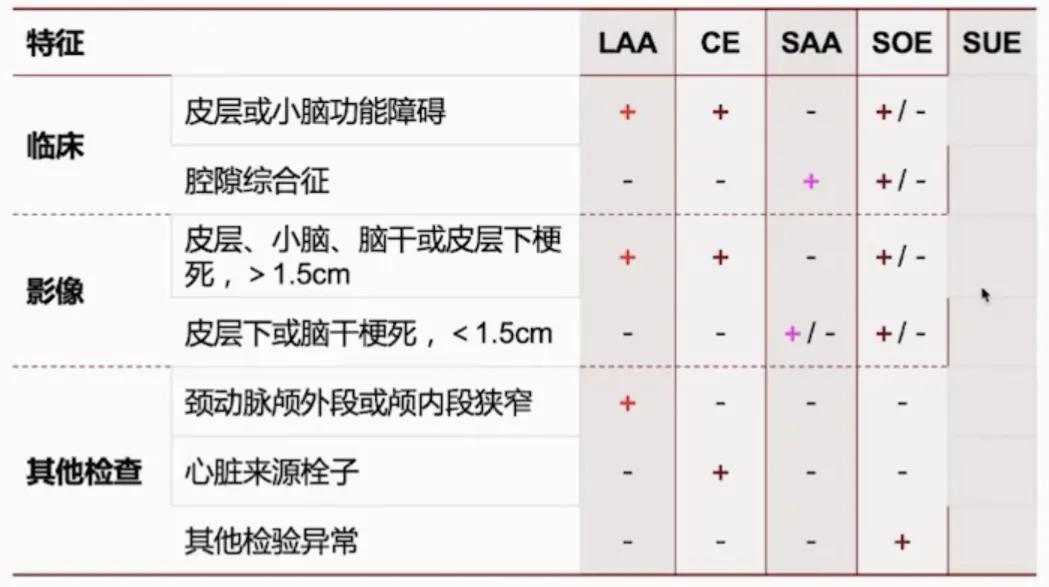
1、大动脉粥样硬化( LAA )
- 脑血管或皮层分支狭窄>50%,可能是粥样硬化所致;
- 相应血管支配区 TIA /缺血事件;
- CT / MRI 大脑皮层、脑干、皮层下直径>1.5cm病灶;
- 排除心源性原因;
- 如果超声或血管造影正常或轻度微血管硬化,则不可诊断。
有至少一个以上卒中危险因素或有至少1个以上系统性动脉粥样硬化证据。
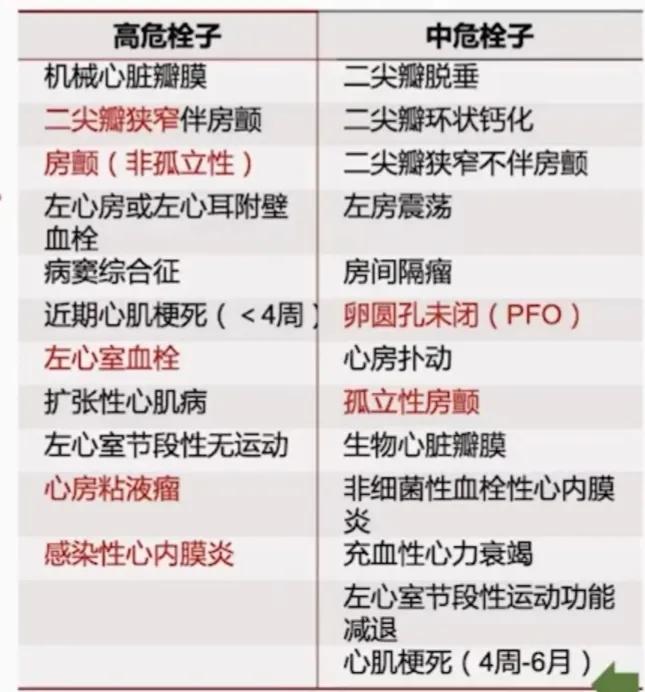
2、心源性栓塞( cardioembolism , CE )
- 至少一个心脏来源疾病;
- 排除 LAA 血栓或栓塞;
- 多血管流域或其他部位栓塞为支持点;
- 若为 CE “中危”栓子来源且排除其他病因,诊断为“可能的”心源性栓塞。
TOAST 分型心源性栓塞高危及中危栓子来源
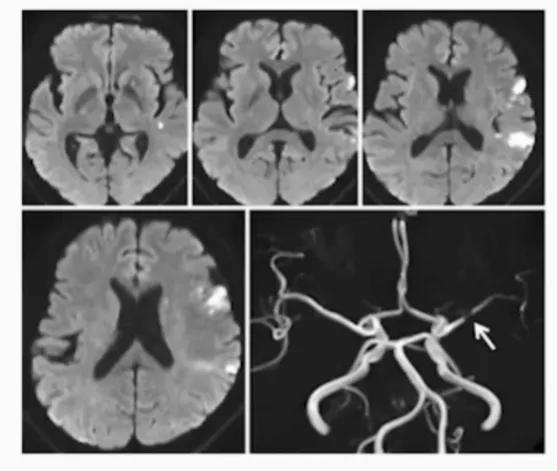
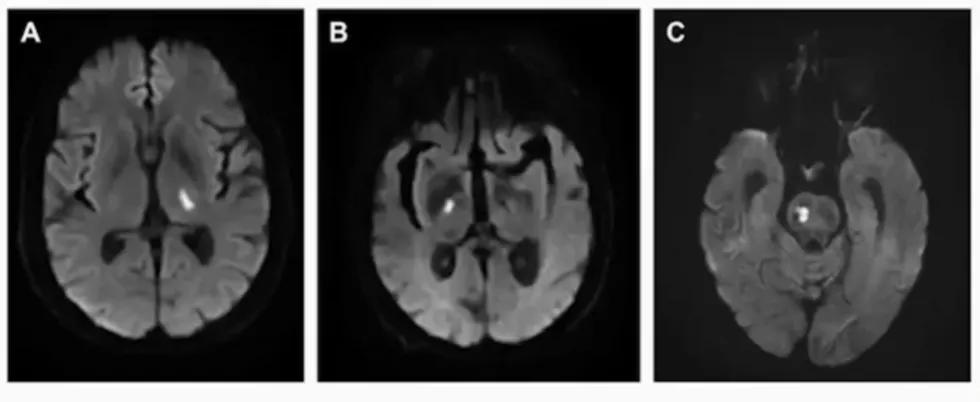
3、小动脉闭塞( SAA )
- 表现为经典的临床腔隙综合征,且没有皮质功能障碍的证据;
- CT / MRI 正常,或脑干/皮层下直径<1.5cm的症灶;
- 无同侧颅外大动脉>50%狭窄;排除潜在的心源性栓塞;
- 既往糖尿病、高血压等病史有助于诊断。
4、其他病因( SOE )
- 病灶大小和位置不限。
- 血液或血管影像学提示有一种少见病因,且能够排除 LAA 和 CE 。
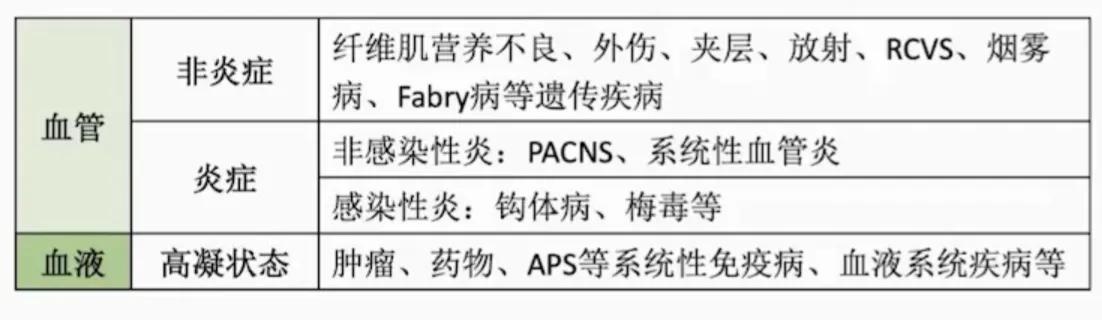
缺血性脑卒中 TOAST 分型各亚型特征
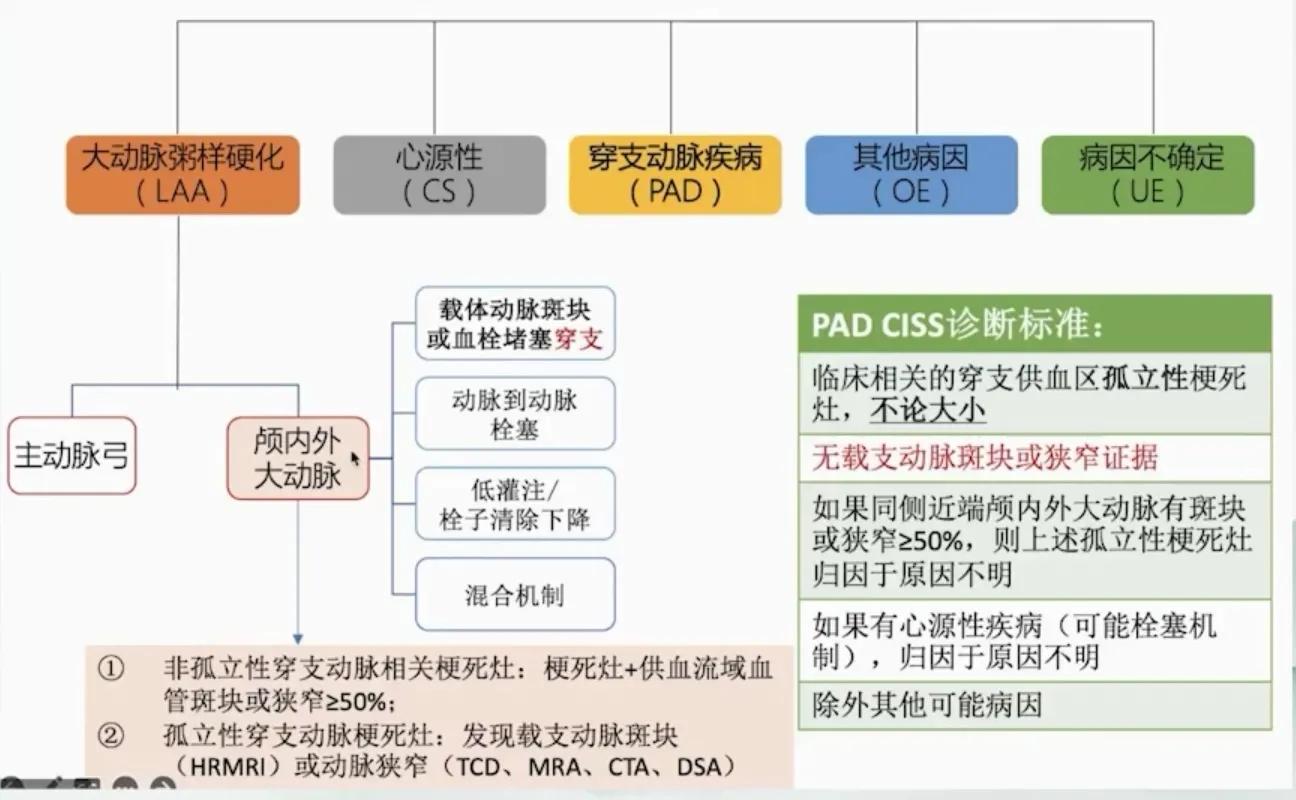
CISS分型(2010,中国)
穿支动脉闭塞的病理
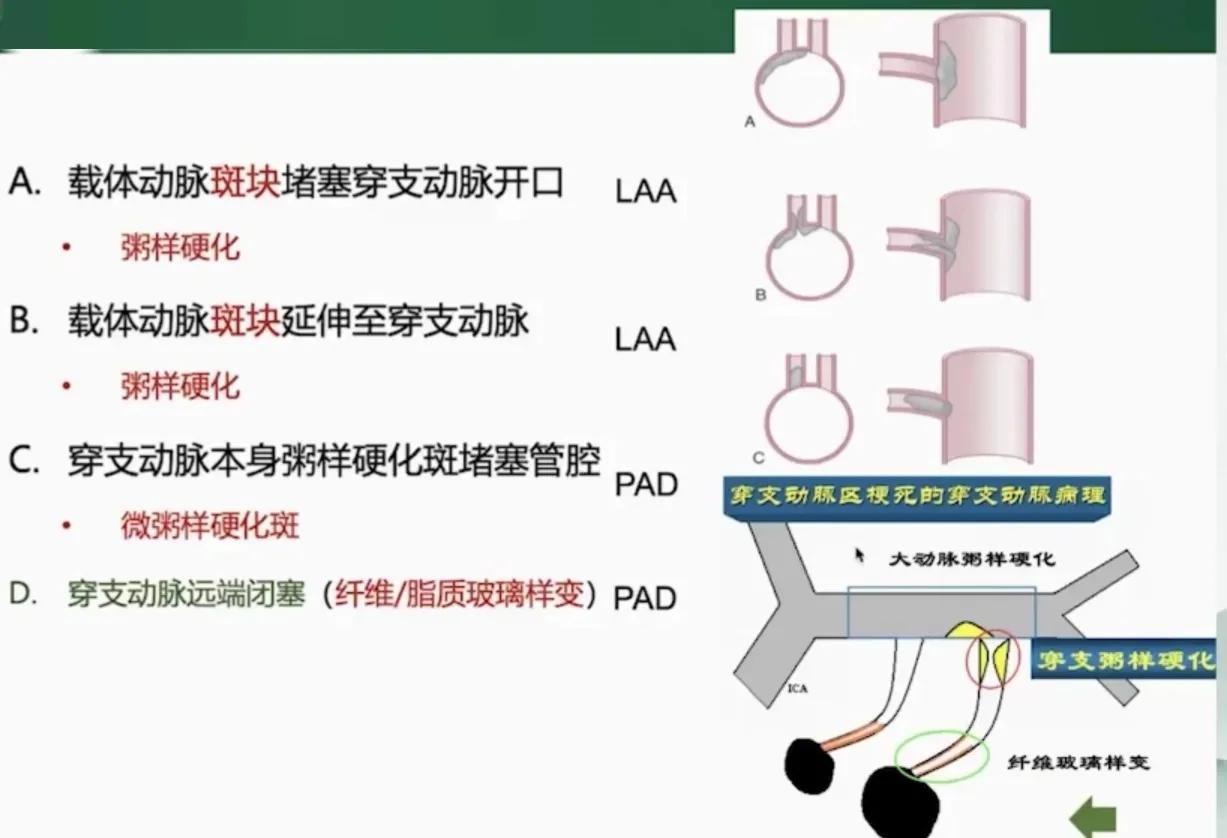
孤立的皮层下梗死的 CISS 病因分类
LAA :孤立性穿支动脉梗死灶:发现载体动脉斑块( HRMRI )或动脉狭窄( TCD 、 MRA 、 CTA 、 DSA )。
斑块、血管狭窄、流速增快→侧壁穿支开口压力减低。
以上内容仅供学习交流。