免疫检查点*制剂抑**(immune checkpoint inhibitor,ICI)通过激活人体对癌细胞的免疫反应,彻底改变了多种癌症的治疗策略,包括多种消化道肿瘤。然而,ICI导致的不良反应累及多器官和系统,威胁抗肿瘤疗效带来的生存获益。《中国消化道肿瘤免疫治疗不良反应专家共识(2023年版)》聚焦于消化道肿瘤,针对消化道肿瘤不同免疫联合治疗模式相关不良反应以及消化道肿瘤常见免疫相关不良事件的临床诊疗提供管理建议。
消化道肿瘤不同联合治疗模式相关不良反应的管理
(1)疫治疗联合免疫治疗
推荐管理意见: 双免疫联合治疗相关不良反应的诊断和治疗与ICI单药治疗一致。然而有证据显示双免疫联合治疗的药物剂量或联合方式的调整可以预防irAEs的发生,降低重症irAEs的发生率。借鉴非小细胞肺癌CheckMate-227研究与恶性间皮瘤CheckMate-743研究数据显示,将伊匹木单抗剂量从每3周1-3mg/kg降至每6周1mg/kg,双免组所有治疗相关不良反应发生率较化疗组更低,而3-4级治疗相关性不良反应则与化疗组相当。因此,双免疫联合治疗相关不良反应的管理需在保证有效性的同时探索剂量调整或治疗周期的改变。
(2)免疫治疗联合化疗
推荐管理意见: 整体上,消化道肿瘤免疫治疗联合化疗不良反应的管理与单纯免疫治疗或其他瘤种irAEs相似,但因大部分消化道肿瘤患者一般状况稍差,对不良反应的应激性可能会更加复杂,康复时间更长。因此,早发现、早诊断和早治疗最为重要。因不良反应疾病谱范围大,建议有条件的医院成立多学科讨论组。
与单纯免疫治疗相比,免疫治疗联合化疗不良反应的难点在于鉴别诊断,需要主治医生具备扎实的临床功底和丰富的免疫治疗经验来判断该不良反应是免疫药物所致还是化疗药物所致,亦或是肿瘤进展等其他原因所致。一般来说,化疗药物所致的不良反应主要包括骨髓抑制、消化道症状等,常规对症处理可逐步恢复。一些特殊的不良反应如肾上腺垂体功能减退,可能更倾向于ICI所致。
在治疗上,一般建议停用临床考虑最相关药物,对症处理。如无明显好转,有条件者,建议尽量完善活检,根据病理结果判断是否与免疫治疗更相关,及时加用激素及其他免疫*制剂抑**等治疗。
(3)免疫治疗联合放疗/放化疗
推荐管理意见: 现有证据显示放疗与免疫治疗总体安全性可接受,但对于上消化道肿瘤的胸部照射需关注肺炎的发生,并注意区分放射性肺炎与免疫相关性肺炎,从而采取不同的措施,尤其是对于既往已发生irAEs的患者,有报道行胸部放疗时放射性肺炎的发生率明显升高,临床上需要重视。在食管癌中,放疗与免疫治疗联合使用时需特别关注食管炎和食管瘘,注意鉴别放射性食管炎、免疫性食管炎以及肿瘤自身快速退缩导致的食管瘘,尤其是当同步放化疗与免疫治疗同时使用时。
(4)免疫治疗联合抗血管生成治疗
推荐管理意见: 目前的大型临床研究证据显示免疫治疗联合抗血管生成治疗的总体安全性可接受,未提示新发的不良反应。但考虑到免疫治疗和抗血管生成治疗的药物之间存在相互作用和毒性叠加,联合应用可能会导致药物相关性不良反应发生率的增高和严重程度的增加。应当特别关注药物相关心血管毒性、肾毒性以及肝*毒脏**性。密切监测患者的相关实验室检查结果,尤其是对于既往经过多线治疗的患者,更容易发生药物相关性不良事件。同时,应注意鉴别肿瘤本身引起的脏器损伤和联合治疗引起的脏器毒性,并进行针对性治疗。
(5)免疫治疗联合抗HER-2治疗
推荐管理意见: 目前的临床研究证据显示免疫治疗联合抗HER-2治疗未提示新发的不良反应,总体安全性可控。但考虑到曲妥珠单抗可能引起心功能不全,需注意区分免疫相关心*毒脏**性或靶向药物相关心*毒脏**性,从而采取不同的治疗措施。现有的数据均来源于小样本的临床研究,仍需更多大型Ⅲ期研究结果以支持当下结论。对于既往已存在心功能不全或心律失常的患者,应密切评估其心功能,充分评估后考虑免疫治疗联合靶向药物的治疗用药。
消化道肿瘤常见免疫相关不良事件的管理
(1)消化系统毒性
肝*毒脏**性: 与腹泻/结肠炎相比,虽然免疫相关肝*毒脏**性发生率较低,但在极少数情况下可能是严重甚至是致命的irAEs。ICI相关肝*毒脏**性可发生于ICI首次使用后任意时间,中位发生时间通常为首次治疗开始后5-6周,但也可在数月后发生。由于不同研究报道的免疫相关肝炎出现时间不大相同,因此不可仅通过出现时间来鉴别是否为免疫相关肝炎。
处理: 在多数ICI引发的肝*毒脏**性研究中,糖皮质激素是最常见的治疗方法。肝炎通常在适当的治疗后4-6周内即可消退,但若仍未消退,则应重新考虑其他原因,并在必要时再次行诊断和鉴别诊断的相关检查。
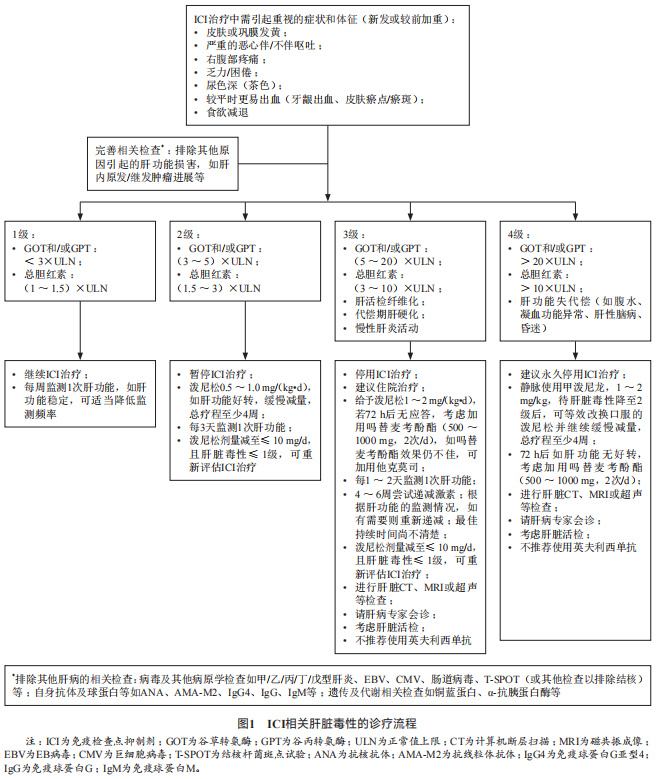
胃肠毒性: 免疫相关性胃肠毒性是ICI治疗的第二常见不良反应,通常表现为腹泻或结肠炎,其中腹泻发生率高于结肠炎,症状通常在开始治疗后6-8周内出现。免疫相关性胃肠毒性是CTLA-4*制剂抑**治疗中最常报道且最严重的irAEs之一,是导致CTLA-4*制剂抑**停药最常见的原因,在CTLA-4*制剂抑**输注的任意时间内均可发生。免疫相关性胃肠毒性在PD-1*制剂抑**中较少发生。非甾体抗炎药的使用会增加CTLA-4*制剂抑**导致的小肠结肠炎发生风险。
处理:
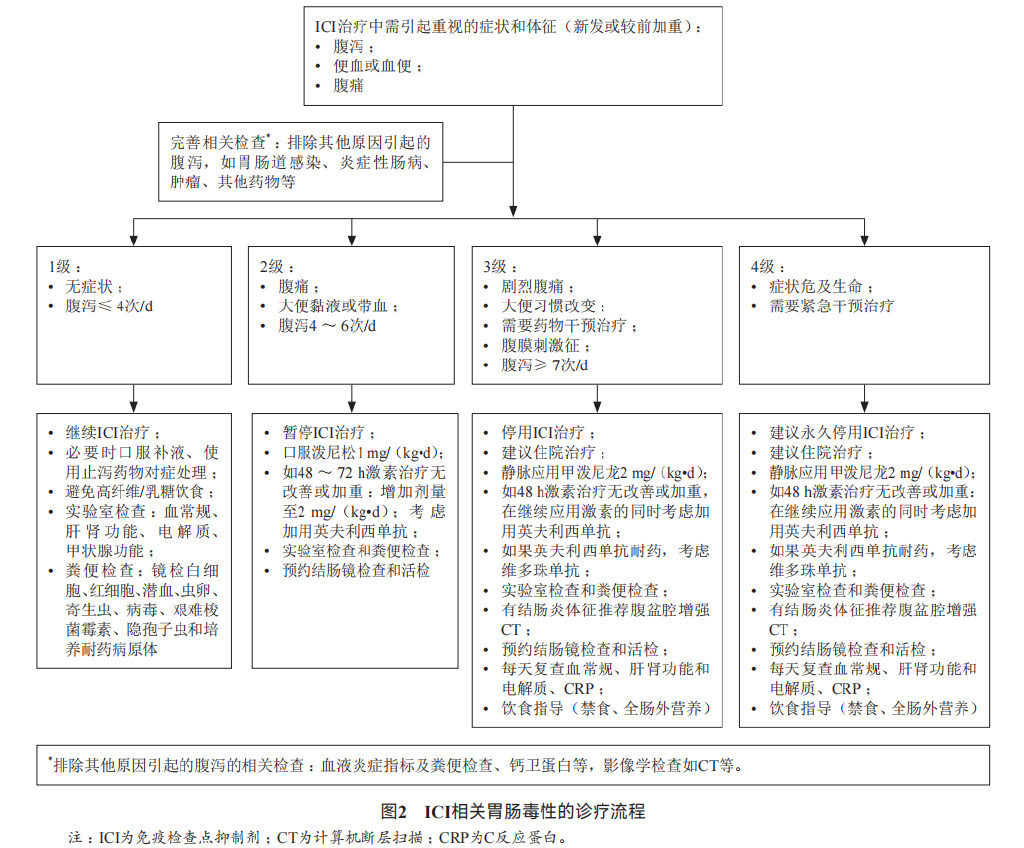
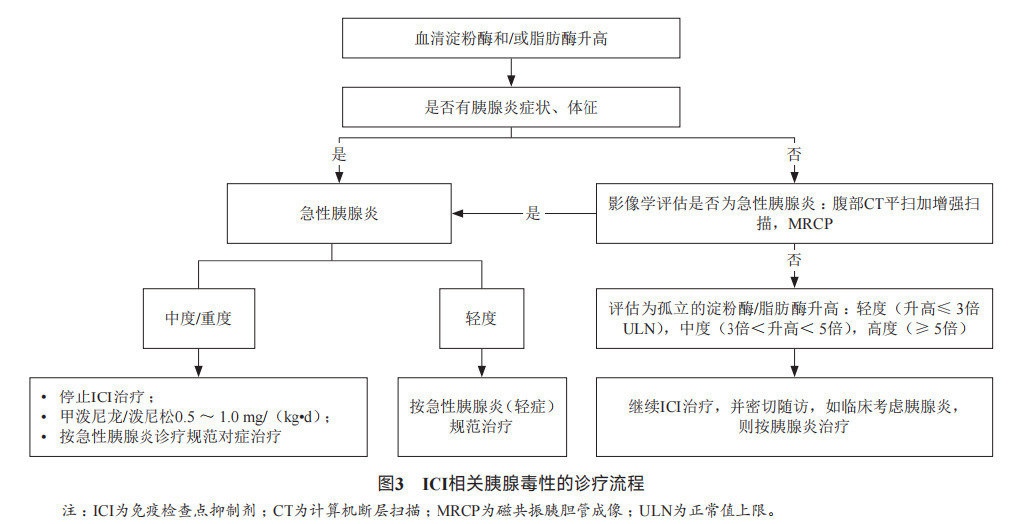
胰腺毒性: 胰腺毒性包括无症状性血淀粉酶、脂肪酶升高和急性胰腺炎。荟萃分析结果显示ICI导致的胰腺损伤比较少见,发生率为2%-3%,多数表现为无症状的脂肪酶升高,通常与其他irAEs相关,尤其是小肠结肠炎(33%)和肝炎(21%)。ICI联合治疗或CTLA-4*制剂抑**治疗的免疫相关胰腺损伤发生率高于其他单药ICI治疗。少数患者可能会出现长期的损伤,包括慢性胰腺炎、1型糖尿病、胰腺外分泌功能不全等。无症状性血淀粉酶、脂肪酶升高无需特殊处理,亦无需在ICI首次用药前进行基线检查;如存在影像学[CT或磁共振胰胆管成像(magnetic resonance cholangiopancreatography,MRCP)]胰腺炎的表现,即按急性胰腺炎进行处理。总体而言,1级急性胰腺炎无需特殊处理,2级及以上胰腺毒性给予甲泼尼龙或泼尼松治疗,2级胰腺毒性可在毒性恢复后重启ICI治疗,3级及以上胰腺炎则建议永久停用ICI。
处理: ICI相关胰腺炎的治疗,特别是伴有多种并发症的胰腺炎的治疗是涉及外科、消化内科、急诊科、重症医学科、感染科、介入科、营养科、康复科等多个学科的复杂问题,应采用多学科协作诊治的模式。
(2)内分泌毒性
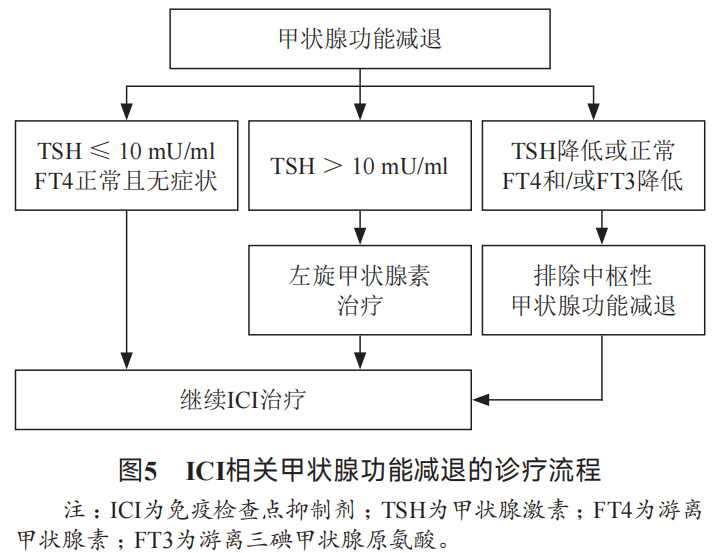
甲状腺功能异常: 甲状腺功能异常是ICI治疗的常见内分泌不良反应之一。由于ICI用药前会常规监测甲状腺功能,一般可在无任何症状的情况下发现各种甲状腺功能异常,主要包括甲状腺毒症、甲状腺功能减退。KEYNOTE-164、KEYNOTE-177和KEYNOTE-158研究显示,任意级别甲状腺功能减退的发生率分别为11.4%、21.0%(≥1次既往治疗)和12.0%,均位居内分泌不良反应第一。
甲状腺毒症 处理:
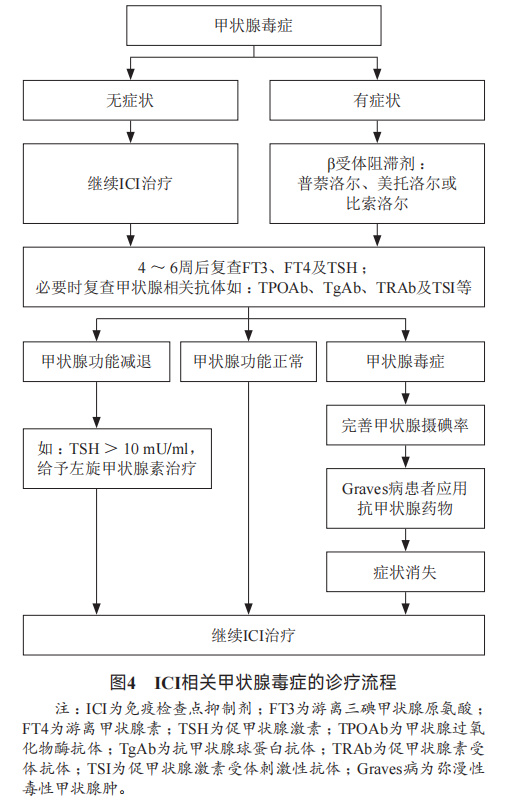
甲状腺功能减退处理:
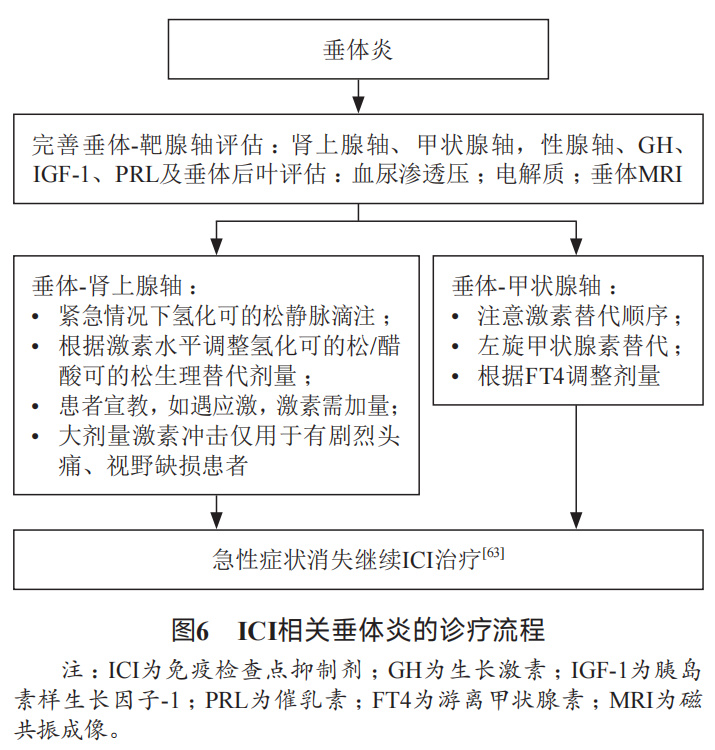
垂体炎 :多见于伊匹木单抗,从开始使用伊匹木单抗到确诊垂体炎的中位时间为8-9周,或在使用第三剂伊匹木单抗后。
处理:
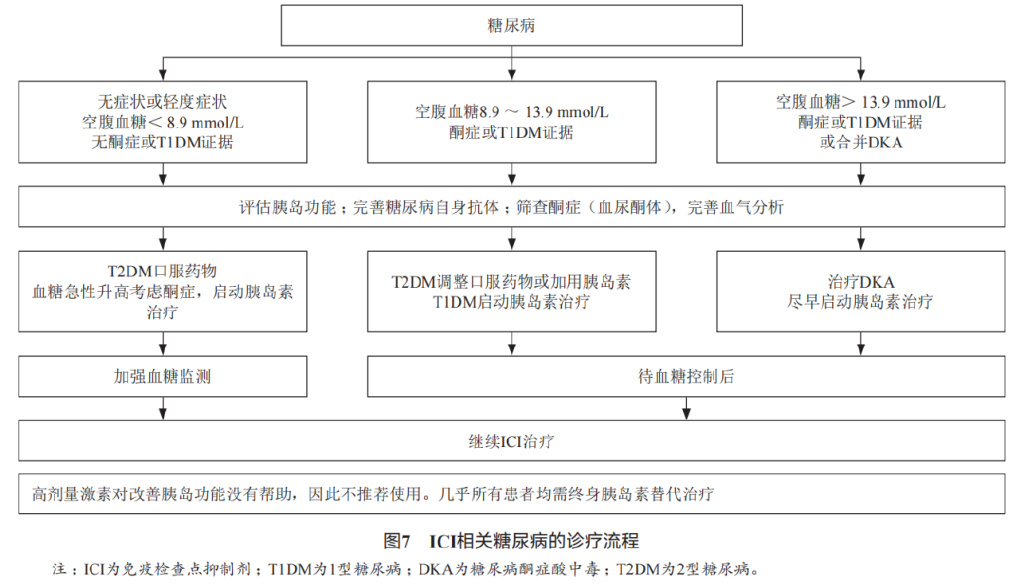
血糖异常-糖尿病 :临床上,ICI相关糖尿病可能影响既往有或无糖尿病的患者。ICI相关糖尿病与免疫介导的胰腺β细胞破坏有关。患者可能出现急性和新发糖尿病酮症酸中毒(diabetic ketoaci dosis,DKA)、新发高血糖或已有糖尿病基础上的血糖控制恶化。ICI相关糖尿病发生于药物使用后1周到5个月不等,甚至更长时间,表现为1型糖尿病或2型糖尿病均有可能。
处理:
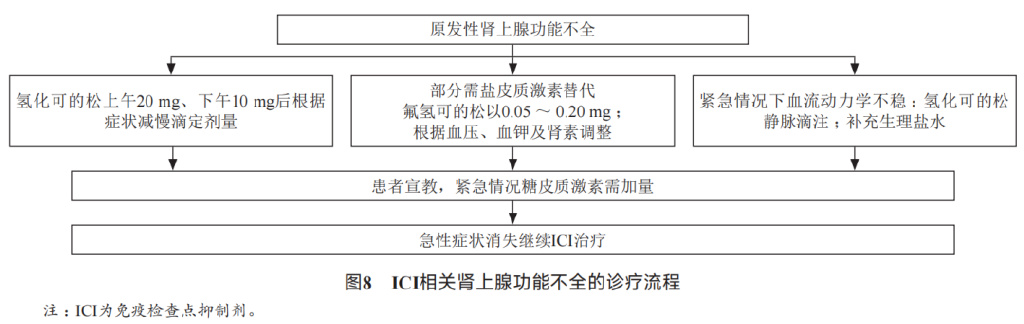
原发性肾上腺功能不全 :较为罕见,是药物诱发自身免疫性肾上腺炎所致,常在用药后数月出现,临床表现与垂体炎类似。
处理:
(3)皮肤毒性
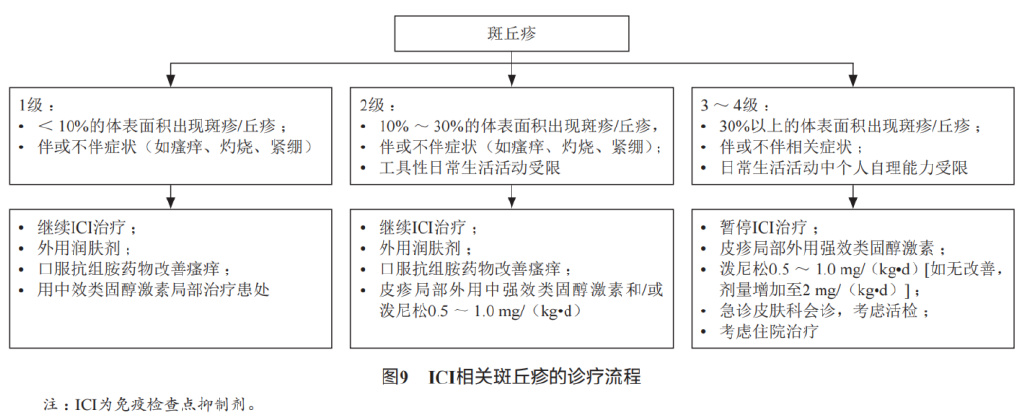
斑丘疹: 斑丘疹是ICI所致皮疹的主要类型。接受CTLA-4*制剂抑**治疗的患者中有14%-26%的患者发生斑丘疹;接受PD-1/PD-L1*制剂抑**治疗的患者中有10.0%-21.5%的患者发生斑丘疹;双免疫联合治疗的患者斑丘疹发生率达28%-55%。
处理:
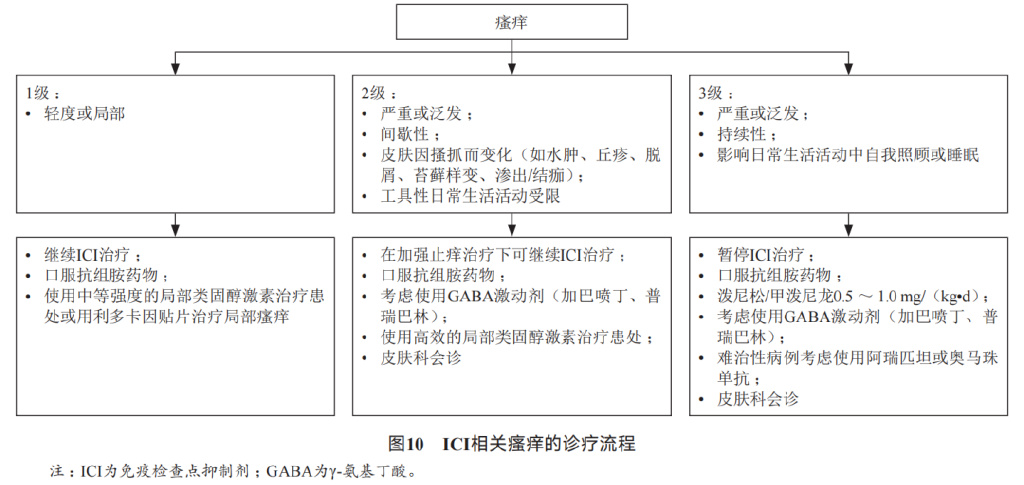
瘙痒: CTLA-4*制剂抑**和PD-1*制剂抑**常引起瘙痒症状。其中接受伊匹木单抗治疗的患者瘙痒发生率为24%-36%,接受PD-1*制剂抑**治疗的患者瘙痒发生率为14%-21%,联合治疗的患者瘙痒发生率为33%-47%。严重瘙痒(严重度分级≥3级)的发生率通常<3%。瘙痒可单独发生,也可伴皮疹发生,可在开始免疫治疗后数周内或数月或数年后发生。
处理:
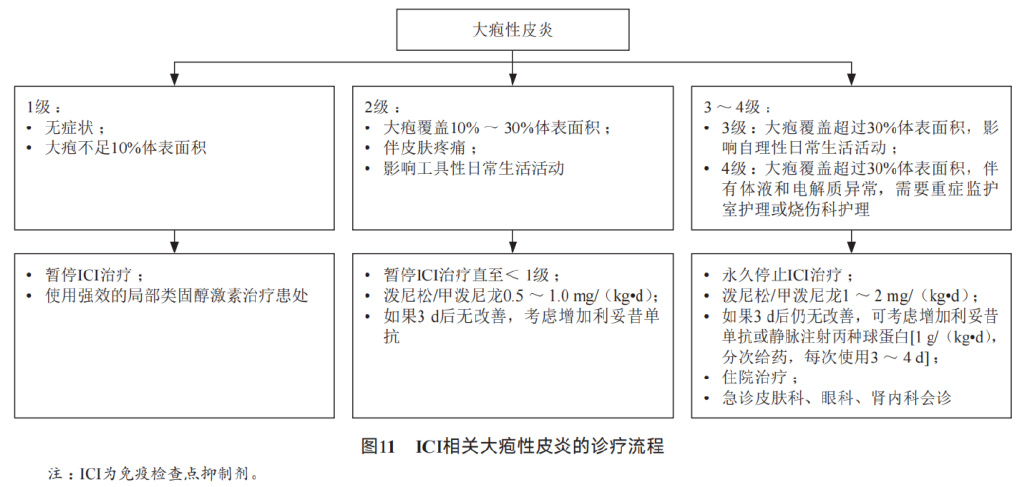
大疱性皮炎处理:
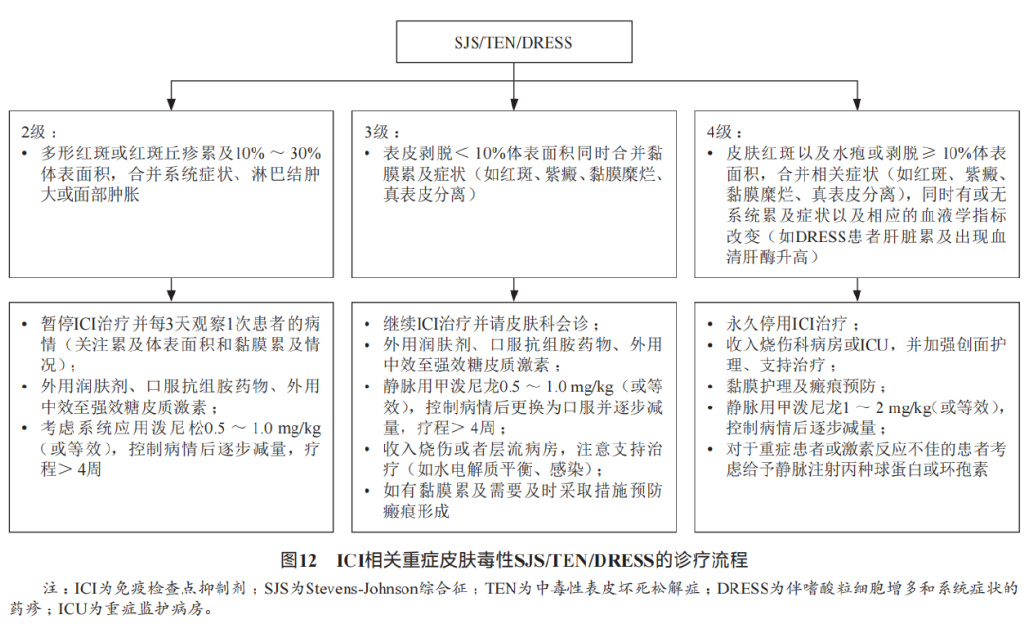
重症皮肤毒性Stevens-Johnson综合征/中毒 :性表皮坏死松解症/伴嗜酸粒细胞增多和系统症状的药疹大多数皮肤irAEs为低级别且易于治疗,但使用ICI治疗的患者也可能出现危及生命的重症药疹,包括剥脱性皮炎、Stevens-Johnson综合征(Stevens-Johnson syndrome,SJS)、中毒性表皮坏死松解症(toxic epidermal necrolysis,TEN)和伴嗜酸粒细胞增多和系统症状的药疹(drug rash with eosinophilia and systemic symptom,DRESS)。
处理:
(4)呼吸系统毒性
CIP :CIP是由ICI引起的临床、影像和病理表现多样的肺损伤,是免疫治疗相关死亡的独立危险因素,少数患者短期内可出现疾病迅速恶化甚至危及生命,也是消化道肿瘤较为常见的irAEs,需引起临床医生的关注与重视。
KEYNOTE-164和KEYNOTE-177研究显示,任意级别肺炎发生率分别为5.0%和4.0%,发生率均为位居第3的irAEs;ESCORT研究显示,最常见的irAEs中,肺炎发生率为7.0%。而在食管癌同步放化疗联合免疫治疗的小样本PALACE-01研究中,围手术期肺炎发生率高达20%。
多篇文献报道CIP的中位发病时间为用药后2-3个月,发病时间从第1次使用ICI后数小时至24个月不等,也可发生于停止ICI治疗后。老年患者可能会延后2-3个月,而且恢复期也延长。有研究显示严重CIP一般发生于免疫治疗开始后的100-200d内,临床医生应在使用ICI治疗前6个月内提高警惕。但鉴于irAEs可发生于治疗过程的任何时间,因此全程做好严密的随访和监测至关重要。有胸部放疗史、吸烟、肺间质病变者更易发生CIP。
处理 :建议CIP患者暂缓ICI治疗。即使为无症状1级CIP患者也需在数周内密切随访症状、体征和胸部CT影像学表现,明确无进展时才考虑暂时继续免疫治疗,治疗过程中仍需密切监测。
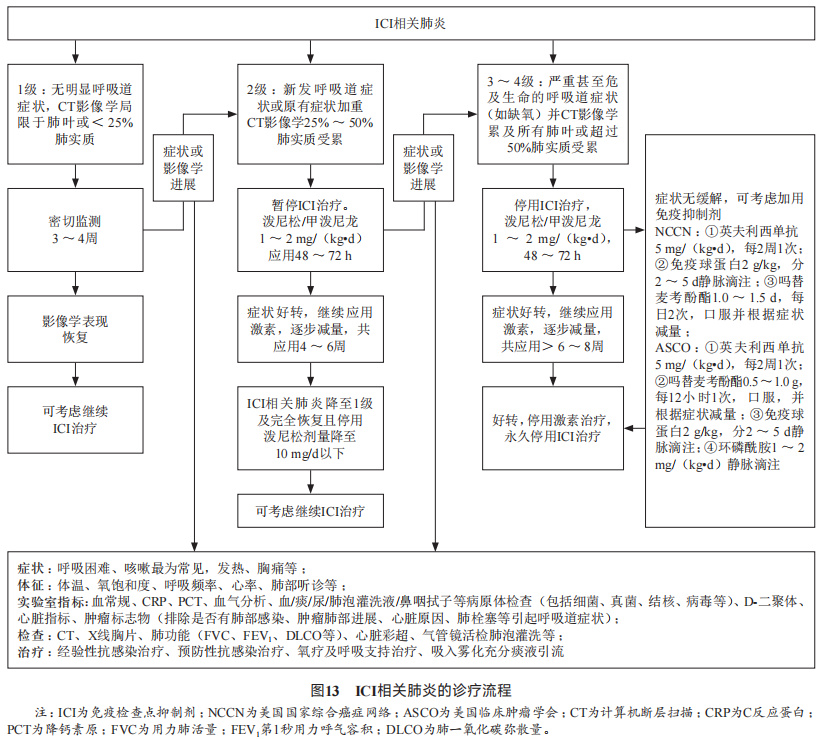
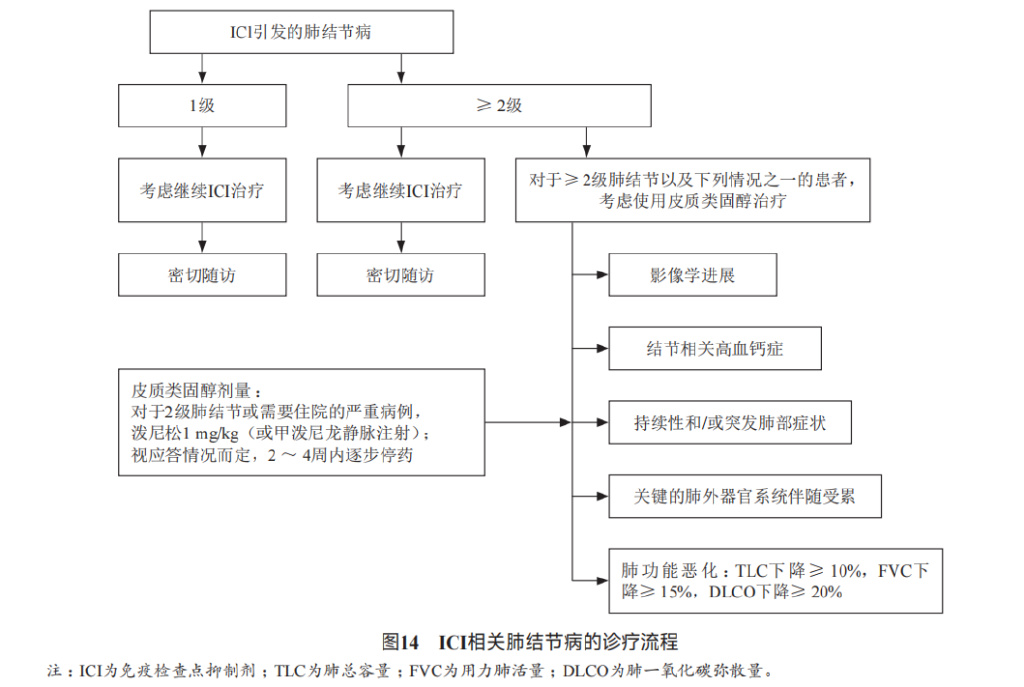
肺结节病: 免疫相关性肺结节病,即肉芽肿反应,常见肺内小结节、多发淋巴结肿大。
处理: 截至目前,未有关于ICI引发的肺结节病管理的研究。目前的建议仅基于临床经验和病例报道。
消化道肿瘤其他免疫相关不良事件的管理
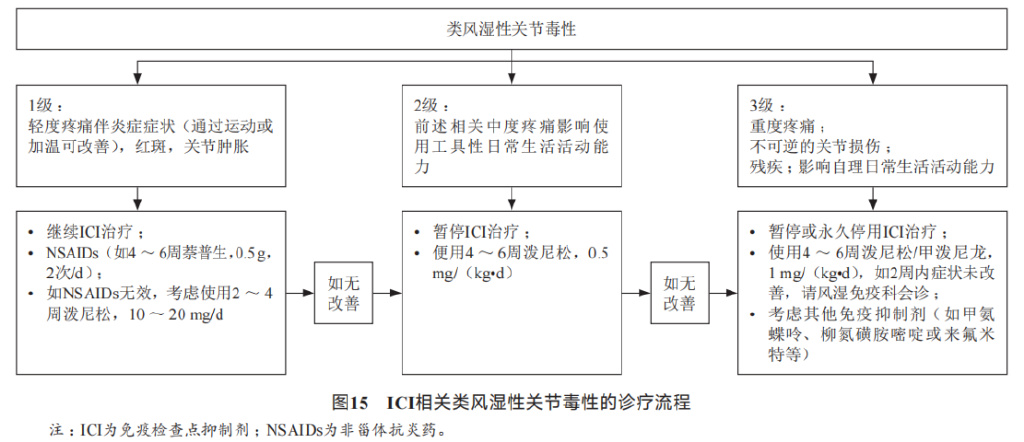
(1)类风湿性关节毒性
类风湿性关节炎是一种以炎性滑膜炎为主的系统性疾病,其特征是手、足小关节的多关节、对称性、侵袭性关节炎症,常伴有血清类风湿因子、环瓜氨酸肽抗体阳性,可导致关节畸形及功能丧失,可伴有关节外器官受累。
处理:
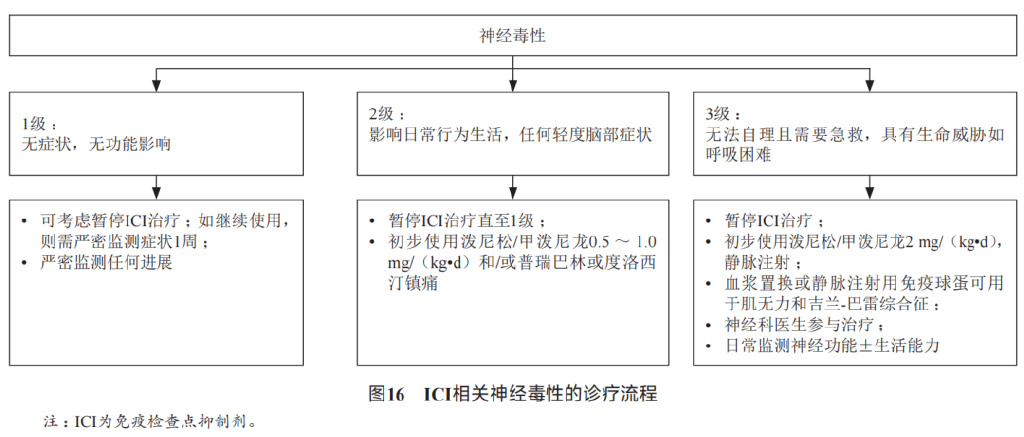
(2)神经系统毒性
据报道,接受CTLA-4*制剂抑**治疗的患者神经毒性发生率为3.8%,接受PD-1*制剂抑**治疗的患者神经毒性发生率为6.1%,接受CTLA-4*制剂抑**联合PD-1*制剂抑**治疗的患者神经毒性发生率为12%。发病时间为6-13周。神经毒性包括多发性神经病变、面部神经麻痹、脱髓鞘、重症肌无力、急性炎症性脱髓鞘性多发性神经病、后部可逆性脑白质病、横向脊髓炎、肠神经病变、脑炎和无菌性脑膜炎。
处理:
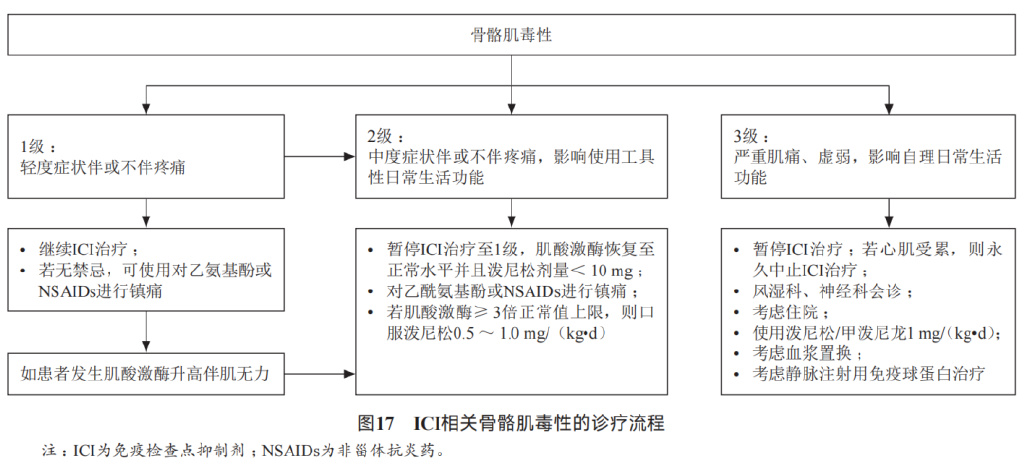
(3)骨骼肌毒性
肌炎是罕见的ICI治疗并发症,有时可致命。肌炎主要见于接受PD-1*制剂抑**单药或联合治疗的患者。
处理:
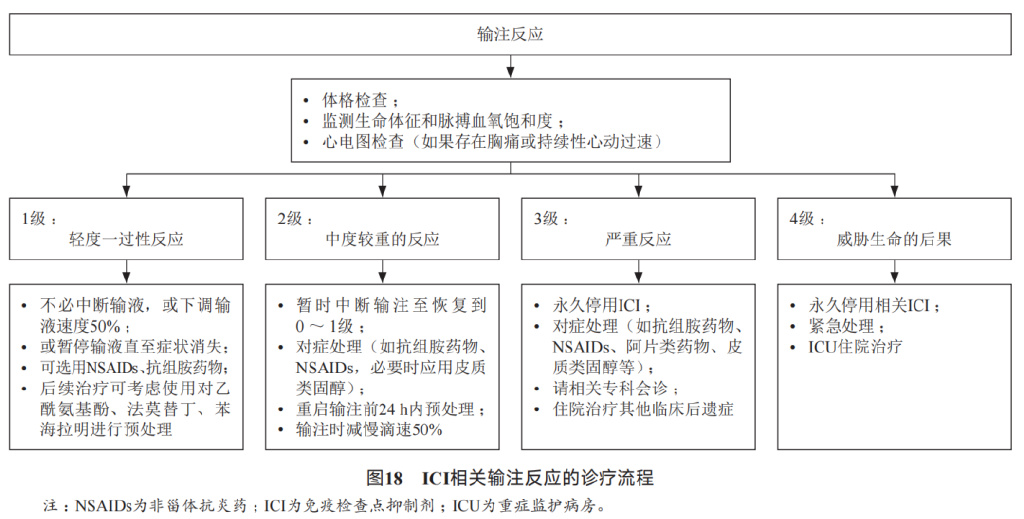
(4)注射反应
与ICI相关的输注反应大多轻微,可伴有低热、寒战、头痛或恶心。在其他所有ICI中,发生严重或高级别输注反应的患者不足1%。其余ICI的任何级别输注反应发生率,阿替利珠单抗为1.3%、度伐利尤单抗为2.2%、PD-1*制剂抑**<10%、伊匹木单抗单药治疗不足1%。
处理: 对于可能出现输注反应的患者,进行体格检查、监测生命体征和脉搏血氧饱和度,并在患者出现胸痛或持续性心动过速时进行心电图检查。
1级输注反应可以不必中断输液,或下调输液速度或暂停直至症状消失,然后在耐受的情况下恢复输注,同时在后续输注时使用对乙酰氨基酚、法莫替丁和苯海拉明等进行预处理。2级反应考虑暂停输注,使用NSAIDs、抗组胺药物、阿片类药物和皮质类固醇对症处理,并考虑在后续输注时使用对乙酰氨基酚、法莫替丁和苯海拉明进行预处理。
3-4级输注反应需永久停用ICI,并予以对症处理,同时请过敏相关的专科会诊。临床医生应参考每种免疫治疗药物的处方信息,以获得有关预防输注反应的用药前建议。但通常不建议在ICI治疗前使用糖皮质激素来预防输注反应。
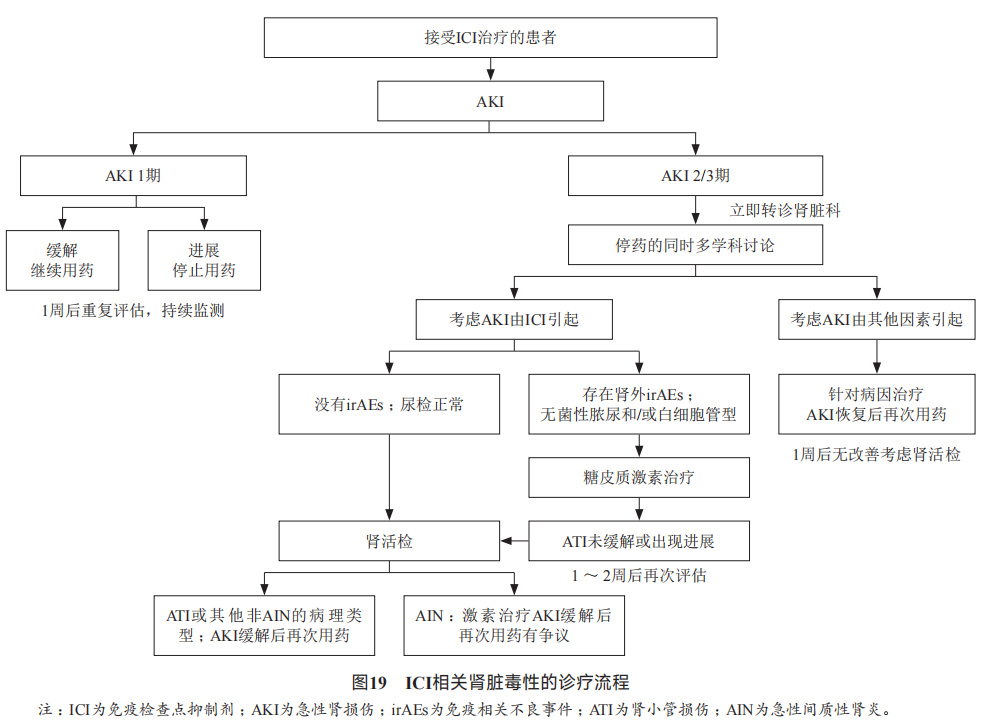
(5)肾*毒脏**性
ICI的肾*毒脏**性主要表现为急性肾损伤(acute kidney injury,AKI)。1.0% - 1.7%的患者使用ICI单药治疗后出现血肌酐升高,3 - 4级的比例为0.2% - 0.8%,而不同ICI联合治疗的患者有4.9% - 5.1%出现血肌酐升高,3-4级的比例为1.7% - 2.2%。
与其他药物不同,ICI导致的AKI往往发生在启动药物治疗后较长时间。PD-1*制剂抑**引起的肾损伤往往在治疗启动后的3 -1 0个月出现,CTLA-4*制剂抑**相关的肾损伤出现更早,一般发生在治疗启动后的2 - 3个月。与其他irAEs报道一样,联合使用CTLA-4*制剂抑**和PD-1*制剂抑**时,更易发生肾*毒脏**性。
处理: 由于急性间质性肾炎是ICI所致AKI的主要病理类型,因此糖皮质激素是首选治疗药物。通常口服泼尼松0.5 - 1.0mg/(kg•d)并根据临床反应缓慢停药,如未改善或肾功能仍进一步恶化,口服应升级为静脉注射,剂量为1 - 2mg/(kg•d)。3级或4级肾*毒脏**性患者依据美国临床肿瘤学会(American Society of ClinicalOncology,ASCO)指南需要高剂量皮质类固醇初始治疗[泼尼松/甲泼尼龙1-2mg/(kg•d)]。糖皮质激素治疗需要逐渐减量后停药,持续时间通常超过4-6周,少数患者在糖皮质激素减量期间发生ICI相关肾损伤复发,此时应加用免疫*制剂抑**治疗。在临床上,可根据AKI的程度决定下一步治疗策略。
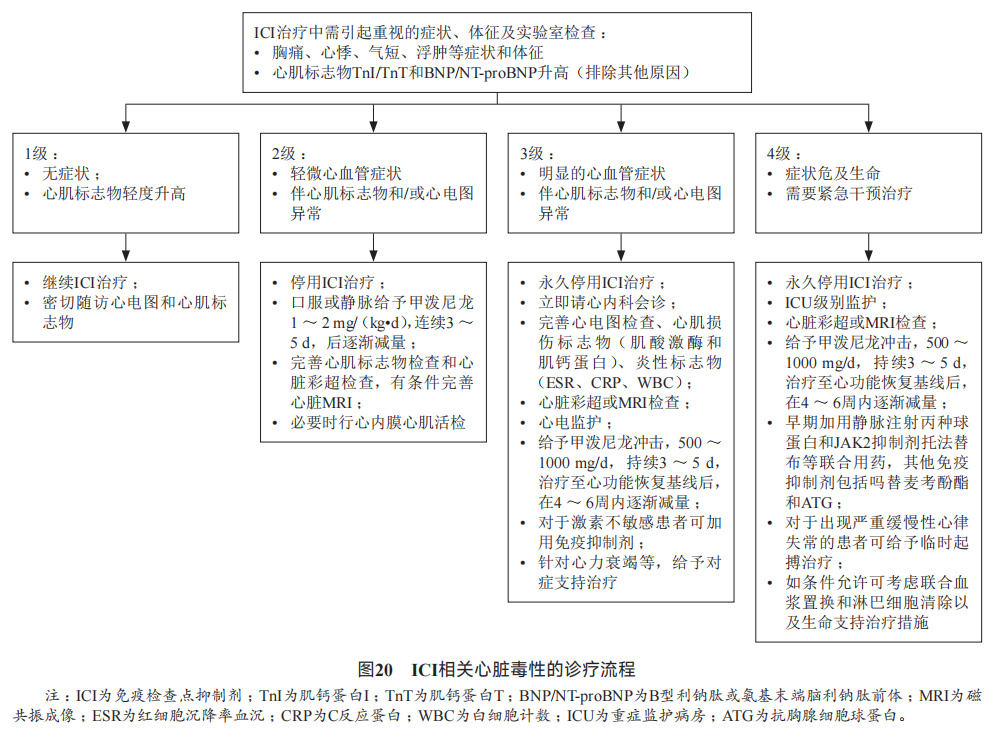
(6)心*毒脏**性
心肌炎是所有irAEs中发病率低,但病死率最高的疾病。心肌炎一般在ICI应用的较早时期即可出现,2项国外注册研究显示心*毒脏**性中位发生时间分别为首次用药后34d和27d。心肌炎在ICI联合用药、既往有基础心血管疾病、自身免疫性疾病、糖尿病、肥胖以及80岁以上患者中更易发生。目前消化道肿瘤ICI治疗相关心*毒脏**性的临床经验来自更为广泛肿瘤谱ICI治疗中的心*毒脏**性报道。
处理: ICI相关心*毒脏**性的患者,从年龄、原发肿瘤分期、体能分级、基础心血管疾病状况、抗肿瘤药物致心*毒脏**性的严重程度及合并症等来看,具有广泛异质性特点,因此多部权威指南均推荐根据心肌炎分级进行相应处理。具体ICI心肌炎的分级标准和相应处理见图20。对于重症患者,建议早期用药、大剂量激素用药、一线联合用药。
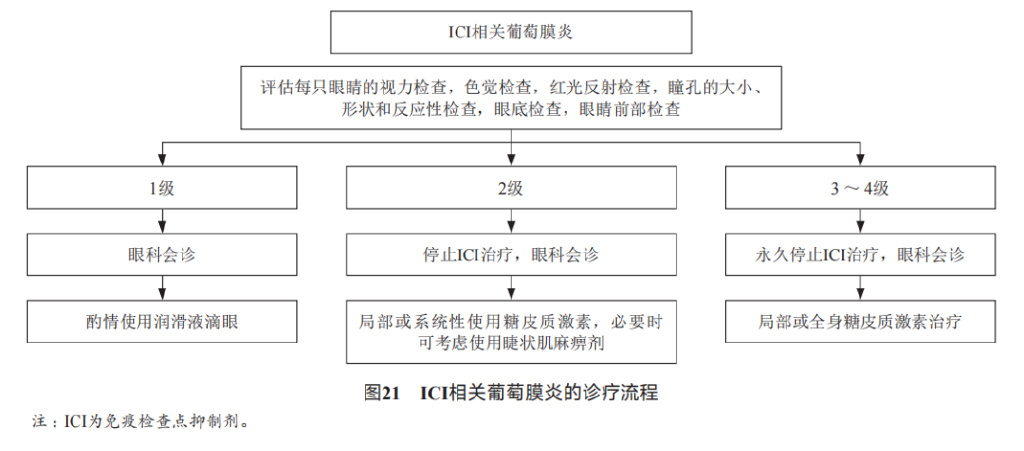
(7)眼毒性
消化道肿瘤免疫治疗引起的免疫相关性眼毒性以葡萄膜炎(前葡萄膜炎较后葡萄膜炎和全葡萄膜炎更常见)较为常见,但发生率较低,截至目前,仅在KEYNOTE-059中发现帕博利珠单抗任意级别的葡萄膜炎发生率为0.4%。
处理:
(8)血液毒性
自身免疫性溶血性贫血处理: 1级毒性可以继续ICI治疗,同时密切随访;2级毒性需暂停或永久停用ICI治疗,并使用0.5-1.0mg/(kg•d)泼尼松;3级毒性需永久停用ICI治疗,并使用1-2mg/(kg•d)甲泼尼龙,还可输注红细胞纠正贫血,使非心脏病患者血红蛋白达到70-80g/L,可根据患者情况确定是否请血液科会诊;4级毒性需要永久停用ICI治疗,同时请血液科会诊;予以泼尼松1-2mg/(kg•d),如无效或恶化,给予免疫*制剂抑**,如利妥昔单抗、静脉注射丙种球蛋白、环孢素和吗替麦考酚酯等。
免疫性血小板减少症处理: 对于1级毒性可继续ICI治疗,并密切临床随访和实验室检查。2级毒性则需要暂停ICI治疗,密切随访及治疗,如果恢复到1级可继续ICI治疗;治疗则给予泼尼松0.5-2.0mg/(kg•d),口服,持续2-4周,然后在4-6周内逐渐减量;如果需要快速升高血小板,可以联用静脉免疫球蛋白。3-4级毒性需暂停ICI治疗,密切随访及治疗,如恢复到1级可继续治疗;予以泼尼松1-2mg/(kg•d)口服,如无缓解或恶化,继续使用泼尼松,并联合静脉免疫球蛋白;严重者应用利妥昔单抗、促血小板生成素受体激动剂(thrombopoietin receptor agonist,TPO-RA),同时请血液科会诊。
获得性血友病处理: 针对1级反应(凝血因子活性5%-40%即0.05-0.40U/ml),需暂停ICI治疗且仅在考虑风险和获益后,再与患者讨论恢复治疗,治疗上予以泼尼松0.5-1.0mg/(kg•d),并根据需要提供血制品支持治疗;对于2级毒性(凝血因子活性1%-5%即0.01-0.05U/ml),先暂停ICI治疗且仅在考虑风险和获益后,与患者讨论恢复ICI治疗;可考虑用凝血因子替代治疗,在出血发作期间,应提供凝血因子支持治疗;同时考虑泼尼松1mg/(kg•d)±利妥昔单抗(每周375 mg/m ² ,连续4周)和/或环磷酰胺1-2mg/(kg•d);泼尼松和环磷酰胺应至少服用5周;对于3-4级毒性(凝血因子活性<1%即<0.01U/ml),应永久停止ICI治疗,并根据Bethesda法检测抑制物的表达水平选择凝血因子替代治疗;同时予以泼尼松1-2mg/(kg•d)±妥昔单抗(每周375mg/m ² ,连续4周)和/或环磷酰胺1-2mg/(kg•d);如病情恶化或无好转,可加环孢霉素或其他免疫*制剂抑**治疗。
再生障碍性贫血处理: 暂停ICI治疗,1级毒性需密切随访,并予以造血生长因子治疗,根据指南合理进行输血支持治疗;2级毒性可考虑加用免疫*制剂抑**,必要时给予环孢菌素和ATG治疗;3-4级毒性请血液科会诊强化免疫*制剂抑**治疗,有条件者可考虑干细胞移植;对难治性患者给予TPO-RA支持治疗。