
流产,是我们圈子姐妹心中永远的痛,除了做相关检查,寻找相关原因之外,我们每一次怀孕都陷入深深的自我怀疑当中,这次到底行不行?
据研究, 血清AMH有可能成为孕早期自然流产的一个敏感的预测指标 ,在我们以往的认知中,AMH是卵巢功能的预测指标,它又怎么预测自然流产了呢?
让我们一起来看看到底怎么回事!
01AMH过低流产率倍增
这是发表在顶刊《生育与不育》上的一篇研究,纳入样本数是533例,年龄30-44岁之间。
没有已知导致不孕的因素,比如多囊、子宫内膜异位症等病史,并且全部自然怀孕。

他们发现,在根据母亲的年龄、种族、复发性流产史和肥胖症进行调整后, 流产风险随着AMH的增加而降低。
卵巢储备严重减少(AMH ≤ 0.4 ng/mL)的流产率是AMH ≥ 1 ng/mL的女性的两倍多。
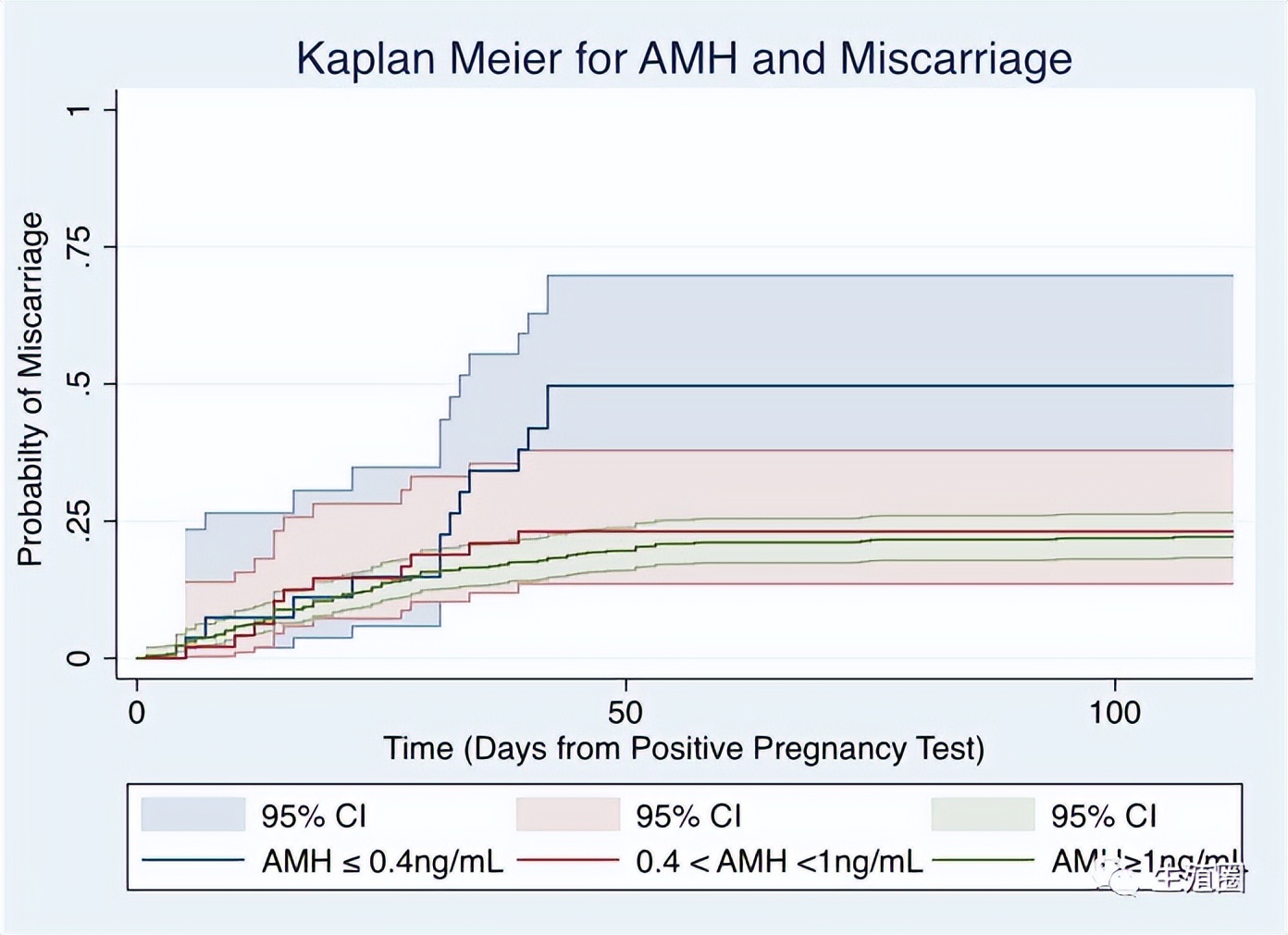
这个研究说明, AMH水平与流产风险成反比,卵巢储备严重减少的妇女流产的风险增加。
那是不是说明AMH越高越好呢?并非如此!
02AMH过高和过低导致流产风险升3倍
这是一个针对小于35岁女性进行的研究,一定要注意年龄这个前提。

这个研究排除了萎缩卵、有生育治疗史、内分泌疾病、多囊卵巢综合征、肥胖、抗磷脂综合征、易栓症、子宫畸形、急性感染、辅助生殖和多胎妊娠。
总之, 本研究纳入的就是完全健康的普通第一次怀孕女性,纳入的样本是63例 。
这个研究发现, 血清AMH过低(<1.1 ng/mL)或过高(>4.5 ng/mL)都有可能导致孕早期流产风险升高3倍。
该研究还发现低AMH是自然流产的独立危险因素,并不受女性年龄的影响,也就是说 无论>35岁,还是<35岁,低AMH都意味着自然流产风险增加。
血清AMH过高按照常理来说是卵巢功能良好的标志,但这也有可能造成导致无排卵性月经,类似于多囊卵巢综合征表现。
既往研究表明, 无论是否合并多囊卵巢综合征,AMH过高的孕妇都可见流产风险升高。
AMH过高的姐妹发生流产,可能与卵母细胞发育能力受损,从而引起子宫内膜容受性和胚胎着床异常有关。
这个研究 确定了血清AMH的自然流产风险范围(1.1-4.5),一旦高于或低于这个范围,都可能导致流产风险的增加。
这是对普通女性来说的,那么对于我们复发性流产圈子的姐妹来说,AMH是否能预测孕早期流产风险呢?
03复发性流产女性AMH与流产的关系
这也是发表在顶刊《生育与不育》上的一篇研究文章,纳入3082名女性,利用数据库数据分析反复流产患者与血清AMH的关系。

这个研究评估了148篇完整文章,包括15项观察性研究,纳入了3,082名女性数据,涉及美国、日本、土耳其、伊朗、墨西哥、奥地利、丹麦、英国、法国等多国数据。
以怀孕20周前的自然流产为结果,分析反复流产患者的AMH是否能预测其下一次的妊娠结局,或AMH与反复流产的关系。
这项研究结果表明, 卵巢功能减退(AMH<1.1ng/mL)和反复流产之间存在明显的关联,低AMH和窦卵泡水平可以预测流产的更高几率。
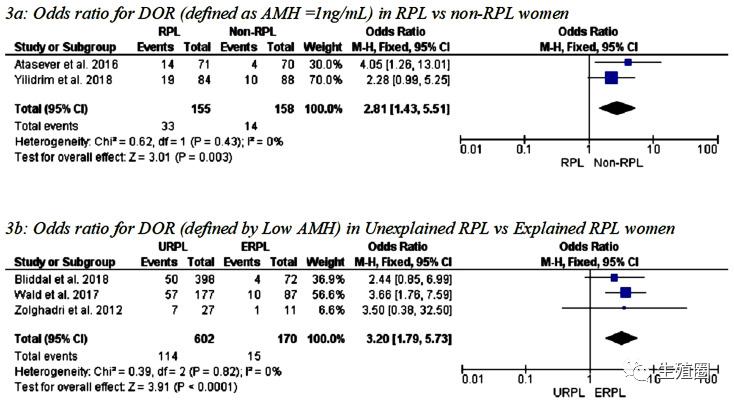
总之,这说明 低AMH对复发性流产的下次妊娠也是有价值的 ,卵巢储备功能差可能导致卵子质量出现问题,进而发生流产。

所以,对于姐妹们来说,测试你的AMH既可以做到对自己卵巢情况心中有数,同时也可以对日后怀孕成功率有预测价值。
那是不是我的AMH风险很高就没办法了呢,并不是这样,这只是一个风险预测,并不绝对,我们可以通过其他方面的努力,弥补AMH方面的不足。
比如高AMH可能多囊化,我们就需要调整饮食,多多运动来改善,如果卵巢储备功能不好,AMH比较低,我们可以使用生长激素、辅酶Q10来改善。
孩子是夫妻两个人爱的结晶,女方基础差一些,男方精子质量很好,也可以形成互补,所以抱娃从不是一个人的事情,夫妻齐心,娃还远吗?加油!
郑重声明
本账号发表的内容仅作为资讯分享,本账号不做任何形式的营销推广,文章观点不能直接用作医疗诊断或健康干预建议。在采取任何预防或治疗措施前,请与你的医疗保健提供者沟通。
——THE END——
参考文献
[1]LyttleSchumacher BM, et al. Antimüllerian hormone as a risk factor for miscarriage in naturally conceived pregnancies. Fertil Steril. 2018 Jun;109(6):1065-1071.
[2]Kostrzewa M, Żyła M, Garnysz K, Kaczmarek B, Szyłło K, Grzesiak M. Anti-Müllerian hormone as a marker of abortion in the first trimester of spontaneous pregnancy. Int J Gynaecol Obstet. 2020 Apr;149(1):66-70. doi: 10.1002/ijgo.13104. Epub 2020 Feb 14. PMID: 31978251.
[3]Bunnewell SJ, Honess ER, Karia AM, Keay SD, Al Wattar BH, Quenby S. Diminished ovarian reserve in recurrent pregnancy loss: a systematic review and meta-analysis. Fertil Steril. 2020 Apr;113(4):818-827.e3. doi: 10.1016/j.fertnstert.2019.11.014. Epub 2020 Mar 4. PMID: 32145928.