俞雨生点评:
中国成人高尿酸血症的患病率常达8.4%至13.3左右,尤其是中老年男人和绝经后女性是高发人群。近年来随着生活水平的提高以及饮食习惯的改变,高尿酸血症年轻化的趋势越来越明显。过去对高尿酸血症的治疗没有国家级专业层面的统一标准。2017年中国医师学会颁布了中国第一个肾脏病高尿酸血症的诊治指南,使得痛风以及高尿酸血症的治疗有了科学规范化的方向。指南告诉我们血尿酸大于420umol/L,尽管无痛风发作,但既可以开始使用降尿酸药物治疗;痛风患者尽可能把尿酸水平将在360umol/L以下,对于严重的痛风患者还可以将尿酸水平降得更低。指南还就痛风及降尿酸药物的具体使用指明了方向。
但我个人认为对于高尿酸血症个体特别是痛风患者,在吃药的同时一定要注意改变生活习惯,尤其是饮食习惯,肥胖者必须控制好体重,否则再好的药物也无法控制好痛风发作。

肾脏病是高尿酸血症的重要病因,但我国尚缺乏针对肾脏病高尿酸血症诊治的实践指南。
近日,由中国医师协会肾脏内科医师分会制定的《中国肾脏疾病高尿酸血症诊治指南的实践指南(2017版)》颁布。
有哪些具体的内容?
患病率
中国成人尿酸血症患病率为8.4%~13.3%。
中老年男性、绝经后女性是高发人群,但年轻化的趋势越来越明显。
靶器官损伤机制

高尿酸诊断标准
正常嘌呤饮食下,非同一天测2次血尿酸,男性和绝经后女性,大于420umol/l;绝经前女性大于360umol/l。
慢性肾脏病非透析患者治疗时机
无痛风者,非药物治疗3个月后,血尿酸大于420umol/l,可予降尿酸药物;
痛风者大于360umol/l、严重痛风者血尿酸大于300umol/l时,应予以降尿酸药物治疗。
目标范围
无痛风慢性肾病:小于420umol/l;
痛风者:小于360umol/l;
严重痛风者(痛风石、慢性关节病变、痛风每年大于2次、反复发作):小于300umol/l;
不建议应用药物长期控制血尿酸小于180umol/l。
治疗
一、非药物治疗
-
避免高嘌呤饮食,如动物内脏、浓荤汤
-
严格限酒,尤其是啤酒、黄酒
-
肥胖者减肥,平衡膳食,增加运动量,以达到理想体重
-
保证充分饮水,尿量2000ml以上
-
避免可升高血尿酸的药物

二、降尿酸药物治疗
-
抑制尿酸形成:别嘌醇、非布司他
-
促进尿酸排泄:苯溴马隆
对于估算肾小球滤过率小于30、或合并肾结石、或估算肾小球滤过率大于30,24小时尿酸排泄率大于4200umol/1.73m2,建议抑制尿酸生成的药物;
对于估算肾小球滤过率大于30,24小时尿酸排泄率小于4200umol/1.73m2,可选择抑制尿酸生成的药物或促进尿酸排泄药物。
-
别嘌醇
如有条件,使用别嘌醇前进行HLA-B5801基因检测,若为阳性,应避免使用别嘌醇。
初始剂量100mg/天,逐渐加量至血尿酸达标,剂量应根据估算肾小球滤过率进行调整。
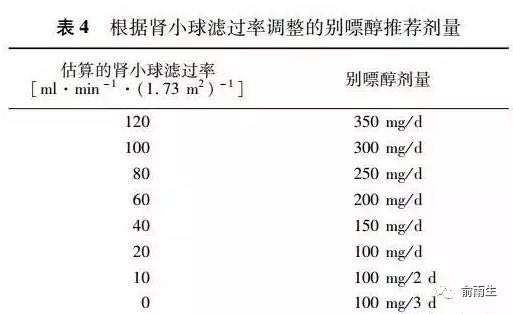
-
非布司他
推荐初始剂量20~40mg,如果2~4周后没有达标,剂量递增20mg/天,最大剂量80mg/天。
估算肾小球滤过率大于30者,无需减量。重度肾功能减退非布司他需减量,并且密切监测肾功能。严重肝功能损害者慎用。注意个别患者会发生过敏反应。
-
苯溴马隆
肾功能正常者推荐量50~100mg/天。估算肾小球滤过率30~60者推荐剂量50mg/天。肾小球滤过率小于30者慎用。肾结石、急性尿酸性肾病禁用。
治疗期间增加饮水量(2000ml/d以上);可同时使用碱化尿液药物,使PH值6.2~6.9,以增加尿酸溶解度。
治疗期间监测尿PH值,尿结晶和泌尿系超声,尿尿酸排泄不宜超过4200umol/1.73m2/天。
三、痛风急性发作药物
-
糖皮质激素:口服、关节内注射、肌肉内注射、静脉注射等途径。对于多关节或严重急性发作时使用小剂量糖皮质激素,如口服泼尼松20~30mg/天,一般7~10天,或直到症状缓解。
-
非甾体类抗炎药(NSAIDs):由于其肾毒性,不推荐首选NSAIDs,肾功能正常者谨慎使用;eGFR小于60尽量避免使用。
-
秋水仙碱:推荐服药方式0.5mg/次,3次/天;或首剂1.0mg,1小时后再用0.5mg,12小时后2次/天,0.5mg/次,连续用药至痛风急性症状完全缓解。
有报道秋水仙碱可引起急性肾损伤,用药过程需要监测肾功能变化。肾小球滤过率小于10者,减量50%,连续肾替代治疗无需减量。
秋水仙碱中毒易发生人群:年纪大于75岁,合用他汀类药物、透析、移植患者。
特别提示:以上仅做医生参考,不作为患者自行医疗决策
(俞雨生肾友会提供)