

【临床研究】玻璃体切割联合内界膜移植术治疗大直径特发性黄斑裂孔的疗效评估
郝玉华 席瑞洁 韩悠 田笑雨 戴丽 史俊芳
050000 石家庄,河北医科大学第二医院眼科
通信作者:郝玉华
Email:yuhuasjz@sina.com
DOI:10.3760/cma.j.issn.2095-0160.2017.11.012
基金项目:河北省科技厅惠民计划项目(16277717D);河北省医学适用技术跟踪项目(GL2014034)
【摘要】 背景 大直径特发性黄斑裂孔(IMH)严重损害患眼视力,手术难度较大,如何选择和优化手术方法仍是研究热点。目的 探讨游离内界膜移植术治疗大直径IMH的有效性和安全性。方法 采用前瞻性系列病例观察研究方法,于 2013年1月至2015年11月纳入在河北医科大学第二医院眼科就诊的大直径IMH患者[平均直径为(814.31±112.95)μm]42例42眼。所有患眼均施行玻璃体切割联合游离内界膜移植+体积分数12% C3F8填充术。分别于术前及术后1、3、6、12个月对患者进行最佳矫正视力(BCVA)(LogMAR)、裂隙灯显微镜检查和双目间接检眼镜检查,并采用频域光相干断层扫描(SD-OCT)仪检查手术前后黄斑中心区视网膜变化,评估裂孔闭合率,评估和比较手术前后患眼BCVA、光感受器内段/外段(IS/OS)缺损范围、外界膜缺损范围和中心凹视网膜厚度的变化。结果术后12个月患者黄斑裂孔闭合率为97.6%(41/44)。术后1、3、6和12个月患者BCVA较术前均明显改善,手术前后不同时间点BCVA总体比较差异有统计学意义(F=28.032,P<0.001);术眼术前及术后1、3、6和12个月IS/OS缺损范围分别为(1 112.00±45.44)、(859.00±84.55)、(649.00±52.47)、(486.00± 46.88)和(320.00±45.13)μm,总体比较差异有统计学意义(F=38.761,P<0.001),其中术后1、3、6和12个月术眼IS/OS缺损范围较术前均明显减小,差异均有统计学意义(均P<0.05);术眼术前和术后1、3、6和12个月外界膜平均缺损范围分别为(1 038.00±39.63)、(748.00±64.12)、(585.00±48.88)、(438.00±42.84)和(265.00±28.97) μm,总体比较差异有统计学意义(F=36.459,P<0.001),术后1、3、6和12个月外界膜缺损范围较术前均明显减小,差异均有统计学意义(均P<0.05)。术后1个月黄斑中心凹厚度值大于术后3、6、12个月,差异均有统计学意义(均P<0.05)。术后3个月OCT显示黄斑裂孔底部高反射信号物质消失,即移植的游离内界膜分解代谢。结论玻璃体切割联合游离内界膜移植术治疗大直径IMH是安全、有效的,移植的游离内界膜仅作为临时性胶质细胞增生支架,不会形成永久性瘢痕。
【关键词】视网膜裂孔/手术;黄斑;玻璃体切割术;基底膜/手术;疗效;内界膜移植
特发性黄斑裂孔(idiopathic macular hole,IMH)严重损害患者中心视力。随着对内界膜在黄斑裂孔形成中的作用及其防治研究的开展,目前认为玻璃体切割联合内界膜撕除术仍是治疗IMH的常用术式[1-2],研究发现术后黄斑裂孔愈合率可达90%以上[3-5]。IMH治疗后黄斑裂孔的闭合情况受多种因素的影响,如裂孔直径、病史等,直径大于500 μm的大直径黄斑裂孔或病史长于1年的慢性黄斑裂孔术后闭合率较低。国内外研究者对常用的黄斑裂孔的手术方法进行改良,出现了很多新的手术方法,如裂孔周围放射状切开术或内界膜翻转等,以期提高IMH的手术成功率[6-9],但内界膜翻转技术在二次黄斑裂孔手术或曾接受过内界膜撕除术的黄斑前膜、糖尿病性黄斑水肿、玻璃体黄斑牵拉综合征等中,其应用则受到一定限制。研究表明内界膜组织能诱导神经胶质细胞增生[7]。本研究中采用玻璃体切割联合游离内界膜移植治疗大直径IMH,并对其疗效进行评估和分析。
1
资料与方法
1.1一般资料
采用前瞻性系列病例分析方法,纳入于2013年1月至2015年11月在河北医科大学第二医院眼科就诊的大直径IMH患者42例42眼,患眼均经光相干断层扫描(optical coherence tomography,OCT)确诊,黄斑裂孔直径为(814.31±112.95)μm。患者中男7例7眼,占16.7%,女35例35眼,占83.3%;年龄54~76岁,平均(64.51±6.18)岁;病程为20 d~12个月,平均3.26个月。排除高度近视(屈光度>-6.00 D),合并视网膜脱离、年龄相关性黄斑变性、外伤、炎症等眼部疾病,合并糖尿病或肾功能不全等全身疾病及由于心脏、脑血管疾病不能耐受手术的患者。本研究遵循赫尔辛基宣言,患者治疗前均签署知情同意书。
1.2方法
1.2.1 手术步骤 局部麻醉后采用25G经睫状体平坦部玻璃体切割术,并用负压吸引法进行后玻璃体脱离(posterior vitreous detechment,PVD),用玻璃体切割头彻底清除玻璃体后皮质,注入吲哚青绿进行内界膜染色,撕除染色的内界膜,范围略大于黄斑裂孔,然后将内界膜面向上填充平铺于裂孔底部,继续撕除其余内界膜,范围为2~3 PD,行气液交换,术中同时行晶状体超声乳化摘出联合人工晶状体植入术。术毕用体积分数12% C3F8填充玻璃体腔。术后嘱患者俯卧位1周。
1.2.2 观察指标 分别于术前及术后1、3、6、12个月行裂隙灯显微镜、间接检眼镜检查;采用对数视力表行最佳矫正视力(best correct visual acuity,BCVA)(LogMAR)测定,采用非接触式眼压计(NT-510,日本NIDEK公司)行眼压测量,采用频域OCT(spectral-domain OCT,SD-OCT)扫描仪(德国Heidelberg公司)对黄斑中心凹周围进行6.00 mm×6.00 mm范围的扫描,观察患眼裂孔闭合情况及光感受器椭圆体带(光感受器内段/外段,inner segment/outer segment,IS/OS)缺失范围(从IS/OS缺损一端到另一端的直线距离)、外界膜缺失范围(两端反射带开始缺失处之间的直径距离)和黄斑中心凹厚度(在黄斑中心凹处最低点测量)变化。
1.3 统计学方法
采用SPSS 13.0统计学软件(序列号:DIRYJEPMTB8S9M6E58GQEKB WHLKH8UUXLX5ZB6BM8YP YIT)进行统计分析。本研究中检测指标的数据资料以x_±s表示,采用术眼手术前后自身对照研究设计,术眼术前及术后1、3、6和12 个月BCVA、IS/OS缺损范围、外界膜缺损范围、中心凹视网膜厚度的差异比较均采用重复测量单因素方差分析,不同时间点两两比较采用LSD-t检验。P<0.05为差异有统计学意义。
2
结果
2.1术眼手术前后黄斑裂孔闭合情况
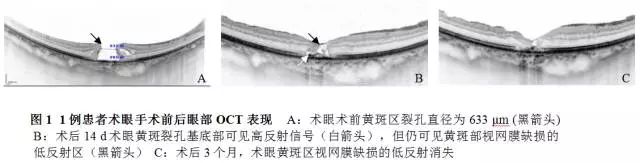
术后12个月,41眼黄斑裂孔完全闭合,黄斑裂孔闭合率为97.6%(图1)。1眼黄斑裂孔直径较术前明显缩小。
2.2 术眼手术前后BCVA改变
术前术眼平均BCVA为1.365±0.051,术后1、3、6和12个月术眼BCVA均明显增加,总体比较差异有统计学意义(F=28.032,P<0.001),其中术后1、3、6和12个月BCVA均较术前明显改善,差异均有统计学意义(均P<0.05)(表1)。
2.3 术眼手术前后IS/OS缺损范围的变化
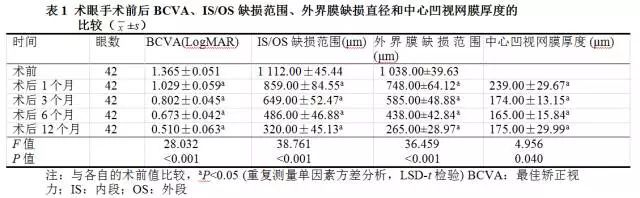
术前术眼IS/OS平均缺损范围为(1 112.00±45.44)μm,术后1、3、6和12个月IS/OS平均缺损范围均明显缩小,总体比较差异有统计学意义(F=38.761,P<0.001),其中术后1、3、6和12个月术眼IS/OS缺损范围均较术前明显减小,差异均有统计学意义(均P<0.05)(图2,表1)。

2.4 术眼手术前后外界膜缺损范围的比较
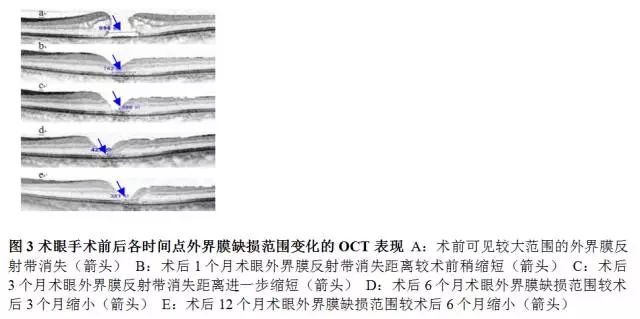
术眼术前外界膜平均缺损范围为(1 038.00±39.63)μm,术后1、3、6和12个月外界膜平均缺损范围逐渐缩小,总体比较差异有统计学意义(F=36.459,P<0.001)。术后1、3、6和12个月外界膜缺损范围较术前均明显减小,差异均有统计学意义(均P<0.05)(图3,表1)。
2.5 术眼手术后黄斑中心凹视网膜厚度变化
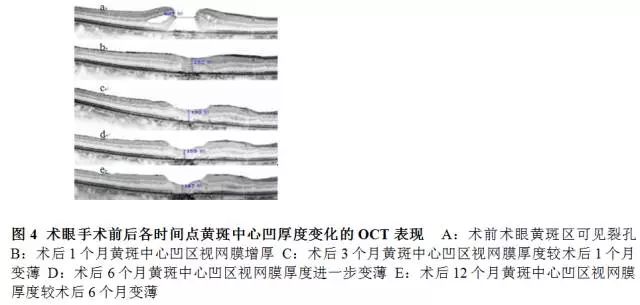
术后术眼1、3、6、12个月各时间点间黄斑中心凹视网膜厚度总体比较差异有统计学意义(F=4.956,P=0.040),其中术后3、6、12个月黄斑中心凹厚度均较术后1个月变薄,差异均有统计学意义(均P<0.05);术后6个月和12个月黄斑中心凹厚度与术后3个月比较,差异均无统计学意义(均P>0.05)(图4,表1)
3
讨论
随着对黄斑裂孔研究的深入,内界膜在黄斑裂孔形成中的作用越来越受到重视。在IMH患眼中,采取内界膜撕除的方法可松解玻璃体切割术后残留玻璃体对黄斑部视网膜切线方向的牵拉并消除其支撑细胞增生的作用,也可避免黄斑前膜的形成,此外可通过手术本身的创伤刺激诱导胶质细胞增生,达到封闭裂孔的目的。研究表明,内界膜撕除可将IMH闭合率由58%提高至90%[10],但对于大于500 μm的大直径黄斑裂孔来说,采用传统玻璃体切割术联合内界膜撕除术治疗黄斑裂孔的闭合率较低,术后视力较差[11]。
近年来,多种针对IMH治疗的改良手术方法已用于临床,以提高大直径黄斑裂孔的闭合率,包括自体血清和自体浓缩血小板的术中应用、裂孔边缘放射状切开和内界膜翻转等[3-4,12-13],但其在术后黄斑区视网膜功能恢复或二次手术上均存在局限性。本研究中采用游离内界膜移植术治疗大直径黄斑裂孔,黄斑裂孔闭合率达97.6%,且术中和术后均无严重并发症。研究认为,内界膜撕除可导致视网膜组织损伤,来自玻璃体的巨噬样细胞侵入损伤的视网膜,激活Müller细胞,后者通过组织坏死生长因子α诱导神经胶质细胞增生[14-17],采用内界膜移植法可使移植到裂孔底部的内界膜作为支架而促进胶质细胞增生,从而促进裂孔闭合[18]。本研究中发现,IMH患眼行玻璃体切割联合内界膜移植术后1个月黄斑中心凹视网膜明显厚于术后3、6和12个月,术后3个月OCT显示黄斑裂孔底部高反射信号物质消失,提示移植入裂孔区的内界膜已分解代谢,说明内界膜移植后只发挥临时性支架作用,而不会形成永久性瘢痕。
内界膜移植手术与内界膜的翻转术有所不同,游离内界膜移植的优点在于其不仅适用于初次手术患者,对二次手术以及曾接受过内界膜撕除术的黄斑前膜、糖尿病性黄斑水肿、玻璃体黄斑牵拉综合征等的患眼如发生黄斑裂孔仍可再行游离内界膜移植术。内界膜移植手术的潜在风险是术中会对裂孔底部的视网膜色素上皮造成损伤。为减少此风险,我们在术中将适当大小的内界膜撕下后将内界膜的视网膜面朝下平铺于视网膜色素上皮表面。由于内界膜的视网膜面较为粗糙,更易与视网膜色素上皮细胞相贴合,可尽量减少反复平铺内界膜对视网膜色素上皮细胞的损伤。术中在行液-气交换时不宜过分强调吸出黄斑裂孔附近的液体,以防将裂孔底部的内界膜再次吸出。本研究中患者OCT检查未发现视网膜色素上皮损伤,故认为此术式安全、可靠。
本研究结果表明,游离内界膜移植术治疗大直径黄斑裂孔安全、有效,但由于本研究中纳入的样本量尚小,该结果尚有待大样本的临床对照研究加以验证。此外,填充到黄斑裂孔中的内界膜被注入的吲哚青绿着染,其是否会对视网膜组织产生远期毒性作用仍需长时间的临床随访进行观察。
参考文献:略