·论著·
引用本文:张海静, 赵海平, 胡海清, 等. 内镜黏膜下剥离术治疗巨大滑动型食管裂孔疝合并难治性胃食管反流病的初步探索(含视频)[J]. 中华消化内镜杂志, 2022, 39(11): 907-911. DOI: 10.3760/cma.j.cn321463-20210612-00378.
内镜黏膜下剥离术治疗巨大滑动型食管裂孔疝合并难治性胃食管反流病的初步探索
张海静1 赵海平2 胡海清1 谢巴图白音1 靳春露1 芮瑞2 李颖1 胡志光1 刘冠兰1
1内蒙古自治区肿瘤医院(内蒙古医科大学附属人民医院)消化内镜中心,呼和浩特 010020;2内蒙古医科大学附属医院消化内科,呼和浩特 010050
张海静现在兴安盟人民医院消化内科,乌兰浩特 137400;芮瑞现在锡林郭勒盟蒙医综合医院内镜中心,锡林浩特 026000
通信作者:胡海清,Email:huhaiqingnm@163.com
【摘要】 目的 初步探讨食管裂孔疝内镜黏膜下剥离术(hiatal hernia‑endoscopic submucosal dissection,HH‑ESD)治疗巨大食管裂孔疝(长径>3 cm)合并难治性胃食管反流病的安全性和疗效。方法 2018年4月—2020年3月,因巨大食管裂孔疝合并难治性胃食管反流病自愿在内蒙古医科大学附属人民医院消化内镜中心接受HH‑ESD治疗患者纳入临床试验,观察手术完成情况和并发症发生情况,并随访观察治疗前后各项指标的变化情况,包括胃食管反流病健康相关生活质量评价(gastroesophageal reflux disease‑health related quality of life,GERD‑HRQL)评分、胃食管反流病问卷量表(gastroesophageal reflux disease‑questionnaire,GERD‑Q)评分、胃镜检查结果、24 h食管pH值监测结果、食管高分辨率测压结果和质子泵*制剂抑**使用情况。结果 研究期间共收集到10例患者,病史2~10年,均顺利完成HH‑ESD治疗,术中无穿孔、大出血等不良事件,住院时间6~12 d。术后3例出现吞咽困难,分别于3或6个月内自行缓解。术前GERD‑HRQL评分19~29分,术后3和12个月分别为0~14分和0~8分,较术前均有较大幅度下降;术前GERD‑Q评分9~17分,术后3和12个月均为6~9分,较术前均有较大幅度下降。胃镜随访提示,10例患者的食管炎较术前均有不同程度好转,疝囊较术前均有不同程度缩小,Hill分级较术前均有不同程度降低。术前DeMeester评分30.3~247.1分,术后12个月时为0.2~29.9分,较术前有较大幅度下降;术前食管裂孔疝长径3.0~6.0 cm,术后12个月时为0~5.0 cm,较术前均有不同程度缩小。随访12个月时,7例已停用质子泵*制剂抑**,其余3例已改为间断口服。结论 初步结果显示,HH‑ESD治疗巨大食管裂孔疝合并难治性胃食管反流病安全、有效。
【关键词】 疝,食管裂孔; 胃食管反流; 食管裂孔疝内镜黏膜下剥离术
基金项目:内蒙古自治区卫生健康领域应用技术研发项目(201802160)
Feasibility of endoscopic submucosal dissection for the treatment of large hiatal hernia combined with refractory gastroesophageal reflux disease (with video)
Zhang Haijing1, Zhao Haiping2, Hu Haiqing1, Xie Baiyinbatu1, Jin Chunlu1, Rui Rui2, Li Ying1, Hu Zhiguang1, Liu Guanlan1
1 Digestive Endoscopy Center, Inner Mongolia Cancer Hospital, The Affiliated People's Hospital of Inner Mongolia Medical University, Hohhot 010020, China; 2 Department of Gastroenterology, The Affiliated Hospital of Inner Mongolia Medical University, Hohhot 010050, China Zhang Haijing is now working at the Department of Gastroenterology, Xing'anmeng People's Hospital, Ulanhot 137400, China; Rui Rui is now working at the Endoscopy Center, Xilingoule Meng Mongolian General Hospital, Xilinhot 026000, China
Corresponding author: Hu Haiqing, Email: huhaiqingnm@163.com
【Abstract】 Objective To study the safety and efficacy of hiatal hernia‑endoscopic submucosal dissection (HH‑ESD) for the treatment of giant hiatal hernia (>3 cm in length) complicated with refractory gastroesophageal reflux disease (GERD). Methods Patients with giant hiatal hernia complicated with refractory GERD who voluntarily received HH‑ESD at the Digestive Endoscopy Center of the Affiliated People's Hospital of Inner Mongolia Medical University from April 2018 to March 2020 were included in the clinical study. The completion of HH‑ESD and the occurrence of complications were observed, and the changes of indicators before and after the treatment were observed, including gastroesophageal reflux disease‑health related quality of life (GERD‑HRQL) score, gastroesophageal reflux disease questionnaire (GERD‑Q) score, endoscopy results, 24 h esophageal pH monitoring results, esophageal high‑resolution manometry results and proton pump inhibitor (PPI) usage. Results Data of 10 patients were collected during the study, with a medical history of 2‑10 years. All patients successfully underwent HH‑ESD treatment. No adverse events such as perforation and massive bleeding occurred during the operation, and the hospital stay was 6‑12 days. Dysphagia occurred in 3 cases after the operation, which was relieved spontaneously within 3 or 6 months. The preoperative GERD‑HRQL scores ranged from 19 to 29, which were reduced to 0‑14 and 0‑8 at 3 and 12 months after the operation, respectively. The preoperative GERD‑Q score was 9‑17, and the scores at 3 and 12 months after the operation were all 6‑9, which were significantly lower than those before. Gastroscopy showed that esophagitis was improved in all patients, hernia sac was reduced, and Hill grade was reduced compared with that before. The preoperative DeMeester score was 30.3‑247.1, and the postoperative 12‑month score was 0.2‑29.9, which was significantly lower than that before. The long diameter of hiatal hernia was 3.0‑6.0 cm before the operation and 0‑5.0 cm at 12 months after, which was smaller than that before. At 12 months of the follow‑up, 7 patients had stopped PPI, and the remaining 3 had changed to intermittent oral PPI. Conclusion Preliminary results show that HH‑ESD is safe and effective for the treatment of giant hiatal hernia complicated with refractory GERD.
【Key words】 Hernia, hiatal; Gastroesophageal reflux; Hiatal hernia‑endoscopic submucosal dissection
Fund program: Inner Mongolia Autonomous Region Application Technology Research and Development Project in Health (201802160)
食管裂孔疝(hiatal hernia,HH)是指由于某些因素导致胃等腹腔内脏器突入纵隔所引起的疾病,全世界的发病率在10%~50%[1],肥胖和老年人是其主要危险因素[2]。HH分为4型,其中Ⅰ型(滑动型)最为常见,占全部HH的95%以上[3]。HH的产生降低了食管下括约肌的张力,破坏了抗反流屏障,同时为胃酸的潴留创造了条件[4],临床表现与胃食管反流病(gastroesophageal reflux disease,GERD)基本相同[5]。
GERD是指胃内容物反流入食管所致疾病。质子泵*制剂抑**(proton pump inhibitor,PPI)是GERD首选治疗药物,其中双倍剂量的PPI控制不良者考虑为难治性GERD。目前,巨大HH(长径>3 cm)合并难治性GERD的治疗方法仍以传统外科手术和腹腔镜手术为主[6],内镜治疗仍存空白。近两年,我中心尝试将内镜黏膜下剥离术(endoscopic submucosal dissection,ESD)用于巨大HH合并难治性GERD的治疗上,并将该方法命名为食管裂孔疝内镜黏膜下剥离术(hiatal hernia‑endoscopic submucosal dissection,HH‑ESD),通过ESD技术切除胃食管交界周围及部分疝囊黏膜,起到缩小疝囊、重塑“抗反流屏障”的作用,初步结果较为满意,现总结报道如下。
对象与方法
一、研究对象
本研究为前瞻性研究,已获得内蒙古医科大学附属人民医院伦理委员会批准(KY201801),已在中国临床试验注册中心注册(注册号:ChiCTR2000034032),以2018年4月—2020年3月在内蒙古医科大学附属人民医院消化内镜中心接受内镜治疗的巨大HH合并难治性GERD患者作为研究对象。纳入标准:(1)有典型的GERD症状,常规或大剂量的PPI方案不能缓解;(2)胃镜检查符合反流性食管炎表现,且存在HH;(3)食管高分辨率测压明确HH长径>3 cm;(4)24 h食管pH值监测中DeMeester评分>50.0分;(5)年龄>18岁;(6)有内镜治疗意愿,自愿参加本项研究并签署相关知情同意书。排除标准:(1)有食管下段外科手术史者;(2)存在食管动力障碍者;(3)正在服用或过去7 d内服用抗凝剂者;(4)孕妇及哺乳期妇女。
二、HH‑ESD手术步骤
本研究中所有手术由具有丰富ESD经验的胡海清教授进行操作。患者取左侧卧位,予全身麻醉。使用标准胃镜常规进镜至食管、胃、十二指肠进行彻底检查,退镜至胃食管交界处,明确距门齿的距离,并观察贲门口松弛情况和HH大小。用氩离子凝固术电凝标记切除范围,一般情况下,上至齿状线上缘1 cm,下至膈肌食管裂孔压迹处,环周1/2~2/3标记胃食管交界处周围及疝囊部分黏膜。送入一次性黏膜注射针,向黏膜下层注入由靛胭脂溶液、生理盐水、肾上腺素组成的混合液,使黏膜抬举征呈阳性,重复3~5次。于标记外0.5 cm处用Dual刀环形切开,并沿切开边缘逐渐进行黏膜下剥离。观察黏膜下层出血和深层损伤情况,电凝灼烧或止血钳处理创面裸露血管。标本回收,结束手术操作。待患者苏醒后送返病房。
三、术后处理
常规禁食水3 d,胃肠减压,予抑酸、补液、营养支持等治疗。术后1周流质饮食,术后第2周开始半流质饮食,术后第4周恢复正常饮食。从术后第3天开始口服PPI及黏膜保护剂维持至术后4周。
四、主要观察指标
包括术前(基线),术后3、6、12个月时的胃食管反流病健康相关生活质量评价(gastroesophageal reflux disease‑health related quality of life,GERD‑HRQL)评分、胃食管反流病问卷量表(gastroesophageal reflux disease‑questionnaire,GERD‑Q)评分、胃镜检查结果、24 h食管pH值监测结果、食管高分辨率测压结果以及PPI使用情况。
结 果
一、入组情况
研究期间共有10例患者接受HH‑ESD治疗,男6例、女4例,年龄57~77岁,体重指数19~26 kg/m2,病史2~10年。临床表现:反酸10例,烧心8例,胸骨后疼痛5例,呛咳2例。
二、治疗完成情况及并发症发生情况
10例胃食管阀瓣松弛程度均为Hill Ⅳ级[7],均顺利完成HH‑ESD治疗,术中无穿孔、大出血等不良事件,住院时间6~12 d。术后3例出现吞咽困难,其中2例于术后3个月内自行缓解、1例于术后6个月内自行缓解。10例均未转额外的外科治疗。
三、主要观察结果
1.GERD‑HRQL评分结果:本组术前评分19~29分,术后3个月评分0~14分,术后6个月评分0~9分,术后12个月评分0~8分,各例患者的具体评分结果见表1。由表1可见,本组各例患者术后3个月时GERD‑HRQL评分较术前(基线)均有大幅下降,至术后12个月时依旧维持良好效果。
表1 10例巨大HH(长径>3 cm)合并难治性GERD患者行HH‑ESD治疗前后的GERD‑HRQL评分结果(分)
|
患者编号 |
术前(基线) |
术后3个月 |
术后6个月 |
术后12个月 |
|
1 |
28 |
3 |
2 |
0 |
|
2 |
25 |
2 |
1 |
1 |
|
3 |
24 |
0 |
0 |
2 |
|
4 |
20 |
4 |
2 |
2 |
|
5 |
21 |
3 |
1 |
0 |
|
6 |
29 |
9 |
9 |
8 |
|
7 |
24 |
14 |
9 |
6 |
|
8 |
24 |
1 |
1 |
1 |
|
9 |
19 |
1 |
0 |
0 |
|
10 |
22 |
3 |
2 |
3 |
注:HH指食管裂孔疝;GERD指胃食管反流病;HH‑ESD指食管裂孔疝内镜黏膜下剥离术;GERD‑HRQL指胃食管反流病健康相关生活质量评价
2.GERD‑Q评分结果:本组术前评分9~17分,术后3个月评分6~9分,术后6个月评分6~7分,术后12个月评分6~9分,各例患者的具体评分结果见表2。由表2可见,本组各例患者术后3个月时GERD‑Q评分较术前(基线)均有较大幅度下降,至术后12个月时依旧能维持良好效果。
表2 10例巨大HH(长径>3 cm)合并难治性GERD患者行HH‑ESD治疗前后的GERD‑Q评分结果(分)
|
患者编号 |
术前(基线) |
术后3个月 |
术后6个月 |
术后12个月 |
|
1 |
17 |
9 |
7 |
6 |
|
2 |
17 |
6 |
7 |
6 |
|
3 |
16 |
6 |
7 |
9 |
|
4 |
13 |
7 |
6 |
6 |
|
5 |
17 |
6 |
6 |
6 |
|
6 |
15 |
9 |
7 |
9 |
|
7 |
17 |
6 |
6 |
6 |
|
8 |
14 |
6 |
6 |
6 |
|
9 |
15 |
6 |
6 |
6 |
|
10 |
9 |
6 |
6 |
6 |
注:HH指食管裂孔疝;GERD指胃食管反流病;HH‑ESD指食管裂孔疝内镜黏膜下剥离术;GERD‑Q指胃食管反流病问卷量表
3.胃镜检查结果:本组术后食管炎均有好转,胃食管交界处可见白色瘢痕,表面黏膜光滑,翻转胃镜可见疝囊缩小,Hill分级较术前降低,见图1、表3。
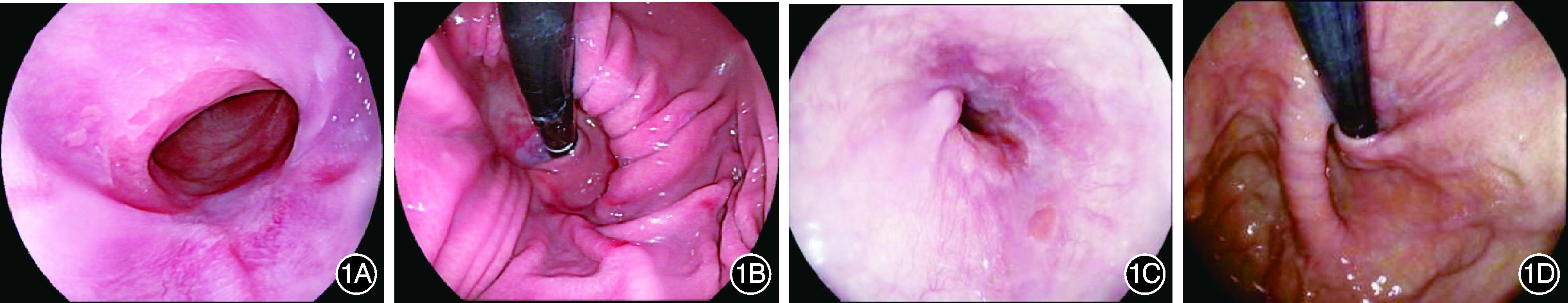
图1 巨大食管裂孔疝(长径>3 cm)合并难治性胃食管反流病患者行食管裂孔疝内镜黏膜下剥离术治疗后的内镜随访所见 1A:术后6个月,胃食管交界处可见白色瘢痕,贲门口缩紧;1B:术后6个月,抗反流瓣膜形成,Hill分级为Ⅰ级;1C:术后12个月,胃食管交界处瘢痕愈合良好,贲门口缩窄;1D:术后12个月,抗反流瓣膜形成,Hill分级为Ⅰ级
表3 10例巨大HH(长径>3 cm)合并难治性GERD患者行HH‑ESD治疗前后的胃镜检查结果
|
患者 编号 |
食管炎分级 |
胃食管阀瓣松弛程度 |
||
|
术前 |
术后12个月 |
术前 |
术后12个月 |
|
|
1 |
LA‑B |
无 |
Hill Ⅳ级 |
Hill Ⅱ级 |
|
2 |
LA‑B |
无 |
Hill Ⅳ级 |
Hill Ⅰ级 |
|
3 |
LA‑C |
无 |
Hill Ⅳ级 |
Hill Ⅱ级 |
|
4 |
LA‑C |
LA‑A |
Hill Ⅳ级 |
Hill Ⅱ级 |
|
5 |
LA‑B |
无 |
Hill Ⅳ级 |
Hill Ⅱ级 |
|
6 |
LA‑C |
LA‑B |
Hill Ⅳ级 |
Hill Ⅲ级 |
|
7 |
LA‑C |
LA‑B |
Hill Ⅳ级 |
Hill Ⅰ级 |
|
8 |
LA‑C |
无 |
Hill Ⅳ级 |
Hill Ⅲ级 |
|
9 |
LA‑B |
无 |
Hill Ⅳ级 |
Hill Ⅰ级 |
|
10 |
LA‑C |
贲门结节样改变 |
Hill Ⅳ级 |
Hill Ⅱ级 |
注:HH指食管裂孔疝;GERD指胃食管反流病;HH‑ESD指食管裂孔疝内镜黏膜下剥离术;LA指食管炎洛杉矶分级,分A~D 4级
4. 24 h食管pH值监测结果:本组术前DeMeester评分30.3~247.1分,术后12个月时为0.2~29.9分。本组各例患者术后12个月时DeMeester评分较术前(基线)均有较大幅度下降,见表4。
表4 10例巨大HH(长径>3 cm)合并难治性GERD患者行HH‑ESD治疗前后的DeMeester评分结果及HH大小
|
患者编号 |
DeMeester评分(分) |
HH长径(cm) |
||
|
术前 |
术后12个月 |
术前 |
术后12个月 |
|
|
1 |
45.4 |
29.9 |
3.0 |
0.0 |
|
2 |
62.7 |
15.0 |
4.5 |
0.0 |
|
3 |
247.1 |
10.4 |
3.0 |
0.0 |
|
4 |
77.4 |
20.0 |
5.0 |
2.0 |
|
5 |
35.4 |
6.1 |
4.5 |
2.0 |
|
6 |
82.2 |
25.1 |
6.0 |
5.0 |
|
7 |
70.2 |
29.5 |
3.0 |
0.0 |
|
8 |
30.3 |
19.1 |
6.0 |
2.0 |
|
9 |
73.7 |
29.1 |
5.0 |
0.0 |
|
10 |
79.6 |
0.2 |
3.5 |
0.0 |
注:HH指食管裂孔疝;GERD指胃食管反流病;HH‑ESD指食管裂孔疝内镜黏膜下剥离术
5.食管高分辨率测压结果:本组术前HH长径3.0~6.0 cm,术后12个月时为0~5.0 cm,各例患者的具体测定结果见表4。由表4可见,本组绝大多数患者术后12个月时HH大小较术前(基线)有较大幅度缩小。
6.PPI使用情况:10例患者中,7例术后12个月时停用PPI,其余3例改为间断口服(表5)。
表5 10例巨大HH(长径>3 cm)合并难治性GERD患者行HH‑ESD治疗前后的PPI使用情况
|
编号 |
术前 |
术后12个月 |
|
1 |
20 mg,2次/d |
停用 |
|
2 |
40 mg,1次/d |
停用 |
|
3 |
20 mg,2次/d |
停用 |
|
4 |
40 mg,2次/d |
停用 |
|
5 |
20 mg,2次/d |
停用 |
|
6 |
40 mg,2次/d |
间断40 mg |
|
7 |
40 mg,2次/d |
间断20 mg |
|
8 |
20 mg,2次/d |
间断20 mg |
|
9 |
20 mg,2次/d |
停用 |
|
10 |
20 mg,3次/d |
停用 |
注:HH指食管裂孔疝;GERD指胃食管反流病;HH‑ESD指食管裂孔疝内镜黏膜下剥离术;PPI指质子泵*制剂抑**
讨 论
PPI是巨大HH合并GERD患者的首选治疗方法,但有研究显示,长期使用PPI会导致骨质疏松症、痴呆症、慢性肾功能衰竭,甚至死亡等不良反应[8]。外科手术和腹腔镜治疗因创伤性和术后并发症等问题,逐渐不能满足人们对新技术发展的需求。因此,发展有效的替代治疗方法非常重要。HH‑ESD是利用ESD技术解决胃食管交界处周围主要解剖学缺陷的内镜技术,本研究结果显示,术后1年的临床疗效值得肯定。
技术方面重点在于ESD的范围。本研究中,切除黏膜的面积需要根据胃食管结合部糜烂情况、疝囊大小而定。一般情况下,切除长度为上至齿状线上缘1 cm,下至膈肌食管裂孔压迹处,关键取决于HH的大小,HH越大,切除长度越长,一般大于4 cm;切除宽度为切除胃食管交界处及疝囊环周的1/2~2/3黏膜,主要取决于反流病变的严重程度,一般LA‑B级及以下,切除约环周1/2黏膜,若LA‑D级则需切除环周约2/3黏膜。切除过小或过大均不利于治疗的效果。切除范围过小,可能无法达到治疗效果,甚至无效,例如编号6的患者,切除范围小于环周1/2黏膜,术后表现未完全达到预期效果,考虑与切除面积偏小相关。而切除范围过大,可能造成局部组织过度纤维化,发生食管下段狭窄或梗阻,出现吞咽困难症状,例如编号7的患者,采取近环周切除的方式,术后虽然反流症状改善,但是出现了较为严重的吞咽困难。
目前就食管黏膜病变切除范围大小与深度的相关研究国内外较为少见,国际上仍未出现共识。有部分学者在研究抗反流手术时提出了不同的见解。日本的Ota等[9]认为,胃食管交界处周围行ESD可缩小裂孔疝,出于安全考虑,切除范围一般为管腔环周1/2。Shimamura等[10]指出,胃食管交界处行类似“蝶形”的切除方式更易出现狭窄,而创面呈“新月形”的切除使得狭窄的发生率降低。但查阅国内外文献,未发现关于巨大HH合并难治性GERD内镜切除范围的说明。总之,黏膜切除的程度以及是否会导致吞咽困难,还需要在未来进一步研究。
另外,我们考虑到吞咽困难的发生不仅与切除范围有关,还与以下3种因素相关。其一,与局部组织正常愈合情况相关。其二,与反流刺激相关,反复的酸反流刺激会导致局部组织愈合减慢,反复纤维化及组织再生极大可能造成局部狭窄。治疗后患者应严格按照医嘱口服PPI及黏膜保护剂维持4周,建议患者保持良好的生活习惯,少食多餐,避免辛辣刺激食物,适当活动,保持合适的体重。其三,我们不能排除个体对HH‑ESD反应的差异性,食管的收缩功能、瘢痕体质也会大大影响治疗效果。
HH‑ESD的优势在于其固有的微创性,且安全性高、手术费用低,不需要昂贵的专用设备,无需置入任何异物,避免了排斥反应对治疗的影响,也不会对后续进行外科治疗造成影响。术中并发症风险可以达到最低,若发生并发症也可以通过内镜技术加以修复,例如吞咽困难症状无法自行缓解者,可通过球囊扩张或支架植入得到解决。HH‑ESD的局限性在于技术要求高,需要经验丰富的内镜医师进行操作,与EMR和射频消融等技术相比,难度较大且耗时。本研究中,由1名经验丰富的内镜医师执行了所有操作过程,因此学习曲线也可能是潜在的限制因素。
综上所述,HH‑ESD用于巨大HH合并难治性GERD的内镜治疗安全、有效,但由于本研究仅评估了少数患者的临床资料,仅对HH‑ESD进行了初步探索,因此,HH‑ESD的实际治疗效果仍需要大量数据及长期随访进行验证。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明
张海静:数据收集和分析,论文撰写与修改;赵海平、胡海清:研究设计、实施与指导,论文修改,经费支持;谢巴图白音、靳春露、芮瑞、李颖、胡志光、刘冠兰:研究实施,数据收集与整理
参考文献
[1] Dean C, Etienne D, Carpentier B, et al. Hiatal hernias[J]. Surg Radiol Anat, 2012,34(4):291‑299. DOI: 10.1007/s00276‑011‑0904‑9.
[2] Yu HX, Han CS, Xue JR, et al. Esophageal hiatal hernia: risk, diagnosis and management[J]. Expert Rev Gastroenterol Hepatol, 2018,12(4):319‑329. DOI: 10.1080/17474124.2018.1441711.
[3] Yang X, Hua R, He K, et al. Laparoscopic hernioplasty of hiatal hernia[J]. Ann Transl Med, 2016,4(18):343. DOI: 10.21037/atm.2016.09.03.
[4] Pandolfino JE, Kwiatek MA, Kahrilas PJ. The pathophysiologic basis for epidemiologic trends in gastroesophageal reflux disease[J]. Gastroenterol Clin North Am, 2008,37(4):827‑843, viii. DOI: 10.1016/j.gtc.2008.09.009.
[5] Argyrou A, Legaki E, Koutserimpas C, et al. Risk factors for gastroesophageal reflux disease and analysis of genetic contributors[J]. World J Clin Cases, 2018,6(8):176‑182. DOI: 10.12998/wjcc.v6.i8.176.
[6] 张海静, 胡海清. 食管裂孔疝诊治进展[J].中华胃肠内镜电子杂志,2020,7(1):33‑38. DOI: 10.3877/cma.j.issn.2095‑7157.2020.01.009.
[7] 谢佳平, 李延青, 赵景润, 等. 胃食管阀瓣与反流性食管炎及食管裂孔疝关系的初步研究[J].中华消化内镜杂志,2008,25(4):193‑196. DOI: 10.3760/cma.j.issn.1007‑5232.2008.04.008.
[8] Schnoll‑Sussman F, Katz PO. Clinical implications of emerging data on the safety of proton pump inhibitors[J]. Curr Treat Options Gastroenterol, 2017,15(1):1‑9. DOI: 10.1007/s11938‑017‑0115‑5.
[9] Ota K, Takeuchi T, Harada S, et al. A novel endoscopic submucosal dissection technique for proton pump inhibitor‑refractory gastroesophageal reflux disease[J]. Scand J Gastroenterol, 2014,49(12):1409‑1413. DOI: 10.3109/00365521.2014.978815.
[10] Shimamura Y, Inoue H. Anti‑reflux mucosectomy: Can we do better?[J]. Dig Endosc, 2020,32(5):736‑738. DOI: 10.1111/den.13632.
DOI:10.3760/cma.j.cn321463-20210612-00378
收稿日期 2021-06-12 本文编辑 顾文景