译者:刘阳1、贾瀛娴2
单位:1.上海市第一妇婴保健院
2.浙江大学医学院附属妇产科医院
5%的妊娠妇女患有慢性高血压,但随着产妇年龄和肥胖症的增加,据估计该发生率还会继续增加。由于它与先兆子痫、妊娠糖尿病、剖宫产、早产和新生儿重症监护病房的发生率升高有关,因此被认为与孕产妇和新生儿的不良结局相关。此外,患有慢性高血压的孕妇具有进展为无法控制高血压的高危风险,需要住院,并容易发生产后并发症,如:急性肾损伤和短暂性脑缺血发作。由于生理性的血压下降,在妊娠早期可能漏诊早期轻度高血压;因此,有必要在孕前咨询时对高血压妇女进行密切监测,以确定潜在的器官损害和优化妊娠结局。
推荐对慢性高血压女性进行抗高血压治疗,因为已证实抗高血压治疗可降低孕产妇严重高血压的发生风险,但对先兆子痫和胎儿生长受限的发病率无改变。孕期血压控制目标仍然存在争议,因为目前证据主要来自于控制孕期高血压的临床试验,该试验提出严格控制,即舒张压< 85 mm Hg,在不影响胎儿安全的情况下,与严重高血压的发生率显著降低相关。现有的抗高血压药物包括:甲基多巴、钙通道阻滞剂、β受体阻滞剂和利尿剂。由于致畸作用,血管紧张素转换酶*制剂抑**和血管紧张素受体阻滞剂是孕妇禁忌,特别是在妊娠前三个月使用。然而,目前对慢性高血压女性特异性降压药如何选择的临床决策尚无明确的共识。
本研究的目的是通过积累现有的文献信息,通过直接和间接比较多种治疗,进行网络meta分析,同时评估抗高血压药物在慢性高血压孕妇中的有效性和安全性。这种综合方法可对所有治疗方法进行同步评估,并为既往患有高血压的女性使用抗高血压药物导致的不良妊娠结局生成一个风险等级,提供临床证据。
材料和方法
研究设计
该网络Meta分析的方案是预先注册并获得在线许可( dx.doi.org/10.17504/protocols.io.ba8bihsn )。这项研究是根据系统评论和Meta分析的扩展声明报告系统评论合并网络Meta分析指南(the Preferred Reporting Items for Systematic Reviews and Metaanalyses Extension Statement for Reporting of Systematic Reviews Incorporating Network Metaanalyses guidelines)设计。我们设计包含随机对照试验(RCT)和观察性队列研究(前瞻性或回顾性)。对所有电子记录的标题和摘要进行了初步筛选,以评估其潜在的合格性;对所有符合或假定符合预先设定标准的文章再进行全文检索。然后,选择所有报告中目标结局的研究。剔除病例对照研究和横断面研究、病例报告、会议记录、海报、动物研究和综述。文献筛选过程由两位作者独立进行;出现分歧时,通过共识或与所有作者讨论来解决。
当研究涉及比较口服降压药对慢性高血压孕妇不良围产期结局(先兆子痫、严重高血压、胎盘早剥、剖宫产、分娩时胎龄、早产、小于胎龄[SGA]和围产期死亡)的影响时,认为研究符合纳入条件。先兆子痫和SGA的发生率被定义为主要结局。SGA被定义为出生体重<10%的同胎龄体重,并且研究报告只有胎儿生长受限的研究不纳入。单臂研究和非高血压对照组不纳入。排除标准包括:妊娠期高血压或妊娠引起的血压异常,非高血压适应症人群摄入抗高血压药物,以及使用血管紧张素转换酶*制剂抑**或血管紧张素受体阻滞剂。
文献检索主要使用Medline、Scopus、Cochrane CENTRAL Register of Controlled Trials (CENTRAL)、Web of Science和clinicaltrials.gov数据库。另外,谷歌学术搜索数据库也用于检索补充。此外,筛选了纳入研究的参考文献列表和该领域以前的系统评价的参考文献列表,以查找可能的其他文章。文献检索截止于2019年12月15日。搜索关键词:抗高血压药物”[Mesh]和“妊娠”[Mesh],结合抗高血压药物列表(硝苯地平、氨氯地平、拉贝他洛尔、阿替洛尔、平多洛尔、奥司洛尔、甲基多巴、酮塞林、利尿剂、β受体阻滞剂、钙通道阻滞剂)。在文献检索过程中没有使用语言或日期限制。
数据提取
主要结局为子痫前期和SGA的发生率。次要结局是重度高血压、胎盘早剥、剖宫产、分娩胎龄、早产和围产儿死亡。提取研究特征包括:研究设计提取的方法学特征包括研究设计、国家、研究对象选取标准、重度高血压和先兆子痫的定义、阿司匹林的使用、患者人数、孕妇年龄、体重指数、收缩压基线、胎次、吸烟、继发性高血压比例、高血压持续时间和产科并发症史。
定义
子痫前期是妊娠20周后发现的新发高血压(收缩压>140mmHg和/或舒张压 > 90mmHg),并伴有蛋白尿或母体终器官功能障碍。重度高血压指持续收缩压≥160mmHg和/或舒张压≥110mmHg。早产为在37周之前分娩;SGA被定义为出生体重小于10%的同胎龄体重。
统计分析
meta分析采用R语言进行统计分析。随机对照试验和观察性研究分别合并。主要分析仅基于随机对照试验的结果。置信区间(CI)设为95%。拟合了随机效应频度网络meta分析模型,提供了比值比(OR)、标准化平均差和95% CI的汇总估计,同时考虑了直接和间接比较。在分析前对优势比值进行对数转换,并对最终结果进行指数化,使其易于解释。与安慰剂组相比,所有治疗组的估计效果大小构建可视化森林图。建立了排行榜,描述抗高血压药物之间的相对效果。根据治疗的概率大小进行排序,范围从0-1。 P 值越高表明不良结果的发生率越高。因此,概率值最高的治疗被认为是最差的治疗。通过构建热图用于总结治疗排序结果。敏感性分析是通过单独分析使用阿司匹林预防先兆子痫的研究进行。
异质性通过计算不一致指数和研究间差异来量化;通过估计95%的预测区间来评估其对结果的影响。具体来说,95%的预测区间反映了根据IntHout 等人提出的公式计算未来人口预期的影响。通过观察对比调整后漏斗图,对可能存在的小研究效应进行检验,评估发表偏倚。采用Egger’s回归法、Mazumdar秩相关检验、Thompson-Sharp’s检验法评估漏斗图的不对称性。
通过比较分组研究中潜在混杂因素的分布来检验传递性假设的合理性。潜在的影响因子包括:产妇年龄、体重指数、基线收缩压、胎次、吸烟、高血压持续时间和产科并发症史。在有足够数据的情况下,采用非参数Kruskal-Wallis检验进行分布比较。没有进行患者特征的meta回归来避免生态学谬误的风险,因为数据在研究水平上是可用的。因此,在不同的研究中,研究对象的特征可能会有所不同,使用综合统计可能会导致对个体特征的误导性结论。网络的一致性通过一个全局(设计-处理交互作用)测试和一个局部(从直接证据分离中分离间接证据)测试进行统计评估。网络一致性通过总体(治疗相互作用)检验和局部(间接证据与直接证据分离)检验进行统计分析。
质量评估
采用Cochrane偏倚风险工具对纳入的RCT进行质量判断,并根据随机序列、盲法、分组隐匿、不完全结果和选择性报告等因素将RCT分为低、高或不明确的等级。队列研究的质量通过干预非随机研究偏倚风险(ROBINS-I)工具进行评估。特别是,通过对混杂、研究对象的选择、干预类型、偏离预期干预、数据缺失、测量和结果报告等内容的检查,研究被评估为低、中、高或临界偏倚风险等级。
基于建议评估的分级、发展和评价框架(the Grading of Recommendations Assessment, Development and Evaluation framework),本研究采用网络meta分析法分析置信度,评价证据的可信度,并评估可能存在的研究内偏倚、跨研究偏倚、间断性、不精确性、异质性和不一致性。本研究选择平均研究质量来总结每个网络估算的偏倚风险,根据ROBINS-I或Cochrane偏倚风险工具对研究内偏倚分类:低、不确定或高。通过漏斗图的视觉检验和不对称检验判断跨研究偏差,间接领域评估了研究与网络元分析研究问题的相关性。不精确性是通过参考置信区间是否跨越临床重要效应来判断,置信区间定义为目标结局发生率增加或减少10%。异质性通过95%的预测区间来衡量,并通过将间接证据与直接证据分离检验的显著性来评估。
结果
共检索5086篇研究,其中4491份在删除重复档案后进行了筛选。根据研究纳入排除标准,最终研究纳入14个随机对照试验和8个队列研究(3个前瞻性研究和5个回顾性研究)。先兆子痫定义中最常见的叠加性子痫前期是既往患有高血压的妇女发生蛋白尿。6项研究涉及阿司匹林用于预防高危妇女的先兆子痫。研究对象的中位年龄为31.3岁(四分位间距为29.05-33.8),收缩压基线为140 mm Hg(四分位间距为136-143)。大多数研究(40.9%)从欧洲招募;5项研究(22.7%)包括来自北美的患者;3项研究(13.6%)包括来自亚洲的患者;2项研究(9.1%)包括来自非洲的患者,其余3项研究来自巴拿马,巴西和阿根廷。所有处理之间的直接比较都用网络图来说明(图1)。
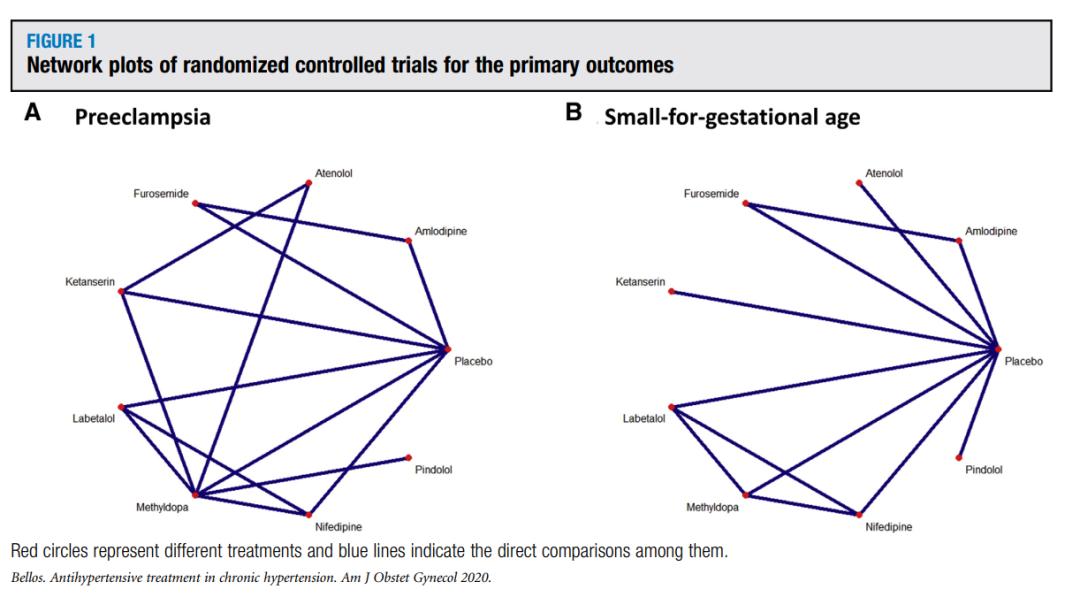
主要结果
降压药的相对疗效和安全性排行榜见图2。
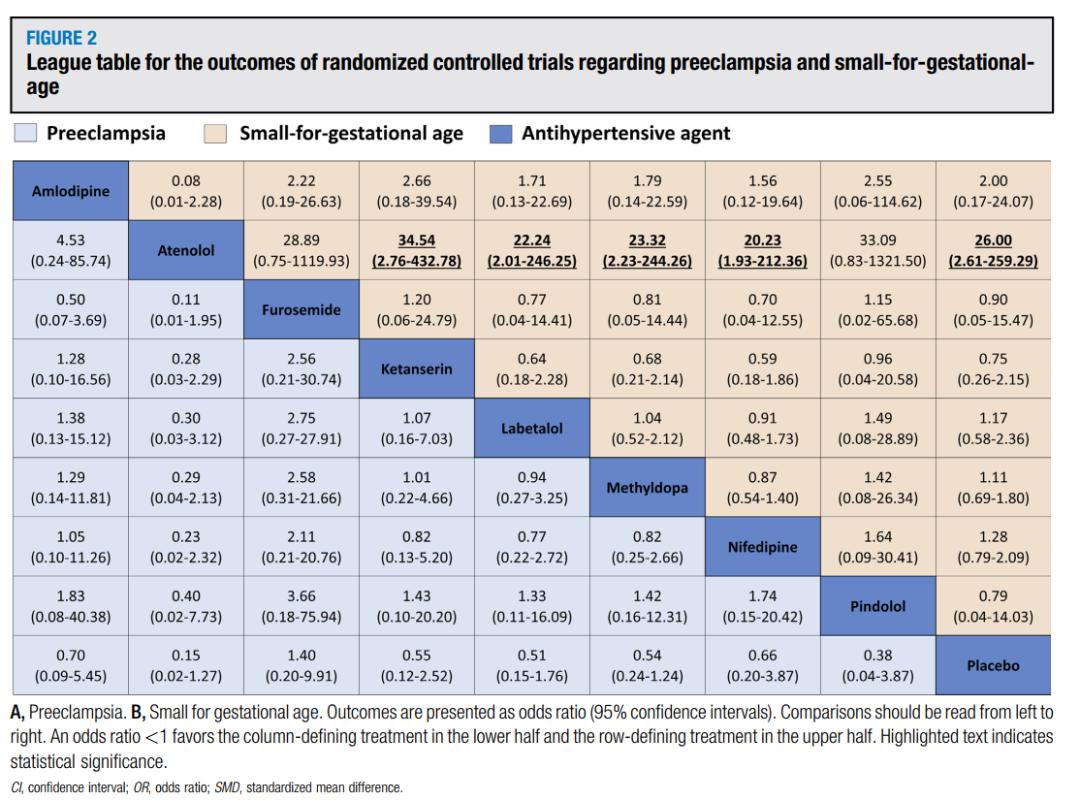
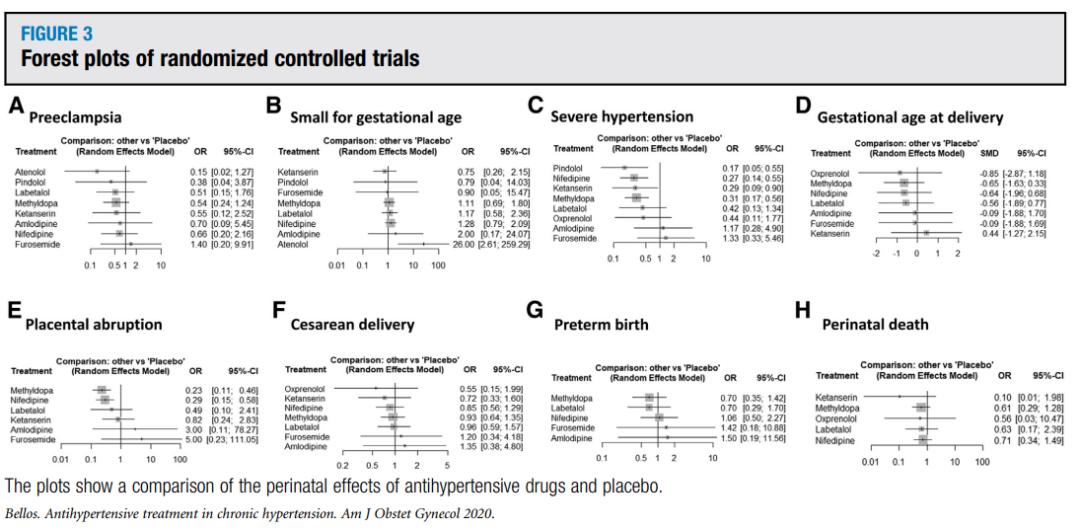
关于子痫前期,9项RCTs(1380例患者)比较了8种抗高血压药物与安慰剂的有效性。没有证据表明使用氨氯地平、阿替洛尔、呋塞米、酮色林、拉贝洛尔、甲基多巴、硝苯地平和平多洛尔可以预防先兆子痫(图3)。
最高的概率值为呋塞米( p = 0.78)和安慰剂( p = 0.76;图4)。
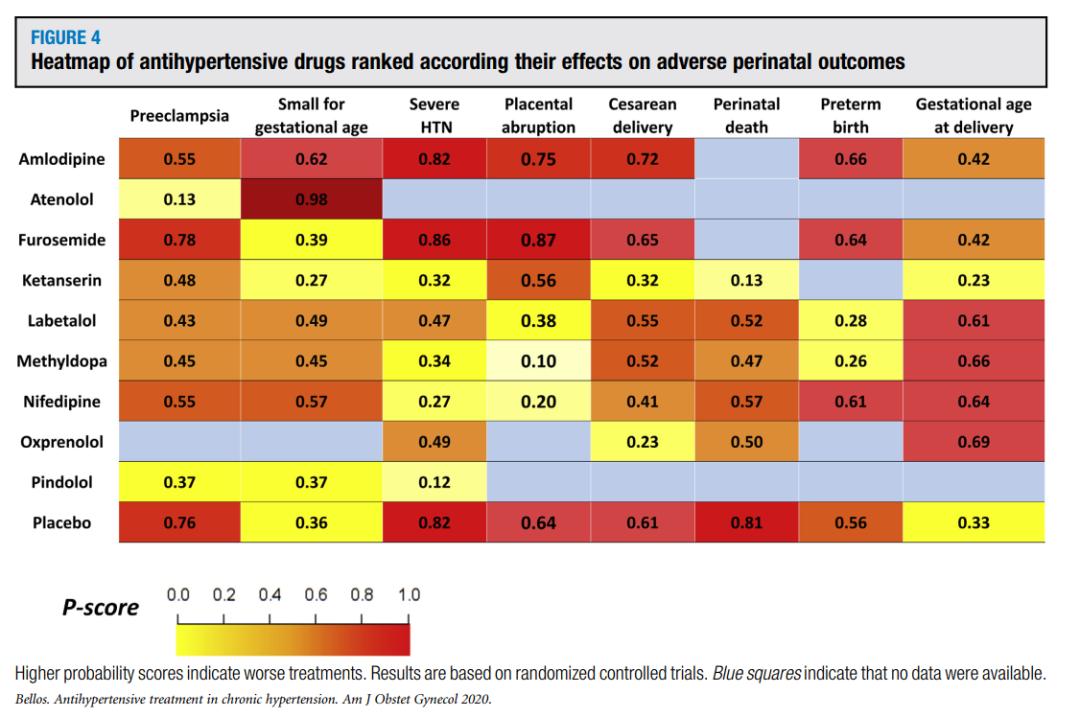
关于SGA的结局,7项研究(1120名患者)比较了8种抗高血压药物与安慰剂的效果。与未服用药物相比,服用阿替洛尔的SGA风险显著增加(OR,26.00; 95% CI,2.61-259.29; 图3)。因此,阿替洛尔被认为是预防SGA最差的治疗,其概率分值为0.98(图4)。
通过8项随机对照试验(1267例)评价重度高血压的发生率,并与9种抗高血压药物进行比较。使用硝苯地平(OR, 0.27; 95% CI, 0.14-0.55)、甲基多巴(OR, 0.31;95% CI, 0.17-0.56),酮色胺(OR, 0.29;95% CI, 0.09-0.90),平多洛尔(OR, 0.17;95% CI, 0.05-0.55;图3)后重度高血压的发生风险明显降低。呋塞米( p = 0.86),氨氯地平( p = 0.82)和安慰剂( p = 0.82;图4)的P值最高,3者之间无显著差异。5项RCTs(1064名患者)评估了胎盘早剥,结果显示硝苯地平(OR,0.29; 95% CI,0.15-0.58)和甲基多巴(OR,0.23; 95% CI,0.11-0.46;图3)的使用可显著降低风险。关于剖宫产分娩,纳入1110名妇女的6项随机对照试验,比较7种抗高血压药物的效果。
6项随机对照试验(1258例患者)评估了围产期死亡,这些试验比较了5种药物和安慰剂。没有证据表明使用酮色林、拉贝洛尔、甲基多巴、硝苯地平和氧烯洛尔会改变围产期死亡风险。虽然待评价药物和安慰剂之间的差异无显著性,但是安慰剂 P 值最高( P = 0.81)。4项RCTs(926例患者)评估早产的风险,表明使用任何降压药(氨氯地平、呋塞米、拉贝洛尔、硝苯地平、甲基多巴)均无显著改变。同样,7项研究涉及分娩胎龄数(1318例患者),氨氯地平、呋塞米、酮塞林、拉贝洛尔、硝苯地平、甲基多巴、氧烯洛尔与安慰剂之间无显著差异(图3)。
列队研究结果
队列研究评估显示,没有降压药与显著降低子痫前期发生率相关;然而,当使用阿替洛尔(OR,5.03; 95% CI,3.17-7.97)、拉贝洛尔(OR,4.92; 95% CI,2.50-9.69)和甲基多巴(OR,2.78; 95% CI,1.46-5.29)时,SGA 的风险显著增加。使用拉贝洛尔(标准均数,-1.02;95%CI,–2.00––0.04)和甲基多巴(标准均数,-0.90;95%CI,–1.51––0.28)治疗的女性,分娩胎龄显著降低。使用阿替洛尔(OR,3.67; 95%CI,1.29–10.38)、拉贝洛尔(OR,10.48; 95%CI,2.71–40.56)和甲基多巴(OR,6.14; 95%CI,1.72–21.97)增加早产风险。与围产期死亡相关的危险因素均无统计学差异。由于研究数量不足,对剩余终点进行队列研究的定量综合是不可行的。
敏感度分析
关于阿司匹林联合用药的数据较少,仅有6项研究,结果表明硝苯地平、甲基多巴、酮色林和拉贝洛尔降低了重度高血压的发生率。拉贝洛尔的使用与SGA高风险相关,虽然显著性较小(OR,1.95,95% CI,0.99-3.84)。尚无研究评估阿替洛尔联合阿司匹林的应用结局。
不一致性评估
潜在混杂因素(产妇年龄、体重指数、基线收缩压、胎次、吸烟、高血压持续时间和产科并发症史)的分布没有显著差异。因此,未发现对传递性假设的威胁。除子痫前期的发生 p = 0.001外,按治疗设计的相互作用检验并没有发现整体不一致的证据。局部评估直接和间接证据的不一致性见。构建比较调整后的漏斗图,显示小规模研究对子痫前期预后的潜在影响(Egger’s test, p = 0.01)。
质量评估
对RCT的评估引起研究人员和受试者之间盲法应用的关注,因为9项研究采用了开放标签设计或没有充分描述盲法的流程。队列研究中,3项研究存在较低的偏倚风险;余5项研究被认为存在中度偏倚风险,主要是因为潜在的混杂因素。应指出的是,在ROBINS-I工具中缺少数据和报告结果的模块是缺乏可用信息,因为大多数研究没有报告缺失数据的具体数量,并且很少有研究提到委员会批准的研究方案。ROBINS-I和Cochrane偏倚风险工具所示,研究中存在一些研究内偏倚,但由于大多数研究都是根据目前的研究问题设计的,因此在间接领域没有降级。此外,除了对子痫前期和SGA结果的具体比较外,在报告偏倚方面没有发现任何问题。对不精确的主要关注点在于反映了大多数比较中置信区间的宽度。尽管研究存在不一致性,但异质性的影响在大多数比较中并不明显。
讨论
本荟萃分析收集了有关妊娠期慢性高血压治疗的最新数据,并比较了所有口服降压药的疗效和安全性。高质量的证据表明,硝苯地平和甲基多巴的使用可以预防重度的高血压,尽管没有降压药能够降低叠加性先兆子痫的发生率。硝苯地平和甲基多巴也与胎盘早剥率明显降低有关,尽管现有数据有限。另一方面,人们对β受体阻滞剂的新生儿安全性提出了担忧。特别是,阿替洛尔和拉贝洛尔均显著增加了SGA的风险,并与剖宫产率增加相关。此外,中等质量的证据表明,甲基多巴也与增加SGA风险有关,尽管这种结果的重要性对该药物而言微不足道。结果是硝苯地平表现出最好的治疗效果,因为它可以有效降低严重高血压的发生风险,而不会增加新生儿并发症的发生率。应当指出的是,口服硝苯地平在重度妊娠高血压的情况下也已成为一种有效的治疗方法,因为与静脉注射拉贝洛尔相比,它与持续性高血压的发生率较低和更少的母体不良反应有关。
该分析的结果与先前的研究一致,该研究报告了β-受体阻滞剂暴露引起的SGA风险增加。特别是,Duan等人证明,妊娠期间使用阿替洛尔和拉贝洛尔可导致新生儿出生体重较低和极低出生体重儿的发生率升高,而在美托洛尔和普萘洛尔中未观察到这种结果。因此,建议将SGA与单个药物作用相关联,而不是作为该类型药物的集体效应。目前存在几种假定的机制推测β受体阻滞剂对胎儿生长的影响。其中值得注意的是β受体阻滞剂的负性频率和负性肌力作用可能会降低母体和胎儿的心输出量,从而影响胎盘灌注和胎儿的发育。另外,β2-肾上腺素能受体参与了子宫肌层的舒张,因此非选择性β-受体阻滞剂可以抑制该效应。
先前的一项荟萃分析表明,在孕早期使用β受体阻滞剂与心血管和神经管缺陷的风险升高以及唇腭裂的发生率增加有关。两项被排除的病例对照研究评估了β受体阻滞剂在用于慢性高血压时的潜在致畸作用。特别是,Caton等人证明,高血压妇女的β受体阻滞剂的摄入与新生儿的左右心室畸形有关,而甲基多巴暴露的新生儿中这种作用并不存在。此外,Bánhidy等人表明,严重的高血压与食管闭锁和狭窄的发生率增加有关,尽管这不能归因于任何特定类型的降压药。然而,目前很难确定上述观察结果与高血压之间的因果关系,这主要是由于现有的研究是回顾性设计。
研究的优缺点
该网络荟萃分析通过系统地搜索6个文献数据库,并在该领域中收集了所有可用的证据,并同时评估了9种降压药对已有高血压的孕妇的疗效。研究选择过程严格,排除了任何妊娠期高血压病例,仅包括孕前高血压的妇女。拟合的模型能够根据治疗对围生期结局的影响对治疗措施进行排名。对异质性进行了彻底的评估,并对证据的质量进行了评估。大量的统计分析以评估异质性对研究结果的影响。该荟萃分析通过更全面的方法评估了个别降压药选择的现有证据,扩展了先前研究的结果。
另一方面,本分析同时包括RCT和观察性队列研究,这可能使结果的解释变得复杂。但是,将观察证据包括在一致的网络中可能是合理的,因为它可以评估更大且更具代表性的人群,并提供与临床实践直接相关的真实证据。为了解决这个问题,该研究主要分析仅基于随机对照试验,而对队列研究结果进行了单独的核查。RCT和队列研究均未显示任何降压药与先兆子痫的发生率之间有显著变化。此外,尽管拉贝洛尔与SGA之间的相关性主要是由队列研究得出的,但两种类型的研究均提示阿替洛尔与较高的SGA风险显著相关。还应注意,有关重度高血压的结果主要基于RCT,这提供了有关硝苯地平和甲基多巴影响的大量证据。另一方面,RCT并未评估阿替洛尔对剖宫产率的潜在影响,该结果仅基于一项队列研究。此外,尽管队列研究表明,使用阿替洛尔、拉贝洛尔和甲基多巴会增加早产的风险,但在RCT和合并结果中未观察到这些关联。还应指出,甲基多巴与分娩时降低胎龄之间的潜在联系是由队列研究得出的,未经RCT证实。
此外,某些终点事件的研究较少,尤其是胎盘早剥。因此,需要在较大的人群中进行重复以得出可靠结论。此外,剖宫产结局的分析也可能会有问题,因为缺乏选择性和急诊剖宫产的信息;因此,需要进一步的研究来阐明β受体阻滞剂对分娩模式的确切影响,并阐明所涉及的病理生理机制。应当指出,关于阿司匹林与降压治疗联用的证据很少。此外,有关氧烯洛尔和呋塞米的数据是有限的,仅来自两个开放标签的RCTs。因此,无法得出关于它们对妊娠的确切影响的安全结论。值得申明,降压药的确切剂量尚未报告,并且可能有很大差异,尤其是在队列研究中。最佳的降压药方案及剂量取决于降压目标,仍有待未来的RCT进一步确定。
对当前临床实践和未来研究的启示
这项荟萃分析表明,硝苯地平可能是慢性高血压的孕妇合理的治疗选择,因为它可以有效降低发生重度高血压的风险,而又不损害胎儿的安全性。相反,阿替洛尔与更高的SGA发生率有关,这引起了人们担忧其对胎儿发育的影响。需要未来大规模设计良好的RCT来验证这些结果并提供最常用处方降压药的正面对比,以阐明其相对疗效。降压药的使用必须考虑其经济成本参数。此外,通过评估治疗对长期终点(尤其是新生儿神经发育和行为结局)的影响,未来研究的随访应该是足够的。最后,需要进一步的研究来确定妊娠期间的确切血压控制目标,以提供有关降压药方案和剂量的临床指导。
结论
在已有高血压的孕妇中使用阿替洛尔作为降压药与SGA的发生风险显著增加有关。服用硝苯地平和甲基多巴后,重度高血压的发生率明显降低。没有药物会影响子痫前期发展的风险。未来面对面的RCTs应验证这些结果,并为选择慢性高血压孕妇的降压治疗方案和目标血压控制提供指导。
【参考文献】
1. I. Bellos, V. Pergialiotis, A. Papapanagiotou, D. Loutradis, G. Daskalakis. Comparative efficacy and safety of oral antihypertensive agents in pregnant women with chronic hypertension: a network meta-analysis. Am. J. Obstet. Gynecol., 223 (4) (2020), pp. 525-537, 10.1016/j.ajog.2020.03.016
2. H. Orbach, I. Matok, R. Gorodischer, et al. Hypertension and antihypertensive drugs in pregnancy and perinatal outcomes. Am J Obstet Gynecol, 208 (2013), pp. 301.e1-301.e6
3. A.M. Panaitescu, S. Roberge, K.H. Nicolaides. Chronic hypertension: effect of blood pressure control on pregnancy outcome. J Matern Fetal Neonatal Med, 32 (2019), pp. 857-863