糖尿病发病率越来越高,各科里都有多少不等的糖尿病人。现在好像哪个医生都能开些降糖药物。好像哪个医生都会看糖尿病,反正降糖药病人用了,其他就看血糖了。但是一牵扯到病人需要胰岛素治疗,胰岛素该怎么用的问题,都会忙不迭的请我们会诊。我经常会告诉他们,专科的事情交给专科去做,胰岛素的治疗原则很多,要想用好,还是需要好好学习学习的。
目前,临床上应用的胰岛素包括动物胰岛素、人胰岛素及胰岛素类似物。其中人胰岛素具有免疫原性低、长期使用安全可靠、效价比高等优点,在临床中应用最广泛,在糖尿病的血糖管理中作用突出。胰岛素类似物包括超短效(速效)胰岛素类似物和(超)长效胰岛素类似物,因作用时间不同,胰岛素类似物有其各自特点,使用和剂量调整原则与人胰岛素基本相同。
胰岛素治疗人群与时机的合理选择
除了2型糖尿病之外,其他类型的糖尿病一旦确诊,就要考虑使用胰岛素治疗。
根据大型循证医学证据,高血糖具有“代谢记忆效应”,而早期使用胰岛素,可以更好地控制代谢异常,有效延缓并发症的发生和发展。因此,2型糖尿病在大剂量的口服抗糖尿病药物联合治疗3个月以上,血糖仍然不能达标者,则可尽早启动胰岛素治疗。

如果患者具备以下五个特征之一,则需立即启动胰岛素治疗:
1、典型的三多一少症状;2、空腹血糖超过13.9mmol/L;3、餐后血糖超过16.7mmol/L;4、糖化血红蛋白超过9.0%;5、具有酮症或者酮症酸中毒等急性并发症。
对于2型糖尿病患者,假如已经出现了严重慢性并发症或合并症,或伴有感染、分娩、大手术、急性心梗及脑血管意外等应激状态,亦需要使用胰岛素治疗。
如果糖尿病患者合并肝功能及肾功能不全,或严重的营养不良等,胰岛素是首选的治疗措施。
初发糖尿病是否需要短期使用胰岛素强化治疗,目前观点不一,国际权威指南尚未将其纳入一线治疗流程之中。
胰岛素治疗剂量的确定和调整
胰岛素治疗剂量的个体差异很大,这也是许多临床医生比较棘手的地方,确定治疗剂量和剂量的调整应该遵循个体化原则。
初始剂量宜小,此后根据治疗反应逐渐加量。一般而言,1型糖尿病患者初始剂量为0.3-0.5u/kg/d,2型糖尿病初始剂量0.4-0.8u/kg/d。对胰岛素敏感、危重或者老年的患者初剂量应从0.1-0.3u/kg/d起始,每次增减以2u为宜。
要密切观察血糖变化情况,剂量的调整建议“小步快走”,即小量调整,勤调整的原则,防止严重低血糖出现。
胰岛素治疗方案的制定
制定个体化的血糖控制方案是临床需要遵循的原则之一。临床医生在制定胰岛素方案、剂量调整和设定糖尿病血糖控制目标时,除了考虑病理生理因素外,还必须考虑安全性,患者的经济条件等。同时,在治疗过程中,应及时进行临床评估,调整治疗方案。
目前,临床中常见的胰岛素治疗方案有每天1次或2次基础胰岛素联合口服药物、每天2次或3次预混胰岛素方案、多针注射方案以及胰岛素泵强化治疗方案啊。各种方案适用于不同的临床情况,应根据患者的病情、治疗意愿、经济能力、生活方式和血糖表现作出选择。
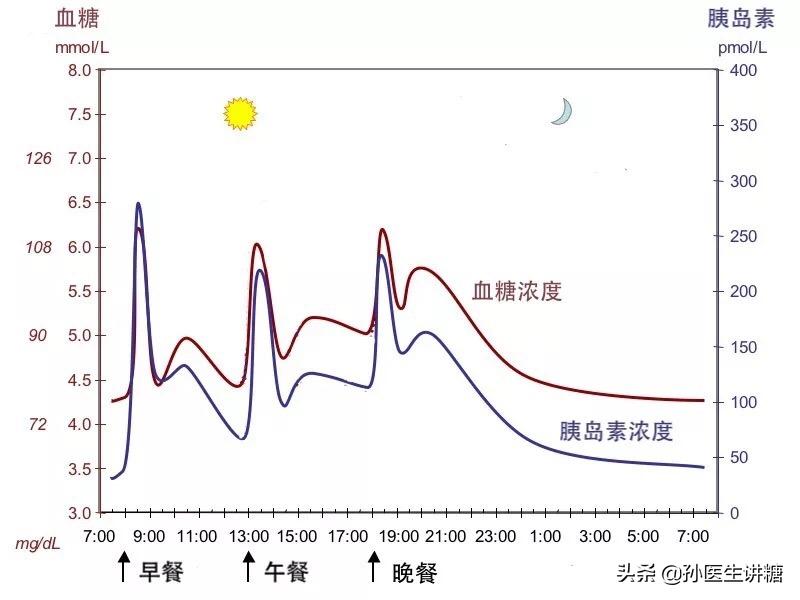
临床上,每天2次预混胰岛素注射是国内比较常见的胰岛素治疗方案。这种方案虽然方便,但存在如下缺点:
- 1、欠灵活:这类胰岛素需要固定时间注射,固定时间加餐和进食。
- 2、注射次数多:相对于每天1次的基础胰岛素注射,预混胰岛素注射次数较多,由此降低了患者的依从性。
- 3、血糖波动大:大多数中国糖尿病患者的生活方式是每日三餐,注射预混胰岛素经常使午餐时的血糖难以控制。
- 4、空腹血糖难以控制:晚餐前注射的预混胰岛素中包含的中效胰岛素往往不能覆盖整个夜间,以致出现早晨的空腹高血糖。
- 5、夜间低血糖发生率高:预混胰岛素中的中效胰岛素在其作用高峰时导致夜间低血糖。
一日多次胰岛素方案,于三餐前皮下注射短效胰岛素,每日2次注射中效胰岛素或者睡前1次注射长效胰岛素如甘精胰岛素等,使夜间体内维持一定的胰岛素浓度。其显著的优点是较易达到血糖控制的目标,能提供随进餐所需的理想胰岛素浓度。

胰岛素泵治疗可模拟自身胰岛素的生理性分泌特征,能够是血糖控制更加理想,适合于1型糖尿病以及需要快速降低血糖的其他类型糖尿病。
胰岛素治疗的基本原则

个体化原则
糖尿病治疗的关键之一就是把握个体化原则。无论是血糖控制目标,还是药物种类和剂量的选择,都需要以患者为中心,做到因人而异。胰岛素的使用在剂量选择、剂量确认、注射时间等方面坚持个体化方针。长期高血糖但有一定胰岛功能的糖尿病患者,甘精胰岛素治疗后自身胰岛功能有一定恢复,此时应及时逐步减少胰岛素用量。由动物胰岛素转向人胰岛素时剂量应减少15-20%。在积极使用胰岛素的同时,应注意联合用药,对于肥胖(BMI>28)的糖尿病患者,首先选择的应该是在口服药物充分治疗的基础上再起始胰岛素治疗。
早期启动原则
无论哪种类型的糖尿病,患者都具有胰岛素绝对或相对不足的现象,因此,及时启动胰岛素治疗至关重要。鉴于高血糖的“代谢记忆”效应,早期使用胰岛素不仅有利于血糖的控制,对延缓或者防止慢性并发症的发生和发展起到举足轻重的作用。延缓胰岛素的使用,是典型的临床惰性,此类“心理性胰岛素抵抗”现象,是糖尿病治疗的总达标率不尽如人意的罪魁祸首之一。
联合用药原则

合理的联合用药能有效避免或者减少药物不良反应的产生,单独使用胰岛素的主要不良反应是低血糖和体重增加。推荐采用胰岛素和口服药联合方案,以增加降糖疗效,同时减少低血糖和体重增加的发生风险为原则。使用二甲双胍、葡萄糖苷酶*制剂抑**与胰岛素联用可以减少体重增加,并且能够减少外源性胰岛素的用量。胰岛素促泌剂与胰岛素的主要不良反应都是低血糖和体重增加因此,除使用基础胰岛素外,不建议其他种类胰岛素和促泌剂的联合使用。对于肥胖的个体,联合使用胰岛素和肠促胰素系列产品如GLP-1类似物和受体激动剂具有明显的优势。另外,联合DPP-4*制剂抑**也是不错的临床治疗方案。
最适剂型原则
动物胰岛素目前的使用逐渐减少,人胰岛素与人体自身分泌的胰岛素结构完全相同,而胰岛素类似物通过改变胰岛素结构而改变胰岛素的药代动力学特征发挥作用。胰岛素类似物在糖化血红蛋白达标率、胰岛素的使用剂量、体重增加、严重低血糖和副作用方面与人胰岛素相当,长效胰岛素类似物对夜间低血糖的改善明显优于中效胰岛素。选择胰岛素剂型时,应综合考虑到胰岛素的有效性、安全性及相应的医疗费用、患者病情及其支付能力等多方面因素。
避免低血糖原则
胰岛素是把双刃剑,拥有卓越的降糖效果,也难免出现过度降糖产生的低血糖风险。对已合并心脑血管疾病或具有心脑血管疾病危险因素的患者,尤其是老年糖尿病患者,过于严格的降糖治疗可能产生潜在的低血糖风险,进而抵消心血管获益。卒中或者危重症对低血糖的耐受性更低。因此,要采取相对宽松的降糖治疗策略和目标值,并做好低血糖的宣教工作,教导低血糖的识别和处理。
最少体重增加原则

点击了解胰岛素的副作用糖尿病人所畏惧的胰岛素究竟有什么副作用?说明白你就不怕了体重增加是胰岛素最常见的不良反应之一,也是导致医患双方排斥胰岛素治疗的主要原因。因此,在时时胰岛素治疗的过程中,一方面要选择合适的剂型和剂量,还要根据患者的具体情况,设立合适的降糖目标,并采取联合治疗策略,使体重增加得到更好的遏制。
最小用量原则
过量使用胰岛素,在降低血糖的同时,会产生一系列不良反应。因此,在临床实践中,要通过联合用药,尽量减少胰岛素用量。对于胰岛素抵抗严重的患者,需要及时查找原因,并进行针对性治疗。不建议一味增加胰岛素用量来降低血糖。
最佳依从性原则
对于胰岛素的使用,医患双方都有心理性抵抗的习惯。有些患者必须使用胰岛素,但会因为胰岛素的不良反应或者带来的麻烦而自动终止用药。所以,起始胰岛素治疗,最好先使用注射次数少,不受进餐限制的基础胰岛素。需要多次用药时,选择方便的速效胰岛素。联合用药时,注意减少口服降糖药物的服药次数,避免一个患者使用餐前、餐中、餐后分开使用的药物,漏用或者错用都不能达到我们希望的效果。
剂量调整和方案优化原则
胰岛素治疗需要根据血糖情况随时调整剂量,同时,当治疗方案欠佳时,要及时优化方案。在基础胰岛素治疗的基础上,于主餐前追加速效胰岛素。使用预混胰岛素的患者,假使频发低血糖,则需要减少剂量,或者改换成每日一次的长效胰岛素类似物。肾功能不全或者终末期肾病,肾脏对胰岛素的降解显著减少,同时胰岛素排出速率下降,胰岛素可能在体内蓄积,加之肾糖原合成和分解减少,会出现低血糖频发,这样就需要减少胰岛素用量。
血糖监测原则

血糖监测是糖尿病治疗的五驾马车之一,监测的频率取决于治疗的目标和方式。根据血糖测定的数值,及时调整胰岛素用量,当然在治疗过程中,应加强糖尿病教育,通过多学科的专业合作,促进与提升患者的自我管理能力。
综上所述:胰岛素的选择应该兼顾有效性、安全性、方便性、经济性的原则,不仅让患者能降血糖,还方便用,不出现严重的低血糖反应,还要兼顾患者的经济条件。临床医生要以人为本,制定的方案要让患者能坚持下去,方是一个好的治疗方案。
#关注糖尿病# #清风计划# @健康真相官