新冠肺炎全球流行,严重威胁人类健康。心血管疾病、糖尿病、肥胖患者感染后更易发展成重症,表现出高住院率和高死亡率,引起内分泌和代谢领域的临床、基础科研工作者的密切关注。来自加拿大多伦多大学的国际著名糖尿病、肥胖和肠道疾病临床科学家Daniel J. Drucker于2021年1月21日在 Cell Metabolism 上发表了题为《 Diabetes, obesity, metabolism, and SARS-CoV-2 infection: the end of the beginning 》的文章,分析了2020年以来发表的相关数据,介绍了肥胖和糖尿病患者中新冠肺炎的易感性、流行病学、免疫反应、危重疾病严重程度的新数据,阐述了代谢紊乱与病毒诱导的免疫反应和感染持续性的关系,以及脂肪和胰岛中ACE2表达、血糖控制、胆固醇代谢、降糖降脂药物的重要性,重点讨论了存在争议和未解决的问题。
流行病学
糖尿病或肥胖患者的新冠肺炎流行病学
糖尿病和肥胖不影响新冠的易感性,但是I型糖尿病(T1D)、II型糖尿病(T2D)和肥胖病人患新冠肺炎后通常出现重症和危重症的概率及住院率更高。2020年11月20日,国际重症急性呼吸道和新发感染病联盟ISARIC报告的95966例临床确诊新冠患者中糖尿病和肥胖患者分别是17.4%和13.4%。纽约12家医院报告2020年3月1日至4月4日间5700病例中糖尿病和肥胖患者分别占33.8%和41.7%。
T1D病新冠患者不一定表现出显著上升的住院风险和更严重的疾病程度。但是,法国CORONADO项目报道,65岁以上至75岁的T1D病老年新冠患者有更高的死亡率。T2D病新冠患者的全因死亡率会有所上升。Barron等人对2020年3月1日至5月11日期间英国死亡的23698例新冠患者分析发现,1/3的死者患有糖尿病,其中,T1D占1.5%,T2D占31.4%,年龄、性别和地理区域等因素矫正后,T1D和T2D住院中新冠相关死亡率的比值比分别为3.51和2.03。值得注意的是,在年龄小于50岁的T1D队列中没有死亡病例。糖尿病(包括T1D和T2D)与额外死亡率的相关性独立于年龄、性别、种族、社会经济贫困和心血管共病。另外,英国一项新冠调查显示,患有糖尿病等基础病者死亡率更高,糖基化血红蛋白百分比(%HbA1c)能反映糖尿病患者的新冠死亡风险,%HbA1c在第三四分位数以上的T1D患者的死亡率和%HbA1c相关,但是%HbA1c在7.6以上的T2D患者的死亡率和%HbA1c相关。T1D和T2D患者过高或过低的BMI都和死亡率相关。
多项报告显示,肥胖患者(无论其有无T2D)有更高的住院率和更重的疾病程度。对美国14个州2020年3月1日至5月31日的监测的6760例住院患者调查显示,72.5%的患者有肥胖。英国2020年3月16日至4月26日的640例调查显示,BMI在25-29、30-34.9和>35的住院风险比分别为1.39、1.7和3.38。I-III类肥胖与机械通气和死亡率之间的相关性在50岁以下的人群中最为显著。孟德尔随机化研究显示BMI与重症新冠肺炎之间存在潜在的因果关系。
总结和待研究的问题
大量证据支持患有T2D和肥胖病的新冠患者预后较差。T2D和肥胖经常同时发生,肥胖的影响可能反映的是T2D的影响。但是T2D促进新冠病毒致病性的机制尚不明确。T2D加重新冠致病性的病理生理学原因可能包括基础炎症水平加重、适应性免疫响应缺陷、内皮功能障碍和凝血相关并发症(凝血障碍在武汉的新冠重症住院病人中有观察到)。BMI升高和新冠症状严重程度以及预后的关系不是线性的,在年轻人(包括儿童)中相关性更强;由于心血管代谢等风险因素,在成年人中这种相关性更复杂。同时,也要注意,McPadden等人发现对于住院病人而言,T2D或肥胖病史和新冠预后没有相关性。这提示我们理解重症新冠感染病理生理学的重要性。
易感性、病毒清除与免疫
糖尿病和肥胖患者对感染的易感性
T2D和肥胖患者不仅只有代谢紊乱,还有免疫功能异常,表现为多种组织中免疫细胞的累积,细胞因子和趋化因子水平上调,基础炎症水平提高,这会导致β细胞功能损伤和胰岛素抵抗恶化。免疫细胞损伤胰岛素的调控和能量稳态。总的来说,这些异常会损害细胞免疫功能,提高NLRP3炎症小体活性,提高了易感人群的易感性。此外,T2D和肥胖患者的一个或多个组织中协助病毒侵入细胞的受体的表达水平与患者易感性有关,例如雄激素上调TMPRSS2的表达和男性对新冠病毒的易感性有关。
肥胖、糖尿病和新冠病毒感染者的免疫应答
一项对45例新冠住院患者(30例T2D和15例非T2D)的分析显示,T2D病人CD14+单核细胞有1.3倍的下调,典型单核细胞(CD46Hi,CD16-)有1.4倍的下调,外周血中IRF5和IFNB1等促炎因子表达更高。然而,另一项对IgM和IgG的抗体滴度评估发现,糖尿病患者和非糖尿病患者之间没有统计学的差别,糖尿病与较高(1:80)中和抗体效价不相关。
高血糖可以增加ACE2的细胞表面表达,增强新冠病毒在单核细胞中的复制。从T2D或肥胖患者体内分离的单核细胞对病毒更易感。2-脱氧葡萄糖能通过抑制糖酵解减弱ACE2和细胞因子的表达,阻断病毒复制。这提示高血糖或许加重了新冠病毒感染后的疾病严重程度。
糖尿病和肥胖病史新冠患者病毒转阴情况
一项来自意大利比萨Cisanello医院的100例持续感染病人的病毒清除检测显示,29例肥胖患者鼻咽拭子新冠病毒核酸转阴时间为19±8天,其余非肥胖患者为13±7天。Buetti等人对瑞士洛加诺的48名插管治疗的病人的鼻咽拭子和下呼吸道抽出物检测显示,13名T2D患者的病毒存在时间更长,死亡率更高。但是,Buetti在另一项研究中对来自90例病人的267个下呼吸道样本检测发现,病毒载量和生存相关,但是糖尿病史、年龄或心血管病史和病毒转阴时间不相关。梅奥诊所的一个包含34名T2D患者的251人队列研究也显示,T2D组和非T2D组病毒核酸转阴时间没有差别。
总结和待研究的问题
总体而言,现有的数据不支持T2D或肥胖病人中针对新冠病毒感染的体液免疫应答受损的假说,也缺乏足够的数据来证明肥胖或糖尿病患者中病毒清除或转阴的可能性差异。特定先天免疫缺陷是否会加剧T2D或肥胖人群中细胞因子风暴和ARDS的严重程度的数据也非常有限。
血糖
血糖控制和新冠预后
多项回顾性报告显示,入院前血糖控制影响疾病严重程度和死亡率。OpenSafely Collaborative调查发现过去15个月中%HbA1c > 7.5的新冠患者有更高的死亡率。来自湖北的952例T2D史新冠患者的研究显示,T2D和炎性指标上调、血氧饱和度降低等相关。血糖控制较好的病人有更低的疾病程度、中性粒细胞计数和CRP。Glytec数据库显示入院前过高或者过低的血糖都和更差的预后相关。空腹血糖和ICU住院率呈非线性关系,在5-10mM内,入院ICU患者的血糖比值比呈现出陡峭的斜率,但是随着空腹血糖水平的进一步升高,比值比逐渐趋于平缓。
降糖治疗和新冠预后
二甲双胍、胰岛素、DPP-4*制剂抑**和GLP-1R激动剂在糖尿病人中表现出抗炎作用。但是降糖药和新冠患者的的疾病程度、死亡率之间的的关系仍不明确。
对法国医院1317名糖尿病患者(88.5% T2D) 7天和28天患者预后分析并未发现降糖药物与临床疾病严重程度之间存在明确关联。然而,一项来自美国的604例新冠队列(T2D占40%)显示,新冠肺炎确诊前有二甲双胍用药史的病人死亡率降低了50%,这种差别不能用%HbA1c或BMI的组间差异来解释。另一项调查显示二甲双胍和女性死亡率降低有关,和男性无关。中国的调查显示,二甲双胍用药史和无用药史的住院28天的死亡率没有差别。
DPP-4*制剂抑**和更好的临床预后相关,胰岛素可能对重症感染者有害。根据11名接受DPP-4*制剂抑**治疗的患者的结果,DPP4*制剂抑**的死亡风险降低了7倍,而胰岛素治疗的死亡风险增加了3倍。一项来自武汉的包含364个胰岛素用药史的689人队列显示,胰岛素会增强系统炎症、导致器官损伤和更高的死亡率。
总结和待研究的问题
高血糖和新冠感染者的严重程度相关,这也可能与糖皮质激素治疗相关,高血糖也会因为糖皮质激素治疗而加重。总而言之,胰岛素抵抗增加和β细胞功能缺失会导致应激相关的高血糖,在住院早期积极控制血糖水平可能会改善COVID-19的预后。
但是,通过回顾性分析推断降糖药和新冠预后间的相关性存在一定风险。二甲双胍使用者一般糖尿病一般较轻,胰岛素是重症T2D的常用和唯一的治疗方案。因此,胰岛素用药史和更差的新冠预后的相关性不足为奇。而且胰岛素用药史的患者通常有心血管疾病的基础性疾病。

胆固醇代谢
胆固醇对于病毒入侵、复制都很重要,胆固醇代谢可能是改变病毒感染的潜在靶点。新冠病毒的胆固醇结合结构域和HDL相互作用,通过SR-B1受体间接促进病毒侵入。胆固醇-25-氢化酶CH25H促进胆固醇合成氧甾酮-25羟基胆固醇(25HC),25HC通过选择性破坏细胞膜抑制新冠病毒的侵入。胆固醇通路基因的失活(如SCAP、MBTPS1、MBTPS2和NPC1)能增强对感染的抵抗力,HMGB1通过控制ACE2的表达水平间接调节新冠病毒的侵入,保护人体免受病毒感染。但是,高血糖可上调内皮细胞中HMGB1的表达,控制不良的糖尿病可能间接促进ACE2表达和病毒侵入。
有研究提示,高HDL和新冠肺炎感染率降低相关,低HDL和疾病严重程度相关。他汀类药物能改善新冠患者的炎症水平,降低28天住院的全因死亡率,与T2D的低死亡率相关,但是和T1D的死亡率无关。他汀使用者在入院前更可能有基础疾病。他汀类药物使用者入院时CRP水平较低,且30天死亡率更低。
总结和待研究的问题
总体而言,大量证据表明他汀类药物不太可能有害,住院期间不需要停药。除降低LDL外,他汀类药物还可能对血管、斑块稳定、减少炎症以及理论上调节新冠病毒复制发挥有益作用。也有报告显示他汀对于临床症状改善和死亡率降低没有益处,他汀使用者有高血压、T2D和心血管疾病等基础疾病。其作用有待进一步实验探究。
酮血症,酮酸中毒和胰岛素缺乏
一些小的病例报告显示,新冠患者中酮酸中毒或酮血症增加,尤其是在T2D或T1D病史的病人中更普遍,无论病人之前是否接受过胰岛素治疗。严重的胰岛素缺乏是上述病例的共同特征,这提示新冠病毒感染可能直接或间接损害了β细胞功能,在新冠感染者中表现胰岛素缺乏、高血糖症和酮血症。Vehik等人发现,经典T1D的进展可能和新冠病毒感染时间相关,这为新冠病毒引发胰岛素缺乏和T1D的假说提供了一定的合理性。此外,在年轻的新冠住院病人中观测到有酮酸中毒(中国同一家医院中患有或没有酮症患者的平均年龄为47岁vs. 58岁)。无论有无糖尿病史,酮酸中毒常常和更长的住院时间、更差的预后相关。Unswotth等报道,在儿童人群中(包括新发T1D和新冠感染的儿童中),酮酸中毒发生率有所增加。
总结和待研究的问题
尽管人们担心新冠感染可能诱发T1D,但是目前尚无令人信服的证据。全球范围内,T1D的每年发病率为10-30/10万,追踪新冠相关的T1D发病率仍然需要进一步努力。
受体表达及定位
介导新冠感染的ACE2及其附属蛋白的定位
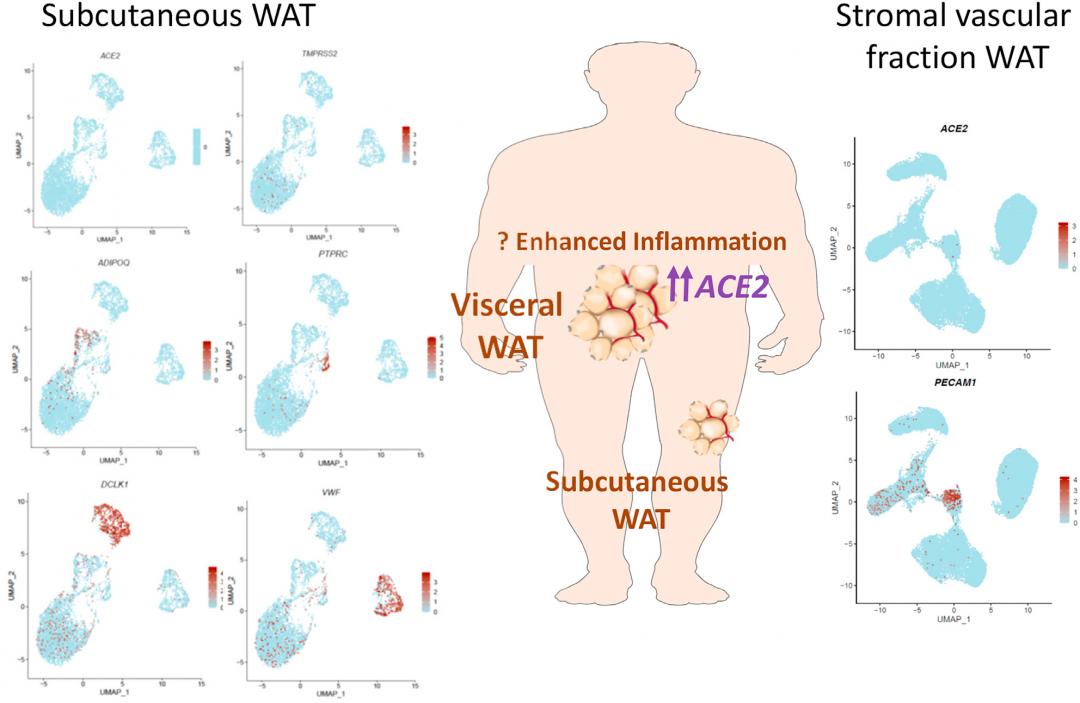
通过基因芯片检测发现,来自非糖尿病供体的胰岛中的ACE2和TMPRSS2水平非常低,而来自T2D供体的胰岛中的ACE2,而不是TMPRSS2,表达上调(约1.4倍)。相反,来自肥胖供体的胰岛中TMPRSS2的相对表达量更高。单细胞测序显示,胰腺中ACE2定位于微血管结构,特别是CD31+毛细血管和周细胞,而TMPRSS2蛋白表达在胰岛内未检测到,但在外分泌胰腺内可见且主要在导管内。对肥胖患者支气管灌洗液分析发现,肥胖患者的ACE2表达升高。对T2D患者的手术肝组织分析发现,ACE2表达上调,且和肝脏脂肪相关。

新冠病毒侵入细胞的协助因子和脂肪组织
此前,有假说认为白色脂肪组织(WAT)中的ACE2表达可能上调,从而使肥胖患者的WAT成为新冠病毒的宿主,但支持这一假说的数据有限。大量数据显示,ACE2的表达与皮下WAT中脂肪细胞的相对比例,与WAT内微血管内皮细胞比例相关,ACE2表达降低和巨噬细胞相关。
总结和待研究的问题
基因和蛋白表达的定位差异在不同研究之间的差异随处可见,不同脂肪组织库中病毒感染的数据还需要进一步研究。总的来说,现有数据表明胰岛β细胞直接感染新冠病毒可能是一个罕见的事件,但是不排除其可能性。
长期症状和间接影响
新冠病毒急性感染后症状常常持续存在,这一现象仍然没有清楚的了解。一项包括来自英国、美国和瑞典的4182新冠病毒阳性病人队列的回顾性观察发现,13.3%的患者症状存在时间超过28天((Long Covid,LC28)。与症状持续时间较短的队列相比,LC28队列中肥胖人群的比例更高。发病第一周报告的症状数量、较大的年龄和女性是新冠长期症状的最强有力的预测因素。此外,新冠症状在临床诊断后持续30天以上的现象在重症患者中更为常见,然而,14.3%的美国轻度新冠症状的普通成年人在诊断30天后有持续症状。对住院超过90天的新冠确诊患者(大部分有糖尿病和肥胖症病史)初步询问显示,患者存在持续性高度疲劳、焦虑和神经系统症状。在纽约,出院后接受家庭保健随访的新冠中,伴有T2D相关并发症的患者再次入院和随后死亡的风险更高。
局限性和展望总结
目前,关于新冠病毒感染后组织炎症程度和代谢相关重要组织的基因表达失调信息非常有限。死者病理分析主要集中在肺、脑、心、肾和血管病理的炎症反应,而对胰腺、内分泌器官或脂肪组织的分析报道非常少见。多种治疗方案也处于临床测试阶段。目前,在T2D和肥胖住院患者中观察到的不良结果(包括死亡率的增加)还不能接受特异性治疗干预,一部分原因是其中的机制仍不清楚。
总而言之,新冠肺炎研究进展快速但不完善的现状提醒我们要尊重科学的不确定性,承认相互矛盾的观点和证据。尽管每天都有大量的新报道,但在思考新冠病毒感染如何影响人类的机制时,深入探讨报道结果的科学有效性仍然很重要。在实验和临床中不断地对未解决的科学问题进行严格审视,或将逐步解决新冠科学中的关键难题,增加对糖尿病、肥胖和新冠的理解。
原文链接:
https://www.sciencedirect.com/science/article/pii/S1550413121000164