本病例仅为提示,但不能证明Covid-19是该患者免疫性血小板减少的原因。幸运的是,患者对治疗有反应。虽然脑出血没有严重的后遗症,但这个病例说明需要警惕与Covid-19相关的并发症。
======
病例介绍
患者,女,65岁,因疲劳、发热、干咳和腹部不适4天来急诊。
患者有高血压、自身免疫性甲状腺功能减退和已知的Covid-19暴露史。
无热,呼吸频率为每分钟28次,呼吸环境空气时的血氧饱和度为89%;呼吸音双侧减弱,双肺基底啰音。腹部检查正常。
实验室检查显示白细胞计数、血红蛋白水平(14.2g/dl)和血小板计数(183000/mm3)。C反应蛋白水平升高(55mg/L),肝功能检查提示胆汁淤积。Covid-19口咽拭子呈阳性。胸部CT显示下部有磨玻璃影。
患者入院后开始接受静脉注射阿莫西林-克拉维酸、低分子肝素和氧气治疗。
第4天,出现下肢紫癜(图)和鼻出血。实验室检查提示血小板减少(66000/mm3),停止使用肝素和抗生素。
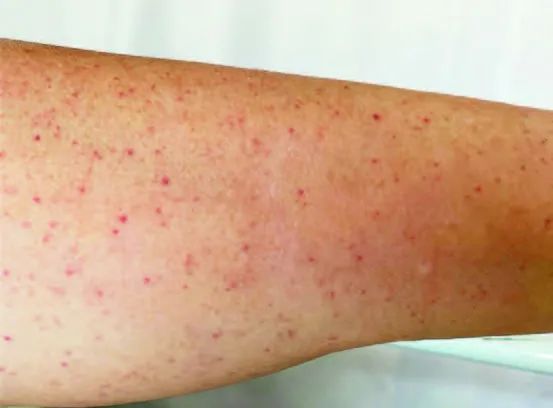
第5天,血小板计数16000/mm3。
在第7天,血小板计数8000/mm3。凝血酶原和活化部分凝血活酶时间正常;纤维蛋白原水平为5g/L(正常范围2~4)。外周血涂片显示裂细胞1%。甲状腺过氧化物酶抗体水平为245u/ml(正常值<35),抗血小板因子4、抗血小板抗体、抗核抗体均未检出。给予静脉注射免疫球蛋白1g/kg。48小时后,血小板计数下降到1000/mm3,紫癜进展;再次输注免疫球蛋白1g/kg。骨髓抽吸显示细胞正常,多形性巨核细胞增多。红细胞和粒细胞系正常,无噬血细胞。
第9天,患者出现右额痛,无发热、呕吐或局部神经功能缺损。头部CT显示右额叶蛛网膜下腔出血。血小板计数为2000/mm3,输注血小板;开始使用eltrombopag(每天75mg)。
在第10天,头痛已经缓解,无新发神经系统病变,血小板计数增加到10000/mm3。除纤维蛋白原水平升高(3.5g/L)外,其他所有实验室检查均正常。
第13天,血小板计数为139000/mm3,紫癜消失。