世界卫生组织数据显示,2020年我国胃癌新发病例47.9万例,死亡37.4万例,位列恶性肿瘤发病率第4位,病死率第3位,我国胃癌患者5年相对生存率仅有35.1%。
胃癌患者的生存时间与其临床诊断发现的早晚密切相关,我国多数胃癌患者在确诊时已处于中晚期,即使接受手术治疗的患者5年生存率仍<30%,而早期患者经过及时治疗5年生存率可>90%。胃癌高风险人群接受筛查和早诊、早治能够有效降低胃癌的发病率和病死率,减少其危害。
一、胃癌高风险人群的定义
年龄≥45岁,且符合下列任一条件者为胃癌高风险人群。
1.长期居住于胃癌高发区(胃癌年龄标化发病率>20/10万的地区定义为胃癌高发区)。
2.幽门螺杆菌(H.pylori)感染。
3.既往患有慢性萎缩性胃炎、胃溃疡、胃息肉、手术后残胃、肥厚性胃炎、恶性贫血等胃癌前疾病。
4.一级亲属有胃癌病史。
5.存在胃癌其他高危因素(高盐、腌制饮食、吸烟、重度饮酒等)。
二、高危人群风险评估及筛查间隔
高危人群筛查起止年龄:起始年龄为45岁,至75岁或预期寿命<5年时终止筛查。
1.根据新型胃癌筛查评分系统的筛查方案
新型胃癌筛查评分系统包含5个变量,总分0~23分(表1),根据分值可将胃癌筛查目标人群分为3个等级:(1)胃癌高危人群(17~23分),建议每年1次胃镜检查;(2)胃癌中危人群(12~16分),建议每2年1次胃镜检查;(3)胃癌低危人群(0~11分),建议每3年1次胃镜检查。
表1 新型胃癌筛查评分系统
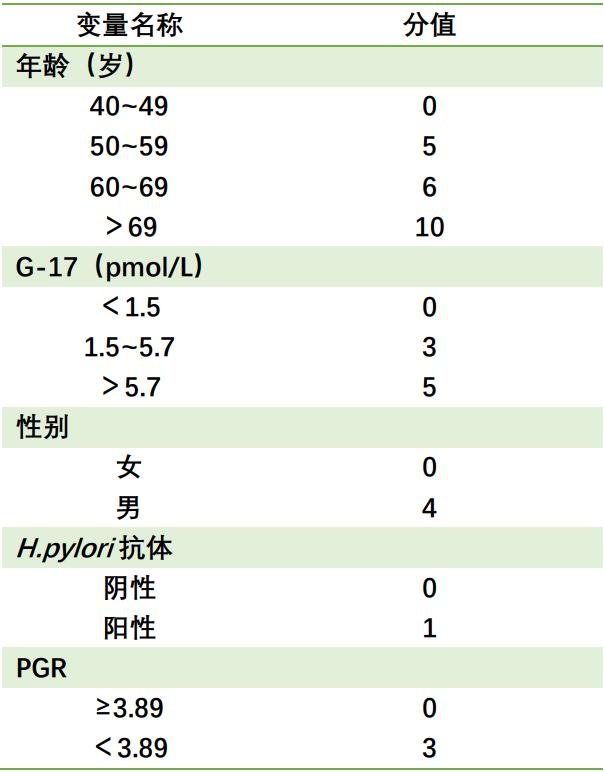
注:G-17为血清胃泌素17; H.pylori 为幽门螺杆菌;PGR为胃蛋白酶原比值
2.根据胃癌ABC分级的筛查方案
胃癌ABC筛查法是联合检测血清胃蛋白酶原(PG)和H.pylori,以评估胃癌发生风险。PG分为PGⅠ和PGⅡ,PGⅠ与PGⅡ比值叫做称为胃蛋白酶原比值(PGR)。胃癌ABC筛查法,将“PGⅠ≤70 μg/L且PGR≤3”界定为PG阳性。具体分级及监测方案如下。
(1)*级A**:PG(-)、 H.pylori (-)患者可不行内镜检查。
(2)B级:PG(-)、 H.pylori (+)患者至少每3年行1次内镜检查。
(3)C级:PG(+)、 H.pylori (+)患者至少每2年行1次内镜检查。
(4)D级:PG(+)、 H.pylori (-)患者应每年行1次内镜检查。
在临床上,常常还联合检测血清胃泌素17,其血清胃泌素17升高常提示存在胃癌风险。但不建议PG和血清胃泌素17检测单独用于胃癌筛查,单独使用无助提高胃癌检出率,建议联合使用。

三、筛查的方法
1. H.pylori 检测的3种方法
(1)首选尿素呼气试验
尿素呼气试验为首选,包括13C和14C呼气试验,这是目前临床上所推崇的非侵入性方法。
(2)血清H.pylori抗体检测
血清H.pylori抗体检测廉价、快速,容易被患者接受,能反映一段时间内的H.pylori感染情况,但只要感染过H.pylori均会出现抗体阳性,因此不能区分现症感染与既往感染。
(3)H.pylori粪便抗原检测
准确性良好,就成本和设备而言,粪便抗原检测比尿素呼气试验更适用于大规模筛查,且粪便样本在获取和储存上更具优势,适用于基层医院进行H.pylori感染的筛查,优先考虑儿童、老年人等不能配合完成尿素呼气试验检测的人群。
2.PG可通过血清检测
PG是胃蛋白酶的无活性前体,可分为2种亚型:PGⅠ和PGⅡ。PGⅠ主要由胃体和胃底腺的主细胞和颈黏液细胞分泌,而PGⅡ除由胃底腺分泌外,胃窦幽门腺和近端十二指肠Brunner腺亦可分泌。当胃黏膜发生萎缩时,血清PGⅠ水平和/或PGⅠ/Ⅱ比值降低。血清中约存在人体1%的PG,其血清水平可作为胃黏膜形态和功能状态的标志。
3.胃镜的选择与操作注意事项
(1)首选普通白光胃镜联合窄带成像放大胃镜进行筛查,尤其是存在以下任一情况时:胃萎缩、胃肠上皮化生、怀疑早期胃癌。
(2)对于不能接受常规内镜检查者,可考虑使用磁控胶囊胃镜。
磁控胶囊胃镜如一颗药丸,受检者只需要随水吞服,经过15~30 min可以完成一次舒适化、系统化、全面化的胃镜检查。整个过程无痛无创、无需麻醉、无交叉感染风险,检查结果准确性方面与传统电子胃镜高度一致。
(3)条件较好的医院,可灵活选择色素内镜、蓝激光成像放大内镜、荧光内镜等新型内镜成像技术。
(4)在胃镜操作过程中,要有充分的时间(≥3 min)对胃内部进行系统地观察;在胃蠕动剧烈而难以观察时可考虑使用抗痉挛药;使用黏液溶解剂和消泡剂,有助于提高胃镜下黏膜的可见度。应注意保留足够数量的清晰内镜图像。
(5)活检病理检查。
①如若内镜观察和染色等特殊内镜技术观察后未发现可疑病灶,可不取活检。
②若如内镜发现了疑似病变,应进行活检。
为提高活检阳性率,不同类型病变取活检时应注意选取活检部位。
·带蒂病变:应于病变头部取活检,不应活检病变蒂部。
·隆起型病变:应于病变顶部活检,不应活检病变基底部。
·溃疡型病变:应于溃疡堤内侧活检,不应活检溃疡底或溃疡堤外侧。
③怀疑早期肿瘤性病变:直径<2 cm病变取1~2块活检,直径每增加1 cm可增加1块;倾向进展期癌的胃黏膜,避开坏死的区域,取材6~8块。
参考文献
[1] 中华人民共和国国家卫生健康委员会.胃癌诊疗指南(2022年版).[EB/OL].http://www.nhc.gov.cn/yzygj/s7659/202204/a0e67177df1f439898683e1333957c74.shtml,2022-4-3.
[2]赫捷,陈万青,李兆申,等.中国胃癌筛查与早诊早治指南(2022,北京)[J].中华肿瘤杂志,2022,44(7):634-666.
[3]王海燕,陈茹,张青.蓝激光成像放大内镜对胃部病变及早期胃癌分化程度的判断价值[J].现代消化及介入诊疗,2022,27(6):760-765.
文、排版丨王申冲
编校丨冯熙雯
审核丨邢辰