【病史】
患者男性,39岁。间断劳力性呼吸困难3年,突发晕厥2次。
3年前开始出现活动后胸闷、气短,曾因“突发晕厥”住院。外院超声心动图提示“肥厚型心肌病”,具体治疗不详。既往消化道溃疡病史5年。有冠心病家族史。
【体格检查】
血压:140/90mmHg。神清,精神可。全身皮肤未见水肿,浅表淋巴结未触及肿大。双肺呼吸音清,未闻及明显干、湿啰音。心界不大,胸骨左缘第3、4肋间可闻及3/6级收缩期心脏杂音,各瓣膜听诊区未闻及心包摩擦音。腹平软,无包块,无压痛、反跳痛、肌紧张,肝、脾肋下未触及。双下肢无水肿。
【辅助检查】
血常规:血红蛋白(HGB):134g/L。
生化检查:肝功能,谷丙转氨酶:51mmol/L。肾功能正常。甘油三脂(TG):3.16mmol/L,总胆固醇(TCHO):4.42 mmol/L,高密度脂蛋白(HDL-L):0.96 mmol/L,低密度脂蛋白(LDL-L)3.05 mmol/L。空腹血糖:6.2mmol/L。
心电图示:偶发早搏,V1-V6导联T波倒置。
【超声心动图】
二维超声心动图胸骨旁左室长轴切面可见左室壁非对称性肥厚,室间隔肥厚为主(图1)。基底段厚约20mm,中间段20mm,左室侧壁基底段厚13.1mm,后壁厚11.3 mm,左室心尖厚13mm,心肌回声不均匀,运动幅度尚可,活动僵硬。
心尖五腔心切面CDFI:左室流出道呈五彩镶嵌花色血流信号。CW:左室流出道最大瞬时流速和压差增大(Vmax:302cm/s,PG:36mmHg),频谱峰值后移(图2)。
胸骨旁左室长轴切面M型超声:收缩期二尖瓣前叶运动曲线C-D段前移,即SAM征阳性,EPSS:0.4mm。
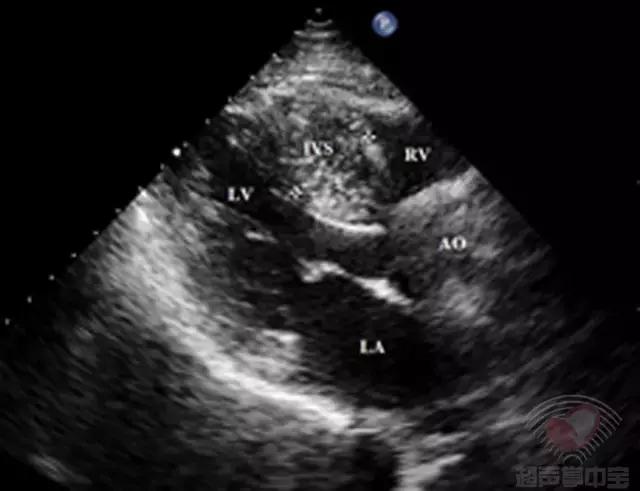
图1非对称性肥厚型梗阻性心肌病:胸骨旁左室长轴切面示室间隔显著增厚,厚度20mm
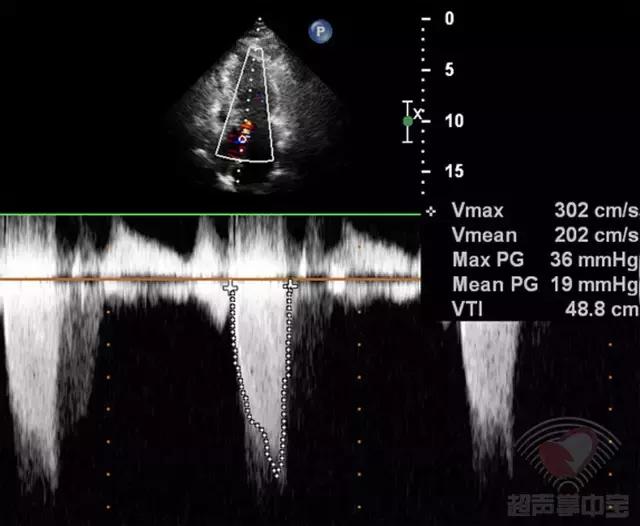
图2非对称性肥厚型梗阻性心肌病:心尖五腔心切面CW测左室流出道峰值流速302cm/s
【超声提示】
非对称性肥厚型梗阻性心肌病。
【冠状动脉造影】
冠状动脉为左优势型,左主干分叉处轻微狭窄,左前降支、回旋支及右冠状动脉未见明显狭窄。
【鉴别诊断】
1.缺血性心脏病:患者主要症状表现为间断劳力性呼吸困难,符合缺血性心脏病的特点,但是患者行冠状动脉造影检查未见明显异常,可基本排除冠心病。
2.主动脉瓣狭窄:主动脉瓣狭窄经超声心动图可发现主动脉瓣病变,该患者主动脉瓣超声检查未见明显异常,可基本排除。
【治疗经过】
入院后行经皮间隔心肌消融术(Percutaneous Transluminal Septal Myocardial Ablation,PTSMA),又称经冠状动脉间隔肥厚心肌消融术(transcoronaryablation of septum hypertrophy,TASH)。手术中通过导丝将封闭球囊送入支配拟消融心肌的动脉血管内,注射造影剂观察该动脉血流分布区域及有无造影剂通过侧支血管进入前降支或其他血管,将球囊送至该血管内,使其充盈封闭管腔。
【术中超声心动图】
术中超声心动图即刻观察左室流出道压力阶差变化,帮助术者确定消融靶血管,如流出道压力阶差有下降,说明阻塞该血管血流对治疗有效,随即将96%~99%无水乙醇缓慢注入,使其产生化学性闭塞,从而导致该部分室间隔心肌缺血坏死,心肌收缩力下降或丧失,降低左室流出道梗阻,缓解症状。
【术后超声心动图】
患者经皮经腔间隔心肌消融术后3天复查超声心动图(图3):CW:左室流出道最大瞬时流速和压差为:186cm/s,PG:14mmHg。
经皮经腔间隔心肌消融术后半年门诊随访,患者劳力型呼吸困难明显改善,未发生晕厥,复查超声心动图(图4):左室流出道最大瞬时流速和压差为:160cm/s,PG:10mmHg。
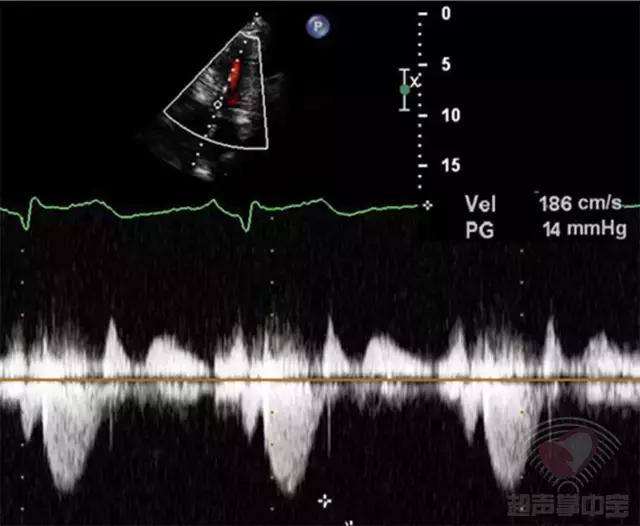
图3 非对称性肥厚型梗阻性心肌病:经皮经腔间隔心肌消融术后3天复查超声心动图心尖五腔心切面CW测左室流出道峰值流速186cm/s
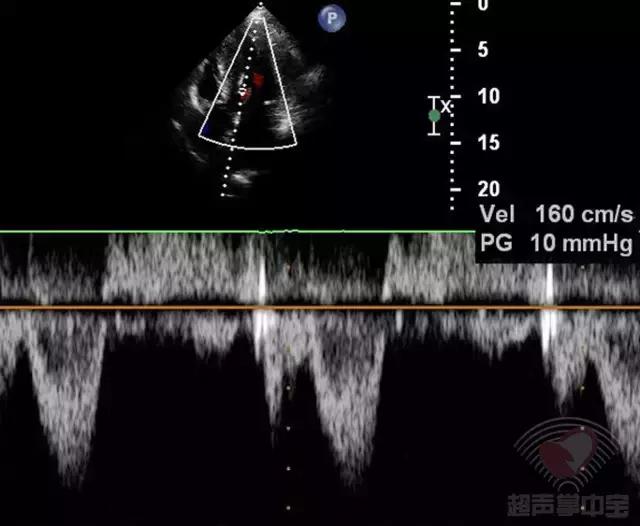
图4 非对称性肥厚型梗阻性心肌病:经皮经腔间隔心肌消融术后6个月复查超声心动图心尖五腔心切面CW测左室流出道峰值流速160cm/s
【病例启示】
超声心动图是HCM的首要诊断手段,超声心动图检查获取的室壁厚度、左室流出道梗阻程度、压力阶差,二尖瓣情况及心脏功能等关键参数,有助于术前筛选适宜患者,协助术中甄别合适靶血管,以及术后随访观察手术效果,对HCM的治疗策略选择发挥重要指导作用。
作者:杨娅,苏瑞娟,马宁
单位:首都医科大学附属安贞医院超声心动图一部
更多专业知识,请关注微信公众号“超声掌中宝”