提到PD-1*制剂抑**,大多数癌友的第一反应是“抗癌神药”。
确实如此。自问世以来,PD-1/ PD- L1*制剂抑**创造了无数奇迹,打破了多个癌种的治疗瓶颈,帮众多癌友获得了之前不敢想象的生存获益,部分晚期患者甚至实现了5年生存的“临床治愈”。
但PD-1/ PD- L1*制剂抑**也不是完美的,它可能会造成免疫系统过度激活 ,带来皮疹、腹泻、发热、乏力、免疫性疾病等副作用。
关于这些副作用,一直以来有这样一个说法:副作用越大,代表疗效越好!真的是这样吗?又该如何应对呢?跟小募接着往下看。
PD-(L)1副作用与疗效有何关系?
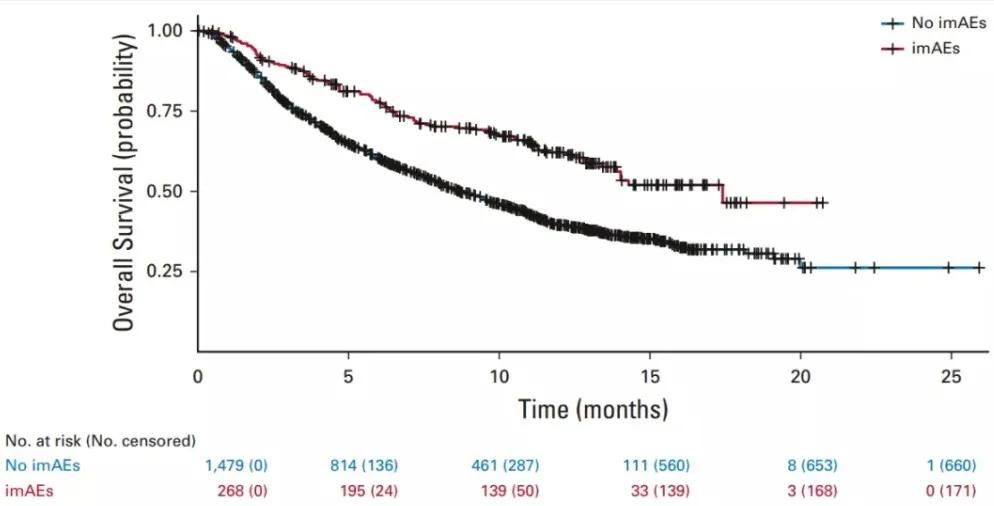
由美国FDA支持,V. Ellen Maher教授牵头发起的一项大规模、深入的荟萃分析显示:PD-1的疗效和不良反应发生率直接正相关。
该研究一共纳入了7项大型前瞻性临床试验,总计1747名接受PD-1/PD-L1抗体的实体瘤患者,包括其他治疗失败后再接受PD-1治疗,也包括一线直接使用PD-1治疗的患者。
为了保证结果更加客观、准确,研究者将众多可能的干扰因素,比如用药时长、患者性别、年龄、疾病严重程度等,进行了一番精心且严谨的统计学处理,结果发现:
使用PD-1起效的患者,不良反应发生率更高 ,与PD-1无效组的发生率分别为64% 和34%。
另外,与未出现不良反应的患者相比, 出现不良反应患者的死亡风险降低了57% (95% CI, 0.43 to 0.66),OS延长明显,该研究结果已发表在《临床肿瘤学杂志》上。
当然了,虽然PD-1/PD-L1*制剂抑**的不良反应与疗效密切相关,但是它的出现会大大降低患者的生活质量,有些严重的不良反应若不及时处理甚至会危及癌友的生命,所以,对于癌友及其家属来说,学会正确应对方法很重要。
PD-(L)1常见副作用及正确处理方法
根据严重程度的不同,临床上将PD-1/PD-L1*制剂抑**不良反应分为四级,不同级别的不良反应,应对方法是不一样的。
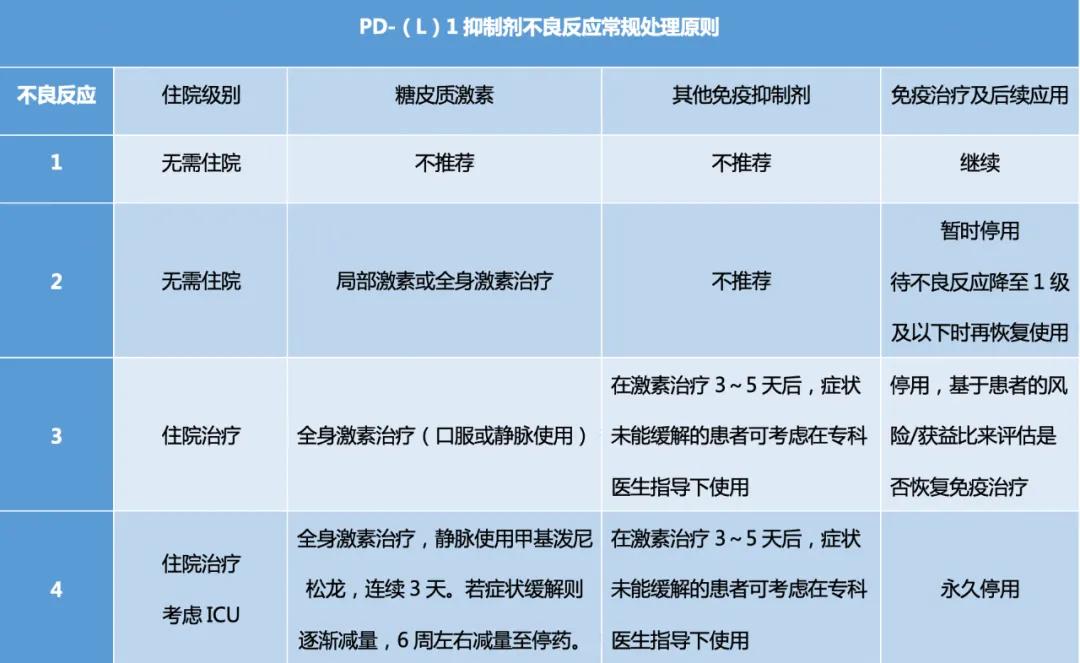
看到这里,有的癌友会问了,那怎么知道是不是出现了不良反应,又如何判断不良反应的严重程度呢?又该如何应对呢?
小募把PD-(L)1*制剂抑**常见不良反应进行了汇总,我们逐一来了解下吧~
01 发烧
有的患者是在用药几小时后出现,有的患者是在用药后3~5天内反复发烧,患者通常是一种低热状态,体温多在37.5至38.5℃之间。
处理方法:
体温未到38.5℃时,可使用物理降温,比如减少衣物,用温水擦拭身体,尤其是腋窝、大腿根等血管丰富的部位,并 注意多喝温开水 。
当体温超过38.5℃,或者虽未超过38.5℃,但是患者的精神比较差,可使用布洛芬来退烧,同时注意多喝温开水,可以辅助退烧。
02 乏力
这种不良反应的发生几率约为16%~24%,通常出现在用药后的2~3周内。
处理方法:
保证充分休息,想睡就睡,但要做到科学规律饮食, 如果不知道如何吃才科学,可点击下方图片来查看 。 通常情况下,经过这样的调整,乏力症状几天后便可好转。
如果你 感觉极度疲乏,不能进行正常活动,又或者是经过长时间休息也不能缓解,最好去医院就诊 , 排除下是否存在甲状腺功能异常、垂体功能异常等内分泌疾病。
03 皮疹
使用PD-(L)1*制剂抑**引起皮肤不良反应的几率为30%~40% ,通常发生在治疗开始后的3~6周。
患者最常见的表现是躯干和四肢出现红斑、丘疹和斑块等皮疹,还可伴有瘙痒症状。部分黑色素瘤患者在用药后会出现白癜风症状。
不过你也不用过于担心,这些皮肤不良反应的出现,尤其是黑色素瘤患者出现白癜风症状,可能是一个积极预后的指标。而且大多数患者皮肤不良反应的程度较低,通过科学处理就可以有效控制。
处理方法:
一级皮疹:皮疹面积小于体表面积10%
无需停止免疫治疗,皮疹局部可涂抹氢化可的松软膏等皮质类固醇药物,从小剂量用起。
如果伴有瘙痒症状,可涂抹抗组胺软膏或口服抗组胺药物,如扑尔敏、氯雷他定、西替利嗪等。
除了上述药物治疗之外,还要做好皮肤护理工作:
- 避免挠抓、热水烫洗,衣服最好穿纯棉吸汗的,以免刺激皮肤。
- 要做好局部保湿工作,可以防止皮肤干裂。注意,保湿霜要用无酒精、无香料的。
- 出门要做好防晒,可以采用物理防晒,也就是使用防晒帽、穿长衣长裤等措施,也可以使用防晒霜,但也要选择无酒精无香料的。
这里要强调一下,皮肤护理工作对于其他级别的皮疹也同样重要。
二级皮疹:皮疹占体表面积的10%-30%
对于出现二级皮疹的患者, CSCO指南建议暂停免疫治疗。
皮疹局部同样是涂氢化可的松膏等糖皮质类固醇药物,少次涂抹不管用的话可以加次加量涂抹,比如一天涂4次效果不太好的话可以加成8次,或者用低浓度的软膏用了一天效果不太明显,就可以换成更高浓度的软膏。同样,如果局部有瘙痒可以涂抹或口服抗组胺药物。
这里要提醒下大家,如果 出现任何激素软膏不能消退的或者出现水泡的皮疹,应该马上去找皮肤科医生 ,去做会诊和皮肤活检,因为这样的情况可能会很严重,千万不要执着涂抹激素软膏来缓解。
三四级皮疹:皮疹面积大于体表面积的30%
这种情况下,患者的 皮疹面积比较大,而且可能会伴有红斑、皮下出血、表皮层的脱离 ,这是非常严重和可怕的副作用,也应及时去医院就诊,在医生指导下进行治疗。
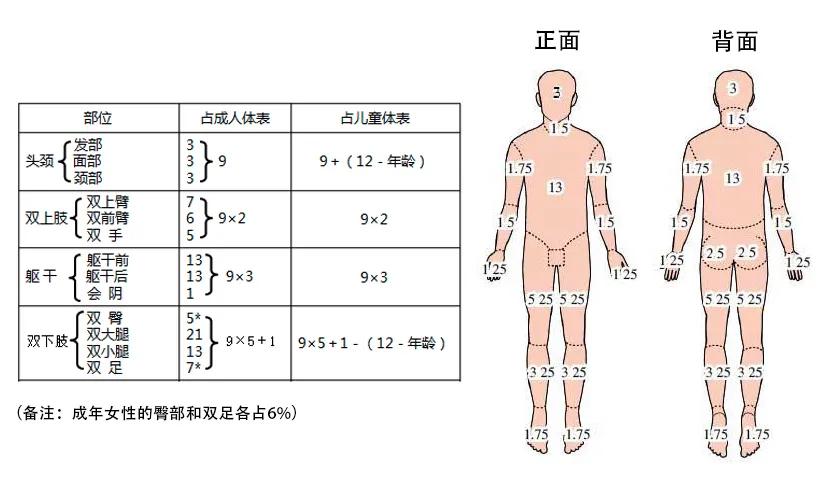
皮疹面积评估方法
“手掌法”
这种方法适合小面积皮疹的评估,患者五指并拢后的手掌面积大约占全身体表面积的1%。
“烧伤面积九分法”
这种方法适合大面积皮疹的评估。头面颈各占3%,双手、双前臂、双上臂分别占5%、6%、7%,躯干前后各占13%,根据这个计算皮疹面积。
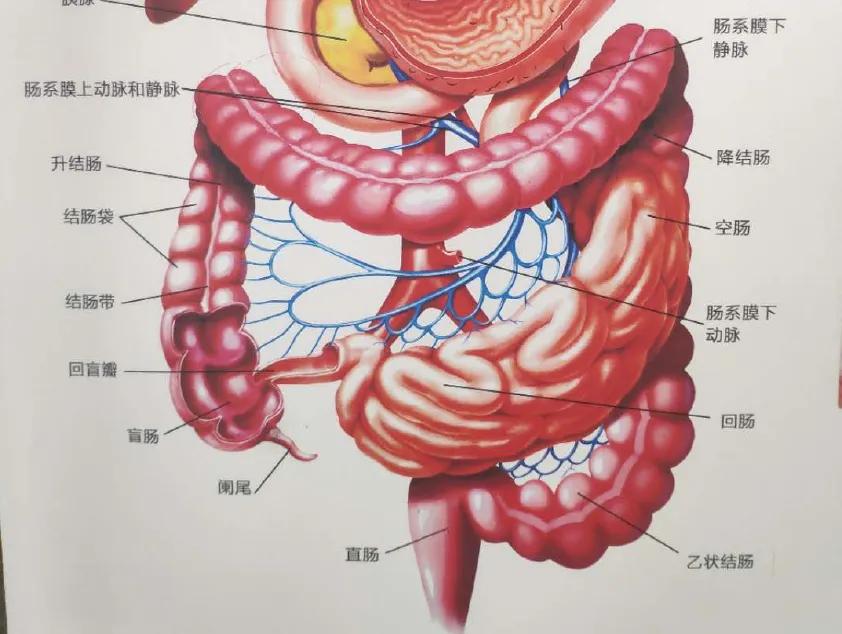
04 腹泻和免疫性肠炎 使用PD-1 *制剂抑**治疗后,腹泻和结肠炎的发生率分别为 12.1%~13.7%和0.7%~1.6% ,发病中位时间为治疗开始后的2-4个月。当然了,因为有个体差异,有些人出现的会稍早一些,有些人会稍晚一些,甚至是治疗一年后也有人发生。
腹泻比较好鉴别,患者会出现大便次数增多、水样便的表现。如果患者在腹泻的同时还伴有腹痛、便血等症状,就可能是结肠炎,这种情况需要拍片或做结肠镜检查来进行诊断。
值得强调的是,免疫性结肠炎一般都发生在直肠或乙状结肠的部位,所以,做乙状结肠镜就能发现,没必要做那种纤维结肠镜,也就是全结肠的镜检。

处理方法:
一级不良反应:腹泻次数小于4次/天,无腹痛、便血等症状
对于这种程度的腹泻和结肠炎,在严密监测的同时,做好对症治疗和饮食调节即可。
对症治疗:
也就是使用抗肠道运动的药物,比如易蒙停、思密达、地芬诺脂片等。如果使用2~3天后,腹泻没有缓解,可以使用布地奈德治疗。
另外,要注意补充益生菌,这对缓解腹泻非常重要。
饮食方面:
建议少食多餐,你可以把原来的一日三餐改成一日五到六餐。尽量吃低纤维的食物,比如香蕉、米饭、面包片、豆腐等,因为高纤维的食物会刺激肠道蠕动,加重腹泻。
还要注意补水,可以喝白开水、苹果汁或清汤等透明液体。如果条件允许,也可以喝口服补液盐,来预防脱水。
切记不要吃刺激胃肠道的食物,比如辛辣的食物、高脂饮食、咖啡、橙汁、李子汁等等。也不要喝牛奶制品,因为牛奶制品中的乳糖可能是导致有些人腹泻的原因,尤其是以前就乳糖不耐受的。
二级不良反应:腹泻次数在4~6次/天,可伴腹痛、便血、恶心等症状
如果患者只是腹泻次数增加,没有其他症状,可先尝试用一级不良反应的处理方法来应对。
若持续治疗2~3天后,腹泻没有好转,又或者是患者在腹泻的同时伴有腹痛、便血、恶心等症状,应尽快去医院就诊。在排除其他因素引起的胃肠道不良反应之后,医生通常会给予免疫*制剂抑**进行治疗。
三四级不良反应:腹泻次数大于7次/天,伴有剧烈腹痛、便血、大便带粘液等症状
患者甚至还可出现脱水、休克、肠穿孔等危及生命的症状。
3-4级的胃肠道不良反应需要住院治疗,而且可能会先采取隔离治疗,排除感染后再解除隔离。原因是感染性的腹泻会有疫情传播的风险。
0 5 免疫性肝炎 这种不良反应最常出现在首次用药后的8~12 周,患者通常没有任何症状,或者仅出现一些非常不特异的症状,比如发热、食欲下降、厌食等肿瘤患者常有的症状。
不过免疫性肝炎也不难被发现,因为治疗期间需要定期复查血常规和肝肾功能,有免疫性肝炎的患者转氨酶会升高,也可以伴有胆红素升高。
对于免疫性肝炎,我们可以根据转氨酶的数值进行分级处理。
处理方法:
一级免疫性肝炎:
患者转氨酶数值在正常值上限至3倍之间。
对于一级肝损伤,我们只需要在 密切监测的同时使用保肝药物治疗 ,无需停用免疫药物。
二级免疫性肝炎:
患者的转氨酶升高至3倍上限至5倍上限之间,或者总胆红素在正常值1.5倍上限至3倍上限之间。
这种情况下,要先暂停使用免疫*药性**物,并进行保肝治疗。然后 每隔三天复查一次肝功能和血常规 ,如果三天以后复查发现转氨酶持续上升,这时医生会建议你使用激素治疗。
三级免疫性肝炎:
患者的转氨酶数值在正常值5倍至20倍上限之间,或者是总胆红素大于3倍上限以上,就属于三级免疫性肝炎。
这种情况需要住院治疗,如果经过治疗,肝脏功能恢复过来了,降到一级以下,那么可以跟主治医生商量是否需要重新用回免疫治疗。
四级免疫性肝炎:
患者的转氨酶数值大于20倍的正常值上限,这会有致命的风险,也需要尽早住院治疗,并且每天监测肝功能和NLR,每天做肝脏超声检查,必要的时候要做肝活检。
一般情况下,免疫性肝炎通常在治疗4-6周后即可缓解,若未缓解则应考虑有其他致病因素,尤其是其他肝不良反应药物以及巨细胞病毒的重新激活。
除了上述几种不良反应外,患者在使用PD-(L)1 *制剂抑**后还可能出现免疫性肺炎、垂体炎、甲亢/甲减、肾炎等副作用,那么这些不良反应该如何正确应对呢?
下期科普敬请期待!