疫情进入第3个年头之际,非公立医疗机构遭受重创自不用提,而昔日大家心目中不差钱的公立医院,日子也开始不好过了:医院门诊量和业务量下降、抗疫支出还在持续、人力成本不断攀升、医护连轴工作……“铁饭碗”的医护人员,也开始有生存压力,甚至有学科带头人出走!
医院服务收入锐减普遍“腰斩”
不少人认为,公立医院是财政拨款单位,只要不是动荡时期,应该是旱涝保收,吃喝不愁。殊不知,财政拨款占比很小,多数还得靠自己动手丰衣足食。疫情来了,“能不就医就不就医、可看可不看的病先不看”成了民众普遍的就医态度。彼时,新冠病毒来袭之初,虽知来者不善,但具体是何样“妖怪”,医护人员也是一无所知,恐惧笼罩心头,也不敢接诊太多病人。两相夹击之下,此前门庭若市的公立医院,瞬间变得门可罗雀。
疫情之下,医院业务量下滑,收入锐减,说是举步维艰也不为过。
抗疫投入和支出加大
与公立医院发展减缓或业务量减少相伴的,是支出增加,尤其是抗疫支出。出于疫情防控需要,国家要求医院防疫和正常运营两手抓,公立医院要根据上级安排,频繁派医护人员外出“做任务”,或是支援核酸检测、打疫苗,或是派去支援新冠定点医院、方舱医院等。
外派支援这部分人的工资奖金,却是医院承担,且要确保其待遇不低于留守医院相同岗位员工的待遇。留守医院的医护人员,既要完成自己既定工作量,也要接管外派人员既定的工作量。有医生在网上表示,人手不够,一个当几个使唤;工作强度非常态,心理压力非常态,工作时间过度饱和连轴开。即便不必外派,医院内部为了加强院感防控,也要从各科室抽调人手专门负责发热门诊、缓冲病房,以及派人“守在”诊室门口。
郑州市某医院表示,疫情防控常态化之后,医护人力资源比较吃紧,为确保医院日常工作和疫情防控工作都能正常运行,其所在医院2021年新招了几十位医师和100多名护理人员,这些都带来了人力成本的增加。
医护人员收入锐减,学科带头人出走
疫情期间,医院收入锐减的同时,支出持续增加。医院日子不好过,医护人员又岂能独善其身。尽管医护超负荷运转,但也没法多发工资,愁煞了不少公立医院院长。
2020年4月,北京一大三甲呼吸与危重症学科主任,在网上写到“尽管在意料之中,我上周五拿到本月份的薪酬单之后,还是愣坐在办公室里双眼发直良久。”主任尚且如此,其他普通医护人员的情况又能好到哪。一位业内人士透露,从2020年下半年到2021年这段时间,由于疫情原因,东北地区部分公立医院长期赤字,甚至有公立医院未给医护发放奖金长达半年多时间。
“医务人员的收入由基本工资和绩效奖金两部分组成,后者占比至少50%。没有奖金,等于收入缩水至少一半,可能房贷就还不起了。因为这个原因,这些公立医院已经出走了多位副主任级别的学科带头人,这在业内已经是公开的秘密。”上述人士说。有网友则表示,不少公立医院现金流已断,之前稍有家底的医院也开始*款贷**了。有的医院靠着催促医保尽快结算外加压低医护绩效,才能勉强继续过活。
公立医院改革自救,开展全院康复正当时
在抗疫中,公立医院是中流砥柱,承担了最紧急、最危险、最艰苦的医疗救治工作,发挥了主力军作用。 但因为疫情,公立医院也面临运营管理压力,需要出招自救。俗话说,攒钱有两宝,开源和节流好。公立医院*局破**财务危机,就靠这两宝了。 首先,要抛弃财政兜底这一不切实际的幻想。公立医院“公益性”属性,最佳的方式就是财政“兜底”。可是,疫情同样冲击地方财政,国库也缺“米”,“兜底”可能有些不现实。 开展全院康复项目完美实现创收盈利与合规经营两不误,是当前医院效益提升的不二之选!
1、发展全院康复,缩短住院时长,提升治疗效果
2021年6月16日国家卫健委、国家发改委等8部委联合印发《关于加快推进康复医疗工作发展的意见》明确提出,“鼓励有条件的医疗机构创新开展康复医疗与外科、神经科、骨科、心血管、呼吸、重症、中医等临床相关学科紧密合作模式。以患者为中心,强化康复早期介入,推动加速康复外科,将康复贯穿于疾病诊疗全过程,提高医疗效果,促进患者快速康复和功能恢复”。
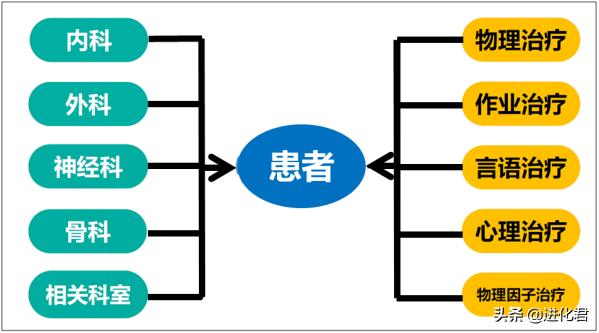
国内医院常规康复模式—康知了
实践证明,康复医学完全融入临床治疗,可在卒中、骨伤、胸痛、肿瘤、中医、急创、烧伤等广泛临床领域领域取得显著成效。以患者为中心,着重早期康复治疗,对处于急性康复期的病人开展床边康复,帮助患者更快进行功能恢复。真正实现功能评估与临床检查并重,临床治疗与康复治疗共施,生命保障与功能恢复兼得。
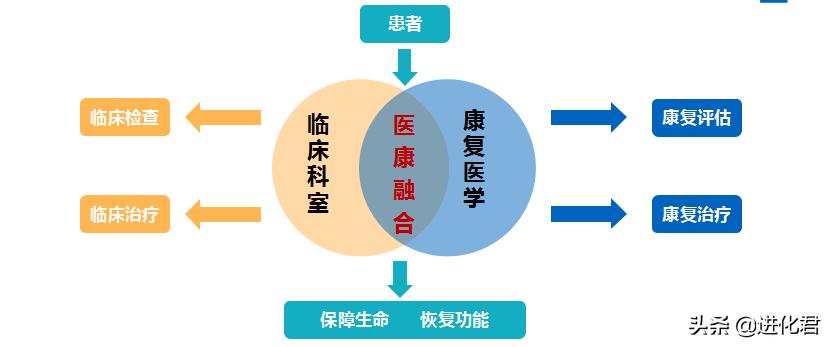
未来更科学的医院康复模式—康知了
临床医疗是为患者解决急性问题的地方,康复医疗则可以全程关注患者的功能问题。医保鼓励有价值的医疗,并非所有的医疗。关注疾病与功能,推进康复医学建设与发展将成为当下各医院应对开源节流的成败之举。
2、发展全院康复,缩短住院时长,提升治疗效果
分级诊疗制度建设是完善我国基本医疗卫生制度的必然选择,也是缓解群众看病难、看病贵问题的治本之策,是实现大卫生大健康观念、实现以人民健康为中心的重要保障。
2009年新医改以来,*党**中央、国务院高度重视分级诊疗制度建设。*共中**中央、国务院《关于深化医药卫生体制改革的意见》明确提出“逐步实现社区首诊、分级医疗和双向转诊”。2017年4月23日,国务院办公厅印发《关于推进医疗联合体建设和发展的指导意见》,这是深化医改的重要步骤和制度创新,有利于调整优化医疗资源结构布局,促进医疗卫生工作重心下移和资源下沉,提升基层服务能力,有利于医疗资源上下贯通,提升医疗服务体系整体效能,更好实施分级诊疗和满足群众健康需求,为全面实行分级诊疗制度奠定了基础。

全域康复助力医联体落地
康复医学有明显的急性期、稳定期和恢复期的阶段分期,通过以康复医学为纽带建立“基层首诊、双向转诊、急慢分治、上下联动”的医疗机制能有效保障医联体、医共体的体系建立。
3、全面开展信息化,降低管理成本
应对DRG付费,首先要考虑的就是规范医疗行为,按医保规定做,避免被罚款的风险。依托信息化工具,以康复部门为核心,其他临床专业统筹合作。实现临床路径的诊断规范化、评估规范化、医嘱规范化、康复介入早期化、康复干预系统化。

鼓励医院实施信息化的政策
通过信息化系统发展提升技术水平,做医疗改革鼓励做的方向,敢于尝试做高难度项目,积极开发拓展自费项目也将成为DRG付费下效益提升必将考虑的问题。
机遇与挑战并存,开源节流是当务之急
机遇总是与挑战并存的。公立医院如何迎战,转危为机,已迫在眉睫。后疫情时代,医院的运营和管理也需要新思路。康知了认为,疫情带来的运营现实压力倒逼公立医院不得不进行改革、转型,某种程度上助推了医改的运行。 无论如何,这场疫情,很多事情都改变了,公立医院也要过紧日子了,关注疾病与功能,开源节流、高效运营,推进康复医学建设与发展将成为各医院应对当下改革的成败之举。

康知了医院管理集团