本文原载于《中华医学杂志》2016年第40期
一、背景
乳腺癌是女性最常见的恶性肿瘤,2012年世界卫生组织( WHO)公布的世界癌症报告显示:全球乳腺癌患者约有1 671 000例,占女性新发肿瘤的首位。我国肿瘤登记中心的数据资料显示:2011年中国女性乳腺癌发病人数约24.9万,而每年死亡患者约6.0万。乳腺癌患者多数为激素依赖性3。,该类患者对内分泌药物敏感,内分泌治疗是早期雌激素受体(ER)或孕激素受体(PR)阳性乳腺癌患者术后辅助治疗非常有效的治疗手段。2005年早期乳腺癌临床研究协作组( EBCTCG)的荟萃分析结果显示:早期激素受体阳性乳腺癌患者术后辅助他莫昔芬治疗,其复发及死亡风险分别降低了40%和32%。另一项荟萃分析结果同样证实:绝经前激素受体阳性乳腺癌患者接受5年他莫昔芬辅助治疗,其15年的复发率及死亡率分别降低了13. 2%和9. 2%。因此,选择性雌激素受体调节剂( SERM)类药物已成为激素受体阳性早期乳腺癌患者的标准治疗用药。随着ATLAS以及ATTOM等大型研究结果的公布,与5年治疗相比,10年SERM类药物治疗可进一步降低复发风险,提高生存率。因此,美国国立综合癌症网络( NCCN)指南、美国临床肿瘤协会( ASCO)、StGallen等各大指南均建议激素受体阳性早期乳腺癌患者可考虑SERM类药10年治疗方案。
5—10年的长期内分泌治疗虽然有良好的临床获益,但能否长期坚持服药,对于乳腺癌患者来说是重大挑战。美国新泽西州开展的一项回顾性研究,收集了1990至1996年接受他莫昔芬治疗的2 378例患者数据,结果显示:药物治疗依从性随治疗时间延长而降低;乳腺癌患者辅助他莫昔芬完成4年治疗时的依从性仅为50%。而《新英格兰医学杂志》曾发表过一篇关于药物依从性的文章,文中引用C.Everett Koop教授的一句名言“病人不肯吃的药是无效的”。患者愿意坚持服药才可以发挥药物的最大疗效。因此,坚持服药对乳腺癌患者预后极为重要,药物依从性的降低显著影响乳腺癌患者预后。一项来自北加州凯撒医疗机构的大样本回顾性研究结果显示,8 769例接受内分泌治疗的乳腺癌患者中,依从性较好的患者总体生存率显著优于依从性不佳的患者(P<0.001)。另一项来自英国的观察性研究,对2 080例大部分为绝经期患者服用他莫昔芬的依从性进行分析,结果表明:依从性< 80%的患者生存获益更差,该研究中,5年的持续服药率仅为49%。药物的依从性对乳腺癌患者预后的影响极为重要,而依从性主要包含两个含义,即顺应性及持久性。顺应性是指患者遵照处方的服药时间、频率和剂量按规定服药,目前研究以药物的使用比例≥80%作为界定;持久性则是指无论服药方法是否正确,患者在规定的一段时间内坚持服药;而中断用药则是指2次内分泌药物处方的间隔>180 d。临床中导致患者依从性差的主要原因包括:药物不良反应、患者年龄、生育因素、是否接受乳房切除术等;而70%患者是由于不良反应导致停药。我国最近一项关于依从性的多中心大型临床研究(以下简称“依从性研究”)显示:早期乳腺癌患者5年持续SERM类药物用药率较低,而小于2年持续服药患者DFS显著低于大于2年持续服药人群,不良反应是导致患者未持续服药的主要原因。
SERM类药物可有效减少乳腺癌患者的复发率及死亡率;但作为一种雌激素受体调节剂,他莫昔芬既有抗雌激素样作用,又有弱雌激素样作用,长期服用可能导致多种具有临床意义的不良反应。子宫内膜增厚、子宫内膜增生、子宫内膜癌,阴道不规则流血、子宫内膜异位症、子宫腺肌症和子宫肿瘤生长、卵巢囊肿等是SERM类药物常见的妇科不良反应。2014年美国妇产科医师学会( ACOG)指南则明确指出:服用他莫昔芬妇女发生子宫内膜癌的风险是剂量和时间依赖性;多数研究显示服用他莫昔芬的妇女发生子宫内膜癌的相关风险是年龄匹配人群的2~3倍。此外,血脂异常及肝功能受损亦是SERM类药物的主要不良反应。SERM类药物导致体内Era与ErB比值失衡,削弱低密度脂蛋白( LDL)受体的作用,从而诱发高脂血症;而实际临床中更常见的是,SERM类药物通过部分雌激素作用抑制肝素后溶脂酶活性( PHLA),从而抑制三酰甘油脂酶( h-TGL)而增加血浆三酰甘油浓度。有研究报道:长期使用他莫昔芬患者的脂肪肝发生率为43. 2%,且少数患者可能出现ALT、AST上升;从而加重患者的肝脏损伤风险。
基于当前国际指南针对SERM类药物应用规范的建议,同时结合我国临床用药现状,中国抗癌协会乳腺癌专业委员会协同心血管、妇科及肝病多学科领域专家共同讨论制定“早期激素受体阳性乳腺癌患者应用选择性雌激素受体调节剂类药物辅助治疗的长期管理中国专家共识”,旨在规范早期乳腺癌患者SERM类药物不良反应安全性的综合管理,以提高患者依从性。
二、SERM类药物妇科相关不良反应的管理
1.子宫内膜增厚:SERM类药物作为一种雌激素受体调节剂,既有抗雌激素样作用,又有雌激素样作用,长期服用可能会导致子宫内膜增厚、子宫内膜增生,子宫内膜癌。有研究提示:每日应用他莫昔芬20 mg的女性子宫内膜癌的发病率为1.6/1 000人年;ATLAS研究结果则显示:他莫昔芬组患者5—14年间累积子宫内膜癌发生风险和死亡风险分别为3.1%和0.4%
(1)子宫内膜增厚的诊断:①检测时机:当月经刚结束时(规律者为月经刚结束2~3 d内,周期较长者为月经刚结束5~7 d内)进行子宫内膜检查。②检测指标:规律月经者不限定子宫内膜厚度,若绝经后患者或因服药而闭经者,考虑子宫内膜>5 mm时,判断为子官内膜增厚。
(2)子宫内膜增厚的管理:若判断为子宫内膜增厚,首先应判断是否与SERM类药物相关,如停药3个月后,子宫内膜增厚症状减轻,则考虑该子宫内膜增厚同服用药物相关;若相关,则推荐临床上依据药物使用时间采取以下措施(表1)。

2.卵巢囊肿
(1)卵巢囊肿的诊断:①绝经前患者:多数考虑为生理性囊肿;可在月经刚结束时行阴式(肛门)彩超检查。②经后患者:若卵巢大小>1 cm但<5 cm,每年进行必要的随访;若超过5 cm时,则需要进一步进行MRI检测或手术治疗。
(2)卵巢囊肿的管理:如发现有卵巢囊肿,需尽早确定囊肿的性质,是生理性的卵巢囊肿或卵巢肿瘤,还是乳腺癌的卵巢转移。若卵巢囊肿是单房,且其直径<5 cm,则可以继续原有方案治疗;若卵巢囊肿为多房,或直径过大,则要停用原药物,待恢复后再继续用药或换用其他SERM类药物治疗。若停药期间,囊肿仍不缩小或继续增大(绝经前患者停药后囊肿持续存在且直径>5 cm,绝经后患者停药后囊肿持续存在且直径>3 cm),或囊肿反复发生,则应进行去势手术治疗。手术方式的选择则需要结合患者年龄、囊肿部位、体积、大小、生长速度以及患者的主观愿望等因素而决定.
3.其他妇科相关不良反应:30%~40%的乳腺癌患者在应用SERM类药物治疗时可能会出现围绝经期症状,主要表现为潮热。常用的药物包括:选择性5一羟色胺再吸收*制剂抑**( SSRI)、黑升麻、神经节阻滞法、酒石酸麦角胺等。同时可以结合辅助疗法、心理干预等其他非药物治疗方法。
三、SERM类药物血脂异常的管理
血脂异常是指血清总胆同醇( TC)、三酰甘油(TG)、低密度脂蛋白胆固醇(LDL-C)水平升高,而高密度脂蛋白胆固醇( HDL-C)水平降低的总称。血脂异常是导致动脉粥样硬化性心血管疾病( ASCVD)的主要危因素;而乳腺癌患者若同时伴有心血管疾病,则其死亡风险将显著增加26。雌激素可通过增加低密度脂蛋白( LDL)受体的表达加速LDL的代谢,而SERM类药物通过降低患者体内雌激素水平,从而削弱前述作用,最终可导致患者发生高脂血症20。此外,SERM类药物具有部分雌激素作用,通过抑制肝素后溶脂酶活性( PHLA),抑制三酰甘油脂酶( h-TGL),而增加血浆甘油三酯浓度;因此,临床中SERM类药物更常见的血脂异常表现为三酰甘油水平升高。一项对23项他莫昔芬与托瑞米芬治疗乳腺癌的RCT临床研究的荟萃分析结果显示:托瑞米芬治疗组总胆固醇( TC)、三酰甘油及低密度脂蛋白胆固醇( LDL-C)升高的患者例数均少于他莫昔芬组。
1.血脂异常的评估:目前尚无针对乳腺癌患者血脂异常的评估标准,因此参考2014年美国国家脂质协会( NLA)制订的血脂异常管理指南,依据胆固醇和三酰甘油水平进行分级(详见表2)。
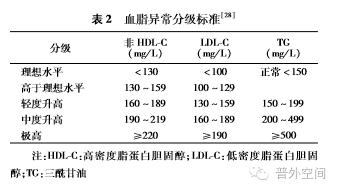
2.血脂异常的管理:LDL-C是首要的血脂分析指标,LDL-C的治疗目标:(1)心血管风险极高危患者,推荐LDL-C目标为<1.8 mmol/L( 700 mg/L)或降低至少50%;(2)心血管风险高危患者,推荐LDL-C目标为<2.6 mmol/L(1 000 mg/L)或降低至少50%;(3)中低危人群,考虑LDL-C目标值为<3.0 mmol/L(1 150mg/L).
治疗时则需要依据不同LDL-C水平及心血管风险给予个体化治疗方案,包括:生活方式干预及药物治疗。
血脂轻中度升高者,首先应进行生活方式改变;若为药物引起者,则需停用当前SERM类药物并进行观察。待恢复后可继续原有药物治疗或替换用SERM类药物治疗;但需注意药物间相互作用及其对心血管的影响;同时注意每次随访时应对血脂水平进行监测。
血脂明显升高者,或血脂轻中度升高但伴存动脉粥样硬化性心血管病( ASCVD)或危险分层处于高危状态(高血压合并2~3个其他心血管危险因素)时,则需立即停用当前SERM类药物,并给予适当的降脂药物干预,同时还应根据患者发生ASCVD事件的风险调整药物治疗强度。目前在中国市场可选择的主要调脂药物包括:他汀类、贝特类、烟酸类、胆固醇吸收*制剂抑**、n-3不饱和脂肪酸。他汀类是目前最常用、唯一有随机双盲对照研究证据的调脂药物,可延缓或逆转动脉粥样硬化病变进展,能显著降低ASCVD患病率和病死率。当血脂水平恢复正常后,建议换用其他对血脂影响小的SERM类药物治疗,以避免或减少血脂水平的再次波动。
若患者血脂管理不理想,建议由血脂专家共同制订适当的干预方案,并同时对疗效及依从性进行监测。
四、SERM类药物相关肝损伤的管理
药物性肝损伤( DILI)是指由各类处方或非处方的化学药物、生物制剂、传统中药、天然药、保健品、膳食补充剂及其代谢产物乃至辅料等所诱发的肝损伤;是最常见且最严重的药物不良反应之一,重者可致急性肝衰竭甚至死亡。他莫昔芬肝损伤的主要表现形式是非酒精性脂肪性肝病,通常在用药2年左右可检测到。胰岛素抵抗、线粒体功能障碍、遗传因素是他莫昔芬引起脂肪肝的可能机制;超过40%的长期使用者可出现脂肪肝。与他莫昔芬相比,托瑞米芬引起肝损伤的风险更小。
(一)DILI的诊断
目前,药物性肝损伤的诊断仍属排他性诊断。乳腺癌患者在接受SERM类药物长期治疗中,如出现肝损伤证据时,详细了解其既往和现在的药物暴露史是建立DILI诊断的基础。首先,应进行肝脏血液生化学和(或)影像学和(或)肝脏组织学等相关检测以确认肝损伤;其次,与其他肝脏疾病作鉴别诊断,以排除因其他肝脏疾病引起肝损伤的可能性;最后,采用RUCAM量表对药物与肝损伤的凶果关系进行综合评估。具体诊断流程及RUCAM量表可参见中国《药物性肝损伤诊治指南》及2014年ACC临床指南。对于病情复杂或肝损伤较严重的患者,需及时转诊到有经验的消化或肝病专科医师。
(二)DILI的管理
1.治疗原则:一旦确认患者的肝损伤是由药物引起,则应遵循以下原则进行处理:(1)及时停用可疑肝损伤药物,尽量避免再次使用可疑药物;(2)充分权衡停药引起原发病进展和继续用药导致肝损伤加重的风险;(3)根据DILI的临床类型选用适当的药物治疗;(4) ALF/SALF等重症患者必要时可考虑紧急肝移植。
2.停药原则:美国FDA制定了药物临床试验中出现DILI的停药原则(表3),上述原则适用对象为药物临床试验受试者,在临床实践中仅供参考。停用可疑药物后多数患者可白行改善甚至痊愈,少数可发展为慢性。即使停药后也应定期进行观察,建议患者每1—2个月复查。

3.药物治疗:主要包括:(1)重型患者应尽早选用N-乙酰半胱氨酸(NAC),成人一般用法为50~150 mg.kg-1.d-1给药,疗程至少3 d;(2)异甘草酸镁可用于治疗ALT明显升高的急性肝细胞型或混合型DILI;(3)轻一中度肝细胞损伤型和混合型DILI,炎症较重者可试用双环醇和甘草酸制剂(甘草酸二铵肠溶胶囊或复方甘草酸苷等);炎症较轻者,可试用水飞蓟素;胆汁淤积型DILI可选用熊去氧胆酸( UDCA)或腺苷蛋氨酸(SAMe)。目前不推荐2种以上保肝抗炎药物联合应用,也不推荐预防性用药来减少DILI的发生。
4.他莫昔芬相关DILI的治疗:有研究提示,他莫昔芬停药后血清转氨酶可恢复正常,且腹部CT中评估脂肪肝的间接指标——肝脾CT值的比值也有改善。然而,对于已进展为肝硬化的患者,其预后需根据是否出现肝功能失代偿情况而定,并且需通过影像学监测肝细胞癌是否会发生。他莫昔芬相关脂肪性肝炎的治疗,应考虑使用非药物治疗,如饮食和运动来改善胰岛素抵抗。苯扎贝特的初步使用经验提示该药可使他莫昔芬得以持续使用,但证据尚不充分。替代方案是用托瑞米芬替代他莫昔芬,此药引起脂肪肝的风险更小。
乳腺癌患者的SERM类药物治疗是一个长期的过程,且不良药物的疗效及安全性会因个体差异而小同;因此,在使用SERM类药物等进行内分泌治疗时,需要提高医师及患者的长期随访意识,以及时了解病情变化,包括是否出现复发、是否出现了新的肿瘤、是否出现了治疗的毒副作用和并发症等,同时,还应兼顾患者的教育,通过更广泛的教育提升患者的认知水平,以有效进行患者不良反应管理,从而提高患者依从性,改善预后。
(整理:徐兵河)
参考文献(略)
(收稿日期:2016-09-03)
(本文编辑:陈新石)