本文来源:选自《中华儿科杂志》, 2020,58(09) : 708-717.
本建议重点列出了需与儿童哮喘鉴别的常见疾病特点;对指南中哮喘诊断和监测的客观指标评估给出了更具体的建议;增加了难治性和重症哮喘的诊治流程;以列表的形式细化了哮喘分级治疗方案的选择和降级治疗的具体路径;进一步强调了医患沟通和患儿教育的重要性。
本文仅对建议中的重要图表进行了展示。
诊断
儿童哮喘的诊断主要依赖于临床表现和可逆性气流受限的证据,并排除可能引起相关症状的其他疾病,哮喘的临床诊断流程如图1所示。
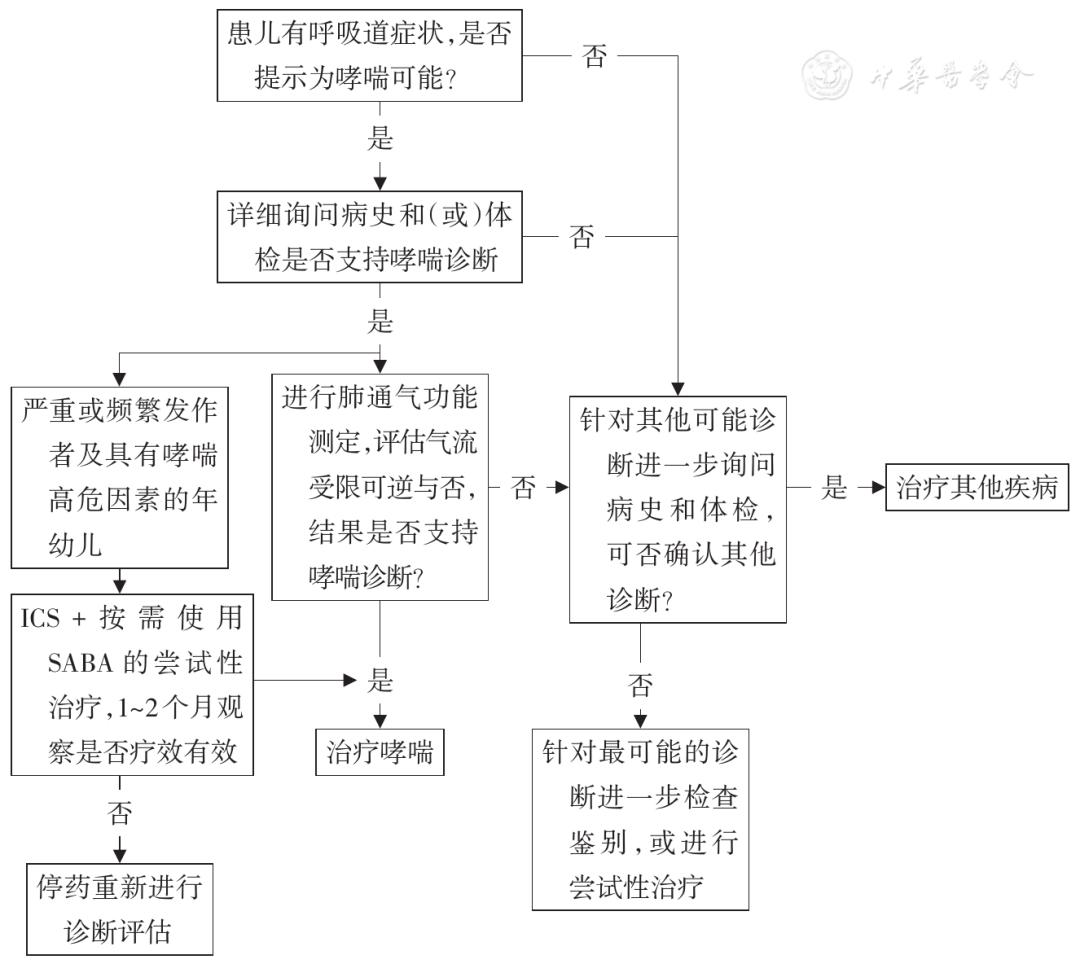
注:ICS为吸入糖皮质激素;SABA为短效β 2受体激动剂
▲ 图1儿童支气管哮喘临床实践诊断流程图
在作出儿童哮喘的诊断之前,须排除其他可引起反复咳嗽和(或)喘息的疾病(表2)。
表2 常见儿童反复咳嗽和喘息相关疾病的鉴别诊断
|
疾病 |
临床特征 |
|
反复病毒性呼吸道感染 |
反复咳嗽;流鼻涕(通常<10 d);感染时伴轻微喘息;两次感染之间无症状 |
|
胃食管反流病 |
进食时或餐后咳嗽;反复肺部感染;特别是在大量进食后容易呕吐 |
|
异物吸入 |
在进食或玩耍期间剧烈咳嗽和(或)喘鸣;反复肺部感染和咳嗽;局部肺部体征 |
|
迁延性细菌性支气管炎 |
持续湿性咳嗽,抗菌药物治疗可有效,抗哮喘药物治疗无效 |
|
气管软化 |
哭吵、进食时或上呼吸道感染期间有单音调哮鸣音,可伴有双相喘鸣;剧烈咳嗽;自出生后经常出现症状 |
|
闭塞性细支气管炎 |
急性感染或肺损伤后出现慢性咳嗽、喘息和呼吸困难,运动不耐受 |
|
肺结核 |
咳嗽伴低热、食欲不振、消瘦、盗汗;对常用抗菌药物治疗无反应;淋巴结肿大;有肺结核接触史 |
|
先天性心脏病 |
心脏杂音;哭吵、运动和进食时可有发绀;生长发育异常;声音嘶哑;心动过速;呼吸急促或肝肿大;可有吸气性喘鸣 |
|
囊性纤维化 |
出生后不久就开始咳嗽;反复肺部感染;生长发育异常(吸收不良);可见杵状指(趾),及大量松散油腻的粪便 |
|
原发性纤毛运动障碍 |
咳嗽;反复肺部轻度感染;耳部慢性感染和脓性鼻涕;对哮喘治疗药物反应差;50%的儿童有内脏转位 |
|
血管环 |
往往存在持续性呼吸音异常或单音调哮鸣音,或吸气性喘鸣;症状严重者可以出现喂养困难和呼吸困难 |
|
支气管肺发育不良 |
主要见于早产婴儿;出生体重低;出生时呼吸困难;需要长时间机械通气或吸氧 |
|
免疫缺陷病 |
反复发热和感染(包括非呼吸系统疾病);生长发育异常 |
治疗策略

≥6岁儿童哮喘的长期治疗方案:
分为5级,通过对儿童哮喘症状控制水平及急性发作次数和严重度的综合评估,考虑适时升级或降级治疗。初始治疗1~3个月后,根据症状重新评估是否需转诊至专科门诊(表4)。ICS-LABA联合治疗是该年龄段儿童哮喘强化治疗或初始治疗控制不佳时的优选升级方案。
表4 ≥6岁儿童哮喘控制治疗和调整建议
|
治疗强度 |
患儿类型a |
治疗建议 |
|
第2级 |
轻度持续评估近4周症状控制不佳需使用SABA控制症状≥2次/月;夜间憋醒≥1次/月;急性发作风险(如过去1年至少1次需要OCS,急诊或住院的急性发作) |
强化治疗2~4周后重新评估疗效良好,维持2级治疗2~3个月;未达预期疗效,升级治疗 |
|
第3级 |
中度持续前述治疗后症状控制不佳≥4周;需使用SABA控制症状≥2次/周(但不是每天使用);过去1年中需使用OCS治疗的急性发作≥2次 |
4~6周重新评估良好控制3个月以上可考虑降级治疗;未达预期疗效,及时转诊至儿童哮喘专科门诊;升级治疗 |
|
第4级 |
重度持续(Ⅰ)前述治疗后症状控制不佳4~6周;使用3级治疗时发生严重急性发作,需使用OCS,急诊或住院 |
4~6周重新评估根据疾病情况确定治疗方案和治疗时间;良好控制3个月以上可考虑降级治疗;未达预期疗效,转诊至儿童哮喘专科门诊 |
|
第5级 |
重度持续(Ⅱ)前述治疗后症状控制不佳4~6周;使用4级治疗时发生严重急性发作,需使用OCS,急诊或住院 |
建议多学科团队参与治疗方案的制订;定期评估,良好控制3个月以上可考虑调整治疗方案 |
注:a符合任一条即按相应级别进行治疗;SABA为短效β2受体激动剂
<6岁儿童哮喘长期治疗方案:
分为4级,最有效的治疗药物是ICS。对大多数儿童可从低剂量ICS(第2级)开始进行控制治疗,或选择LTRA治疗方案。如果低剂量ICS不能控制症状,优先考虑加倍ICS剂量(中剂量)。根据喘息情况按需使用吸入型SABA以快速缓解症状(表5)。对于<6岁儿童哮喘的长期治疗方案,在考虑升级治疗前需仔细评估儿童喘息病情及急性发作次数。
表5 <6岁儿童哮喘控制治疗和调整建议
|
治疗强度 |
患儿类型a |
治疗建议 |
|
第2级 |
轻度持续评估近4周症状控制不佳喘息(伴有或不伴有咳嗽)>1次/周;夜间憋醒≥1次/月;TRACK评分<80分;急性发作风险(如过去1年至少1次需要OCS,急诊或住院的急性发作) |
强化治疗2~4周后重新评估疗效良好,维持2级治疗8~12周;未达预期疗效,升级治疗 |
|
第3级 |
中度持续喘息(伴有或不伴有咳嗽)>2次/周;夜间憋醒≥1次/月;经4~6周低剂量ICS治疗后,TRACK评分降低≥10分;过去1年中因急性发作需使用OCS,急诊或住院≥2次 |
4~6周重新评估良好控制3个月以上,可以考虑降级治疗;未达预期疗效,及时转诊至儿童哮喘专科门诊 |
|
第4级 |
重度持续持续喘息(伴有或不伴有咳嗽);夜间憋醒≥1次/周;经4~6周双倍低剂量ICS治疗后,TRACK评分降低≥10分;因哮喘而活动受限;在过去1年中因急性发作需使用OCS,急诊或住院≥3次 |
建议多学科团队参与治疗方案的制订;定期评估,良好控制3个月以上可考虑调整治疗方案 |
注:a符合任一条即按相应级别进行治疗
急性发作期的治疗
哮喘急性发作时需尽快采取恰当的治疗措施,以迅速缓解气道阻塞症状。因大多数哮喘急性发作发生在院外,应正确指导哮喘患儿和(或)家长如何在出现哮喘发作征象时及时吸入SABA。如经SABA治疗后喘息症状未能有效缓解或症状缓解持续时间短于4 h,应即刻前往医院就诊。对于危及生命的哮喘发作或对初始治疗反应不佳的患儿,应及时转入重症监护病房监护。哮喘急性发作的治疗流程可参见指南,表6为儿童急性哮喘治疗常用措施和药物。
表6 儿童哮喘急性发作的治疗
|
干预措施 |
药物名称 |
使用方法 |
备注 |
|
氧疗 |
氧气 |
鼻导管或面罩吸氧无创通气支持持续气道正压通气高流量鼻导管通气 |
①有低氧血症者②维持血氧饱和度在0.94~0.98 |
|
吸入SABA |
沙丁胺醇或左沙丁胺醇或特布他林 |
氧驱动(氧流量6~8 L/min)或空气压缩泵雾化吸入沙丁胺醇或特布他林:体重≤20 kg,每次2.5 mg;体重>20 kg,每次5 mg;或左沙丁胺醇分别为0.31 mg/次和0.63 mg/次第1小时可每20~30 min 1次,连用3次,根据病情每1~4小时重复1次,后根据治疗反应和病情逐渐延长给药间隔或使用pMDI经储雾罐吸药,每次单剂喷药,连用4~10喷(<6岁3~6喷),用药间隔与雾化吸入方法相同 |
治疗任何年龄儿童哮喘急性发作的首选一线药物 |
|
吸入短效抗胆碱能药物 |
异丙托溴铵 |
体重≤20 kg,每次250 μg;体重>20 kg,每次500 μg,加入β2受体激动剂溶液作雾化吸入,间隔时间同吸入β2受体激动剂。或使用pMDI经储雾罐吸药 |
是急性发作联合治疗药物,单用疗效不及SABA,与SABA联用可增加支气管舒张效应;对中重度患儿应尽早联合使用,尤其是对β2受体激动剂治疗反应不佳者 |
|
全身应用糖皮质激素 |
泼尼松或泼尼松龙 |
口服:1~2 mg/(kg·d),疗程3~5 d |
①是哮喘重度发作一线治疗药物,早期给药后3~4 h即可显示疗效②可根据病情选择口服或静脉途径给药③如疗程<7d,可直接停药 |
|
甲泼尼龙 |
静脉注射:1~2 mg/(kg·次),必要时可间隔4~8 h重复使用 |
||
|
琥珀酸氢化可的松 |
静脉注射:5~10 mg/(kg·次),用法同上 |
||
|
雾化ICS |
布地奈德悬液 |
1 mg/次,每6~8小时1次 |
早期应用大剂量ICS,可能有助于急性发作的控制,可短期使用。但病情严重时不能替代全身糖皮质激素治疗 |
|
丙酸倍氯米松混悬液 |
0.8 mg/次,每6~8小时1次 |
||
|
丙酸氟替卡松混悬液 |
0.5 mg/次,每6~8小时1次 |
||
|
其他治疗药物 |
硫酸镁 |
25~40 mg/(kg·d)(总量≤2 g/d),分1~2次,加入10%葡萄糖溶液20 ml缓慢静脉滴注(20 min以上),酌情使用1~3 d |
①有助于危重哮喘症状的缓解,安全性良好②如过量可静注等量10%葡萄糖酸钙拮抗 |
|
氨茶碱 |
负荷量4~6 mg/kg(总量≤250 mg),缓慢静脉滴注20~30 min,继之根据年龄持续滴注,维持剂量0.7~1.0 mg/(kg·h);如已用口服氨茶碱者,可直接使用维持剂量持续静滴。亦可采用间歇给药方法,每6~8小时缓慢静脉滴注4~6 mg/kg |
①以GINA为代表的国外指南已不再推荐作为急性发作的缓解药物②不常规使用,如哮喘发作经上述药物治疗仍不能有效控制,可酌情使用,但需密切观察、并监测心电图和血药浓度 |
|
|
机械通气 |
空气和氧气 |
经合理联合治疗,症状仍持续加重,并出现呼吸衰竭征象时,应及时应用 |
在应用辅助机械通气治疗前禁用镇静剂 |
注:SABA为短效β2受体激动剂;ICS为吸入糖皮质激素;pMDI为压力定量气雾吸入器;GINA为全球哮喘防治创议
