心衰是心血管疾病最后的战场,预后较差。在临床实践中应如何进行评估和治疗?在第三十届长城心脏病学会议(GW-ICC 2019)上,遵义医科大学附属医院石蓓教授进行的题为“心力衰竭的评估及治疗策略”的精彩报告对此进行了解答。
医脉通编辑整理,未经授权请勿转载。
心衰的临床状况评估
心衰的临床评估应结合患者病史(症状和体征)、常规检查(心电图、超声)及特殊检测,来进行综合的动态评估。
1.病史(症状及体征)
详细的病史采集和体格检查可提供心衰的病因和诱因线索,明确患者存在的心血管疾病及非心血管疾病(Ⅰ,C)。
对特发性扩张型心肌病患者,应询问患者3代家族史,以帮助确定家族性扩张型心肌病的诊断(Ⅰ,C)。
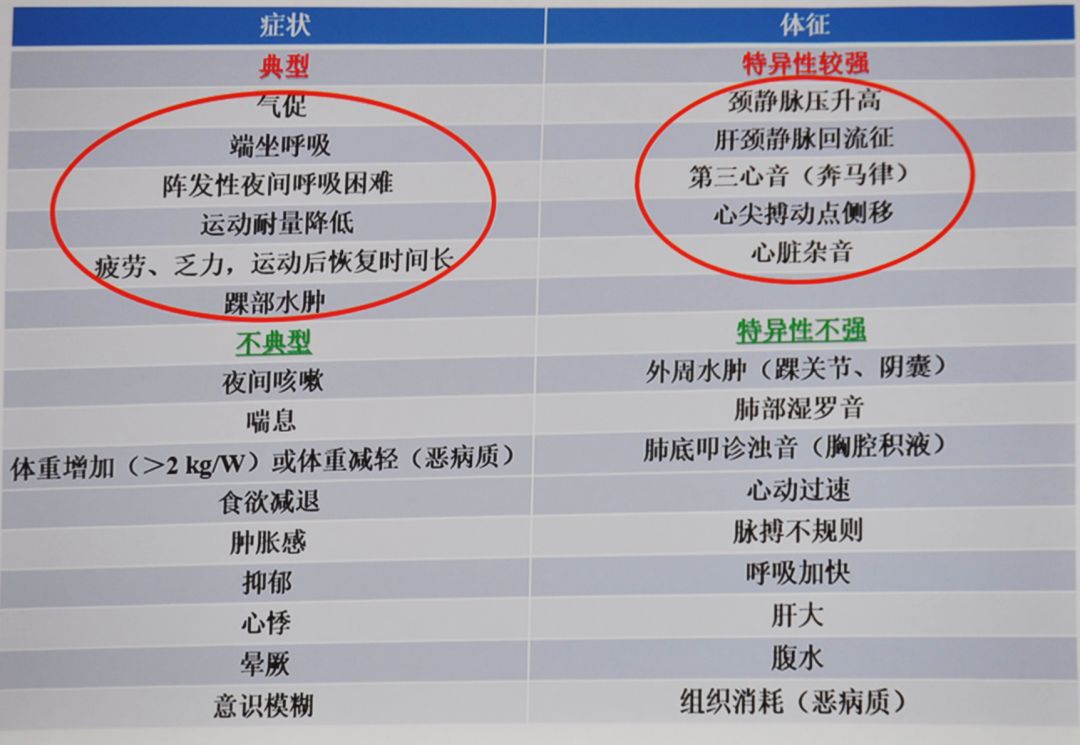
体格检查应评估患者的生命体征,判断液体潴留的严重程度,注意近期有无体重增加、颈静脉充盈、外周水肿、端坐呼吸等(Ⅰ,B)。
表1 心衰患者的症状和体征
2.常规检查
➤心电图
所有心衰以及怀疑心衰的患者均应行心电图检查,明确心律、心率、QRS形态、QRS宽度等。
疑似心律失常或无症状性心肌缺血时,应行24h动态心电图检查(Ⅰ,B)。
➤胸片
对疑似、急性、新发的心衰患者应行胸片检查,以识别/排除肺部疾病或其他引起呼吸困难的疾病,提供肺淤血/水肿和心脏增大的信息,但X线胸片正常并不能除外心衰(Ⅰ,C)。
➤生物标志物
①BNP/NT-proBNP可用于心衰筛查、诊断和鉴别诊断。诊断和排除标准,如表2;
②推荐心衰患者入院时行心脏肌钙蛋白(cTn)检测,以用于急性心衰患者的病因诊断(如急性心肌梗死)和预后评估( I,A);
③反映心肌纤维化、炎症、氧化应激的标志物,如可溶性ST2、半乳糖凝集素3及生长分化因子15也有助于心衰患者的危险分层和预后评估;
④联合使用多项生物标志物可能是未来的发展方向。
表2 BNP/NT-proBNP在心衰诊断中的价值

➤超声心动图
超声心动图是评估心脏结构和功能的首选方法,可提供房室容量、左右心室收缩和舒张功能、室壁厚度、瓣膜功能和肺动脉高压的信息,是目前临床上唯一可判断舒张功能不全的成像技术。
➤实验室检查
全血细胞计数、尿液分析、血生化(包括钠、钾、钙、血尿素氮、肌酐、肝酶和胆红素、血清铁/总铁结合力)、空腹血糖和糖化血红蛋自、血脂及甲状腺功能等(Ⅰ,C),应列为常规检查。
临床怀疑某种特殊病因导致的心衰(如心肌淀粉样变、嗜铬细胞瘤等)时,应进行相应的筛查和诊断性检查(Ⅱa,C)。
3.特殊检查
患者还可进行冠脉造影、心脏核磁共振、负荷超声心动图、6 min步行试验、生活质量评估等特殊检查,如图1。其中,6 min步行距离<150m为重度心衰,150-450m为中度心衰,>450m为轻度心衰。
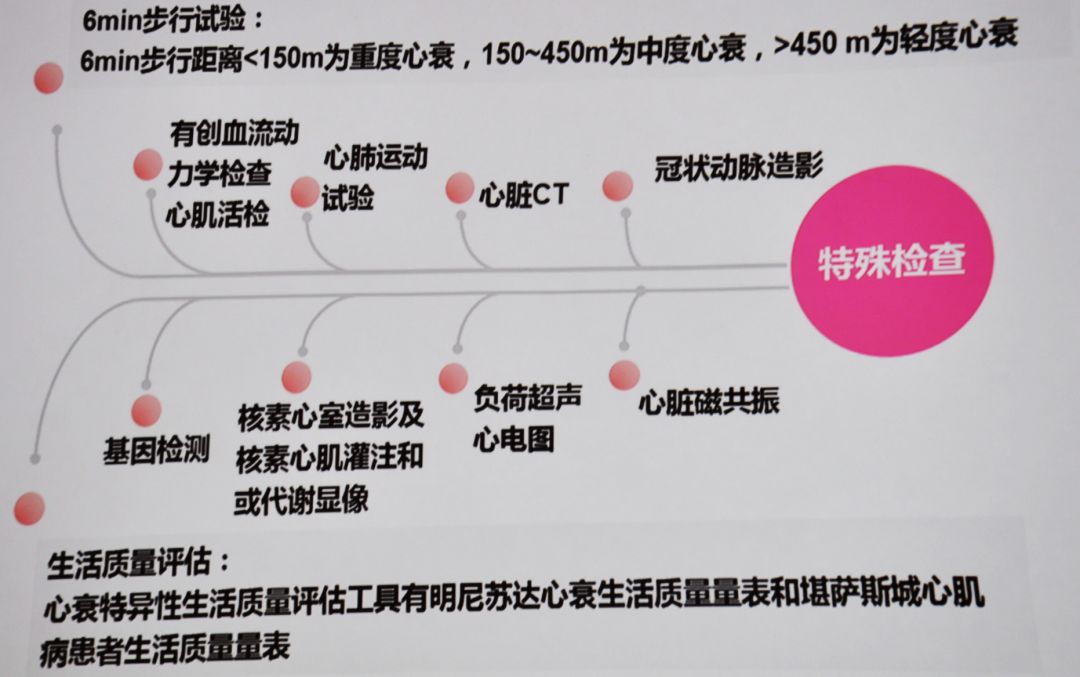
图1 特殊检查
4.心衰的预后评估
EF下降;NYHA分级恶化;心电图QRS增宽;慢性低血压、静息心动过速;肾功能不全;不能耐受常规治疗;BNP或NT-proBNP水平显著升高或居高不下,或降幅<30%,提示预后不良。
总体而言,通过临床评估应确定以下情况:①确定是否存在心衰;②确定心衰的病因和诱因;③评估病情的严重程度及预后;④确定是否存在合并症。慢性心衰的诊断流程,如图2所示。
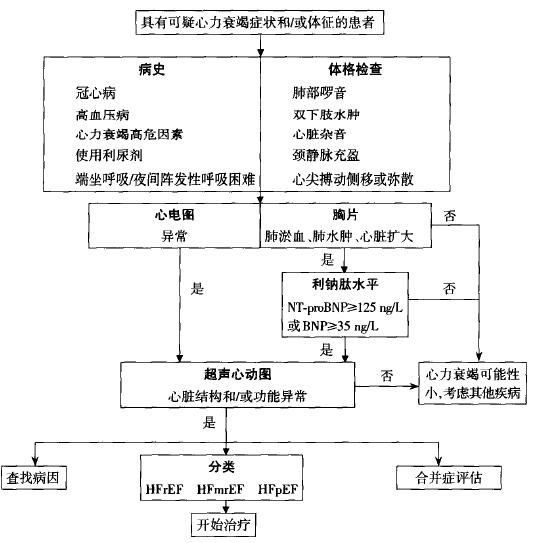
图2 慢性心衰诊断流程
心力衰竭治疗策略
慢性心衰的治疗理念发生了较大的改变。心衰治疗策略发生了根本性的变化。传统的心衰常规治疗为强心、利尿、扩血管;而目前治疗心衰的关键已转变为阻断神经内分泌的过度激活,抑制心肌重构。
1.心衰症状出现之前的预防措施
1)戒烟、限酒;
2)治疗高血压并达标;
3)明确冠心病或存在冠心病高风险患者,推荐使用他汀类药物进行治疗;
4)2型糖尿病患者可使用钠-葡萄糖协同转运蛋白受体2*制剂抑**(卡格列净、恩格列净等)改善预后;
5)关注并治疗其他心衰危险因素,如肥胖、血糖异常、代谢综合征等;
6)尽早使用ACEI/ARB +β受体阻滞剂等治疗心肌梗死、左心室肥厚、无症状性心功能下降等;
7)以下患者需进行ICD一级预防:①急性心肌梗死后40天,缺血导致的EF<30%者;②接受心衰优化药物治疗,非缺血性、无症状的扩张型心肌病,EF≤30%者。
2.症状性HFrEF治疗
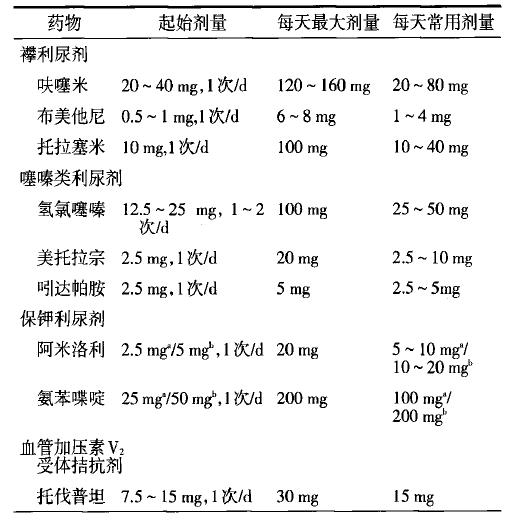
1)利尿剂
➤适应证:有液体潴留证据的心衰均应使用。
➤禁忌证:无液体潴留的症状与体征,痛风患者禁用噻嗪类利尿剂,过敏者,低容量性低钠血症者禁用托伐普坦。
➤不良反应与处理:低钾血症;低血压(注意区分容量不足与心衰加重);肾功能恶化;高尿酸血症和痛风时使用秋水仙碱;警惕托伐普坦的副作用(口渴和高钠血症)。
表3 慢性HFrEF常用利尿剂及其剂量
2)ACEI/ARB/ARNI
➤适应证:所有HFrEF患者均应使用ACEI,除外禁忌证或不耐受者。
➤禁忌证:妊娠、双肾动脉狭窄、曾发生血管神经性水肿者禁用;高钾、症状性低血压、左心室流出道梗阻或主动脉瓣狭窄、肌酐≥221 umol/L者慎用。
➤不良反应:肾功能恶化、高钾、低血压、干咳等。
➤应用策略:
①尽早使用,从小剂量开始,每2周剂量倍增1次,直至最大耐受量或者目标剂量;
②不能耐受ACEI者,可选用ARB替代;或者一直使用ARB者,可继续长期使用;
③对于心功能Ⅲ-Ⅳ级的症状性HFrEF患者,如能耐受ACEI或ARB,推荐应用ARNI替化ACEI或者ARB(Ⅰ,B)。
表4 慢性HFrEF常用的肾素-血管紧张素系统*制剂抑**及其剂量
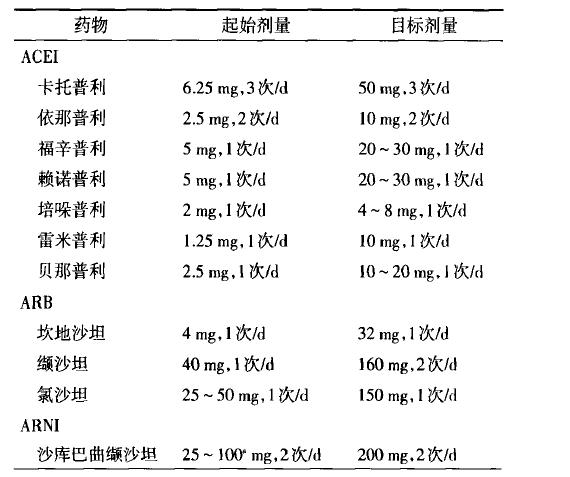
➤ARNI适应证:对于NYHAⅡ-Ⅲ级、有症状的HFrEF患者,若能够耐受ACEI/ARB,推荐以ARNI替代ACEI/ARB,以进一步减少心衰的发病率及死亡率(Ⅰ,B)。
➤ARNI使用方法:
①由服用ACEI/ARB转为ARNI前,血压需稳定。并停用ACEI 36h;
②小剂量开始,每2- 4周剂量加倍,直至目标剂量;
③中度肝损伤、≥75岁患者起始剂量要小;
④起始治疗和剂量调整后应监测血压、肾功能和血钾;
⑤未使用ACEI或ARB的患者,如血压耐受,首选ARNI有效,但需审慎。
3)β受体阻滞剂
➤适应证:病情相对稳定的HFrEF患者均应使用β受体阻滞剂,除非有禁忌证或不能耐受(Ⅰ,C)。
➤使用方法:
①小剂量起始,每隔2- 4周可剂量加倍,逐渐增加至目标剂量或最大耐受剂量(静息心率降至60次/min左右剂量为应用的目标剂量或最大耐受剂量);
②滴定剂量及过程需个体化,要密切观察心率、血压、体重、呼吸困难、淤血的症状及体征;
③突然停药会导致病情恶化。
➤不良反应:心衰恶化、心动过缓和房室传导阻滞、低血压。
4)醛固酮受体拮抗剂
➤适应证:
①LVEF≤35%、使用ACEI/ARB/ARNI和β受体阻滞剂治疗后仍有症状的HFrEF患者;
②急性心肌梗死后LVEF≤40%,有心衰症状或合并糖尿病者。
➤禁忌证:肌酐> 221umol/L、高血钾、妊娠。
➤使用策略:起始剂量10-20 mg qd,2周后加量至20-40 mg qd。
5)伊伐布雷定
➤适应证:NYHA心功能Ⅱ-Ⅳ级、 LVEF≤35%的窦性心律患者,合并下列情况时:已使用ACEI/ARB/ARNI、β受体阻滞剂、醛固酮拮抗剂等,且β受体阻滞剂已达最大剂量,心率仍≥70次/min者。
➤禁忌证:病窦、心率<60次/min,低血压、 急性心衰、房颤、房扑等。
➤使用策略:起始剂量2.5 mg,bid,并逐渐加量,目标心率60次/min。
对于HFrEF患者,β受体阻滞剂与ACEI不分先后,同时启动
①ACEI、MRA、β受体阻滞剂可提高患者的生存率,推荐HFrEF患者使用;
②根据患者的临床状况使用利尿剂(静脉泵→静注→口服);
③ACEI和β受体阻滞剂可互补,患者一旦确诊为HFrEF,即可联用ACEI与β受体阻滞剂;
④无证据支持在ACEI之前起始β受体阻滞剂治疗,因此两者应不分先后,同时启动。
3.心衰的非药物治疗
在《2018中国心力衰竭诊断和治疗指南》中更新了心脏再同步化治疗(CRT,CRT-D),QRS波宽度由2014年指南≥120ms更新为≥130 ms,强调左束支图形。对于常规CRT无效者建议左室多部位起搏,并建议以下患者增加希氏束起搏(HBP):左室导线植入失败者,CRT术后无应答者,房颤室率快(药物难控制、消融失败或有禁忌证)、房颤慢心率者。
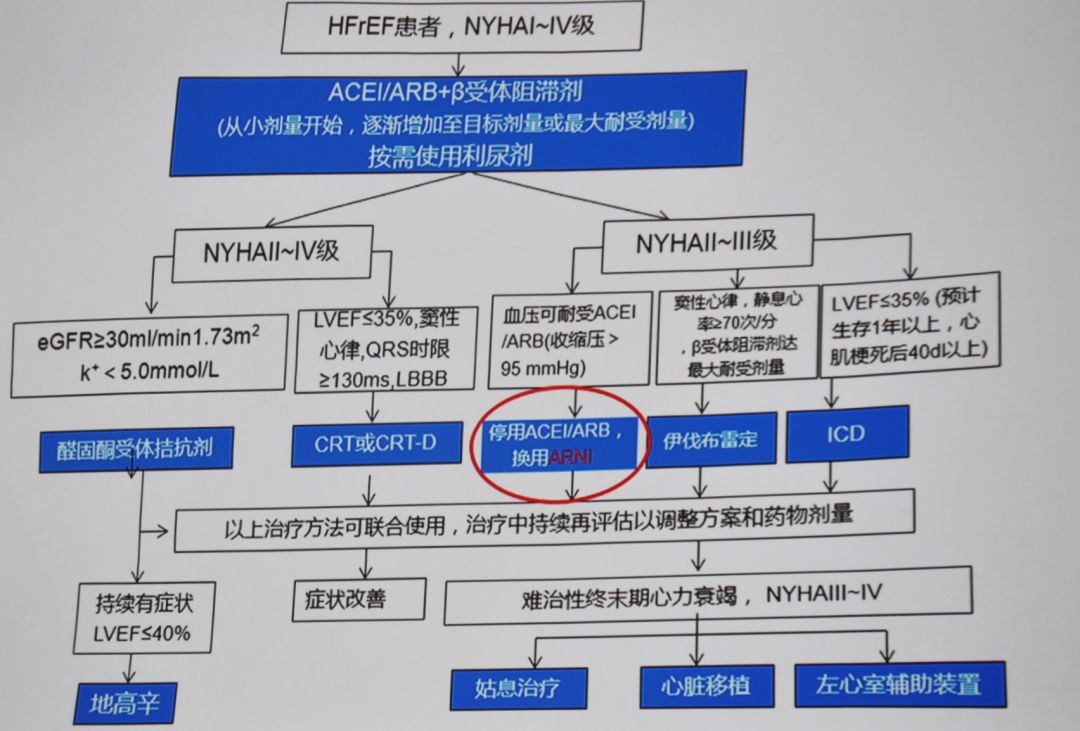
图3 慢性心衰治疗流程图
医脉通-GW-ICC 2019专题