前面两篇《史上最全、最详细|DRG/DIP付费以后,你这样做涉嫌违法违规》、《前奏曲|DRG/DIP付费基金审核监管还需关注“低编高套”行为》发文以后,得到了广大DRG/DIP支付方式改革相关的专家、老师们的认可与共鸣。在此,笔者对各位专家老师们表示感激!同时,笔者也希望各位专家老师们能够持续关注--郑经说双D,同时对文章内容不当之处,提出批评指正。也有专家老师在阅读完文章内容后得到了一些收获的同时,也产生了一些对于本地DIP目录库以及清单规范填报的疑问?
那接下来就随着笔者的介绍,一同回顾DIP在医保基金付费与监管上发生的一些医疗机构的“盲从跟风”现象。
一、DIP简述
按病种分值付费(Diagnosis-Intervention Packet,DIP)是利用大数据优势所建立的完整管理体系,发掘“疾病诊断+治疗方式”的共性特征对病案数据进行客观分类,在一定区域范围的全样本病例数据中形成每一个疾病与治疗方式组合的标化定位,客观反映疾病严重程度、治疗复杂状态、资源消耗水平与临床行为规范。
简而言之,就是“从数据中来,到数据中去”的方式进行数据标化处理后应用于医保支付、医院管理、基金监管等领域。DIP的分组方案有一个最大的特点就是基于本地历史数据。
二、DIP病种分值库分析
某DIP病种目录库
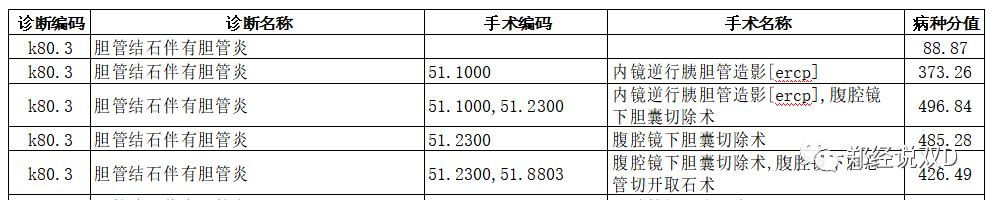
1.病种分值倒置
我们能从各地的DIP病种分值目录库中,发现一部分地方出现了“病种分值倒置”的现象,如上图所示,“K80.3胆囊结石伴有胆囊炎进行腹腔镜胆囊切除术”的病种分值485.26反而高于“K80.3胆囊结石伴有胆囊炎进行腹腔镜胆囊切除术,腹腔镜下胆总管切开取石术”的病种分值426.49。
那么什么叫病种分值倒置呢?其实这个不难理解,简单地讲就是: 病种分值违背基本临床逻辑,临床诊疗过程中实际医疗资源消耗较小的病种反而病种分值高于实际医疗资源消耗较大的病种的现象。 比如,上图病种目录库中多进行了腹腔镜下胆总管切开取石头术反而病种分值更低。同理,DRG也会出现权重/点数倒置的现象。
造成病种分值倒置的原因有什么呢?造成病种分值倒置的原因笔者认为主要有以下几点:a.历史数据(病种分值测算数据源)数据质量缺陷;b.专家论证不充分;c.病案编码员尚未参与病种分值目录库的论证工作中。如:有的病种分值目录.9的未指明分类编码(简单地讲:诊断信息不完整不准确)病种分值反而高于明确分类的编码。
未指明分类编码分值高举例
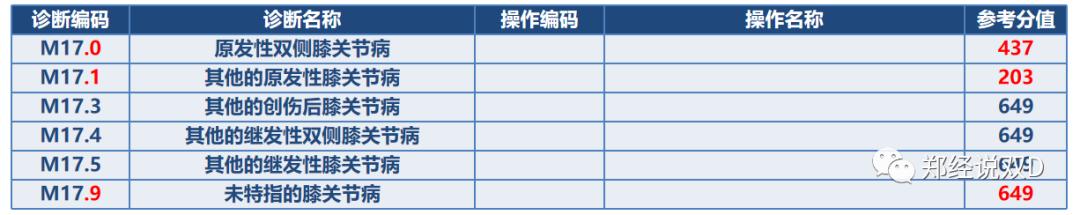
2.其它现象
如上图,我们还能从该DIP病种目录库发现以下几个点:a.ICD-10的诊断编码首字母是大写,不是小写;2.手术操作编码出现了“,”用以连接两个手术操作编码,但根据《DIP目录库(1.0版)》手术操作编码的连接只存在“+”与“/”,用“+”表示“和”的意思,用“/”表示或的意思,但是“,”表示和还是或就不太清楚了,笔者大胆揣测应该是和的意思。
三、病种分值倒置影响
1.病种分值倒置现象,将会给医疗机构带来“不规范编码反而获取分值越高”的错误认知,医疗机构刻意错误编码,存在“低编高套”的违法违规风险。
2.现有的付费数据也将成为历史数据参与病种制定、病种分值测算。错误编码的数据,无法为本地病种目录库、病种分值测算提供准确的数据源。容易导致 病种分组长久缺失、病种分值倒置无法校正 的现象。
3.由于填报信息错误,也无法给医保管理、医院管理政策调整提供准确的数据源。比如:基层病种制定。
四、“低编高套”现象
本文前面所提到的老师们的问题,是由于发现“准确编码反而病种分值低于不准确编码的现象”,从而为了更高的分值/基金补偿发生低编至残余类目诊断或者减少手术操作填报的情况发生。但是,这里笔者要提的是这种行为,多获取医保基金本质上就是前面文章提到的“低编高套”(详见笔者之前的文章《前奏曲|DRG/DIP付费基金审核监管还需关注“低编高套”行为》)的行为,是不可取的。若医保检查发现低编导致高套分值、医保基金多支出也会被认定为违法违规行为。 清单填报应当遵循清单规范,ICD编码也应当按照编码规范进行,不能根据病种或者分值来进行数据填报。
当然,也有病案编码老师会提及“我们给临床医生讲了,临床医生不按我们的原则进行填报的情况发生”。在这里我也要倡导一下,笔者认为的病案编码员与临床医生的关系应该是 “病案遵循临床,临床尊重编码” 。也就是病案编码总的但前提一定是遵循临床医生的意见,但是临床医生也要尊重病案编码员,认真听取病案编码员的意见, 毕竟病案编码也是一个专业的工作 。
五、展望未来
1.部分地方对于出现“病种分值倒置”现象进行了校正。比如对于未指明分类编码导致的分值倒置的情况,可以将倒置的各病种病例一并进行病种分值测算赋予同样的分值;也可以设置“未指明分类编码不得高于明确分类编码病种分值、手术操作简单/手术操作较少的病种不得高于手术操作复杂/手术操作较多的病种分值”的条件。
2.作为医保部门而言,笔者认为一定要重视DIP病种分值倒置的现象,给予一定的校正。若不进行校正容易导致医疗机构不按规范填报的现象,加大本地医保基金审核监管工作量。甚至是影响未来测算病种与分值的DIP历史数据质量,降低DIP改革成效。这样做的作用 既有符合临床诊疗与病案编码实际,也能正确引导医疗机构规范行为。
3.对于第三方服务商而言,要认真总结经验,准确描述现象、分析现象原因、公平公正建议、阐述建议优弊,不能不“报”不“知”。
4.作为医疗机构而言,应该本着填报规范进行填报清单,不得违反清单填报规范及ICD编码规范。违反规范得到较高的分值或医保基金补偿除了会受到医保部门的关注,还会影响未来的分组与分值。 切忌不能按照病种及分值进行清单填报。
我们都知道肺炎在进行ICD编码时,病原菌是重要的分类轴心。由于历史数据质量问题,有的地方未明确病原菌类型的肺炎病种分值均高于明确病原菌类型的肺炎病种分值。这样有的医疗机构为了高分值在明确了肺炎病原菌的前提下都编码至未明确病原菌肺炎。
但是,我这里更想提的是,很多基层医院由于缺乏检验检查手段导致真正无法明确肺炎的“病原菌”。如果,明确病原菌的肺炎按照未明确病原菌的肺炎填报,在病种分值测算时两者会一起计算。本质上,也就降低了明确病原菌肺炎的分值。只有未来数据量够了,这样的病种就能满足成组条件,就能与基层的病种拆分开,真实地体现高等级医疗机构的诊疗技术能力水平,反映该病种的医疗资源消耗。
也就是说,准确编码以后不仅能反映真实的诊疗能力,也能为病种/分值测算提供准确的数据源。虽然不能改变短暂的当下,但是能够改善长远的未来。
