新生儿胃穿孔是新生儿期罕见的、危及生命的外科急症,主要见于早产儿。报告新生儿胃穿孔的发病率为1:5000,占所有胃肠道穿孔的7%。新生儿胃穿孔的病死率高,文献报道的病死率在15-70%之间。
尽管近年来新生儿重症监护、呼吸管理、外科手术和麻醉技术发展迅速,新生儿胃穿孔的病死率仍很高。
一、病因
1.先天性肌层发育不良或缺
1943年,首次通过显微镜观察到胃壁穿孔组织肌层缺损。在20世纪中后叶,大多数学者认为新生儿胃穿孔的最主要的病因为先天性胃壁肌层缺损。
这一现象的发生与胚胎早期胃壁肌肉组织的发育有关,胃壁肌肉组织由食管下端逐渐向胃底及胃大弯部伸展,在此过程中如果出现发育障碍或发育停顿将会导致胃壁肌层薄弱或缺如,当呕吐、喂奶时胃内压升高,引起胃壁缺损处的穿孔。
2.胃内压增高
实验使用机械对狗的胃内进行注气造成人为胃穿孔,用显微镜观察穿孔时发现穿孔部位周围存在肌肉缺失。因此,他们认为这可能是穿孔后肌肉回缩所致,而不是先天性的胃壁肌层缺损。
有研究报道,新生儿胃壁肌层中环形肌纤维连接存在几个间隙,尤其是早产儿,是潜在的胃壁薄弱区,多分布在胃大弯,当胃内压升高时更易在此处发生破裂。
研究发现,新生儿生后3天内胃肠道蠕动不协调,导致患儿吞入空气等使胃内压升高,引起胃壁薄弱处穿孔。
除此之外有文献报道,一些患儿由于先天性胃肠道畸形,如肠狭窄或闭锁、肠旋转不良、环状胰腺等,造成胃远端消化道梗阻而使胃腔内压力高,胃膨胀引起肌层撕裂或胃穿孔。
3.缺血缺氧、感染所致胃壁坏死
认为窒息和继发缺血性损伤是主要原因。新生儿在围产期发生窒息、缺氧、应激时,可出现代偿性血流再分布,为了维持心脏、大脑等重要脏器的血氧供应,胃肠道的血液灌注相应减少,造成局部缺血缺氧,胃壁组织的抵抗力降低,从而导致胃壁组织坏死。
感染败血症引发的胃组织炎症而继发的胃穿孔。由于新生儿,尤其是低出生体重儿、早产儿的体质较弱,局部免疫力低下,感染易导致胃粘膜屏障功能减弱、胃肠道菌群移位等,从而引起胃坏死及穿孔。
4. 胃酸过多
研究发现新生儿的胃酸约在生后24小时达到最高峰。在接下来的9天里,酸度逐渐下降至儿童的正常水平。
因此,胃酸在生后第一周内处于高水平状态,这与胃穿孔发生的高峰时期一致。虽然这种时间关联不能证明因果关系,但这一现象为我们探究胃穿孔的原因提供了一个思路。

5.医源性因素
(1)使用呼吸机正压通气、鼻腔持续正压给氧等,使胃内气体增多,胃内压升高导致胃破裂;
(2)留置胃管、胃肠减压时损伤胃粘膜、胃壁等导致穿孔;
(3)有研究认为生后早期使用类固醇激素及非甾体类消炎药导致胃黏膜前列腺素分泌减少,进而使胃黏膜保护作用削弱,损伤内皮、引起胃黏膜炎症等病变,从而引起胃穿孔。
5.特发性胃穿孔
有人提出新生儿胃穿孔的病因主要是不明原因的特发性穿孔,早产是许多胃穿孔患儿唯一的高危因素,因此推断很多穿孔是自发性的。此外,有学者提出C-Kit+柱状细胞或肠道起博细胞缺乏也是重要的原因。
新生儿胃穿孔的病因多种多样,部分存在争议,还有一些未知的病因需要进一步的探索。
二、临床特点
新生儿胃穿孔发生时间各文献报道各不相同,大部分病例在出生后1周内起病,尤其在生后的第2~7天发病率最高。新生儿胃穿孔以男性患儿为主,男性发病率约为女性的三倍。国内外大部分文献报道新生儿胃穿孔多见于早产和低出生体重儿。
研究报道新生儿胃穿孔中早产儿占42.6%,低出生体重儿占48.5%,与之前的报道存在矛盾。因此早产、低出生体重是否是新生儿胃穿孔的危险因素还存在争议,需要进行大样本多中心的研究进行分析。
新生儿胃穿孔的表现形式多样,缺乏特异性的症状与体征,早期表现主要为拒奶、呕吐,典型症状为突发进行性加重的腹胀,伴有气促、发绀等呼吸困难表现以及心动过速等低血容量症状。患儿查体腹壁张力高,部分可见腹壁静脉曲张、腹壁潮红,肠鸣音减弱甚至消失等。
三、辅助检查
1.腹部X片
对于生后1周内的新生儿,尤其是早产、低出生体重儿,当出现反应差、拒奶、进行性加重的腹胀时应警惕胃穿孔的发生。腹部X片检查是最26常用及有效的检查方法,其典型表现为膈下游离气体,胃泡影消失或缩小;仰卧位X线平片的典型表现为“足球征”。
报道腹部X片检查发现游离气体的阳性率仅为66.7%。需要警惕的是,气腹不一定提示消化道穿孔,还可能是由于张力性气胸、纵膈气肿、特发性气腹或腹腔产气菌感染等所致。

游离气体的多少与穿孔大小、穿孔时间及部位等相关。当游离气体量少时腹部X线检查很有可能提示阴性,所以即使腹部X线检查未发现异常仍不可直接除外消化道穿孔。
选择合适的腹部X线检查方式对发现少量气腹至关重要,主张立卧位同时摄片,或者卧位加立位透视,两者结合全面观察,可以明显提高检查的敏感性。
2.腹部超声
随着超声仪器的不断优化以及超声科技师技术的提高,超声对腹腔游离气体的敏感性得到显著提高,其在消化道穿孔中的应用也日益受到关注。
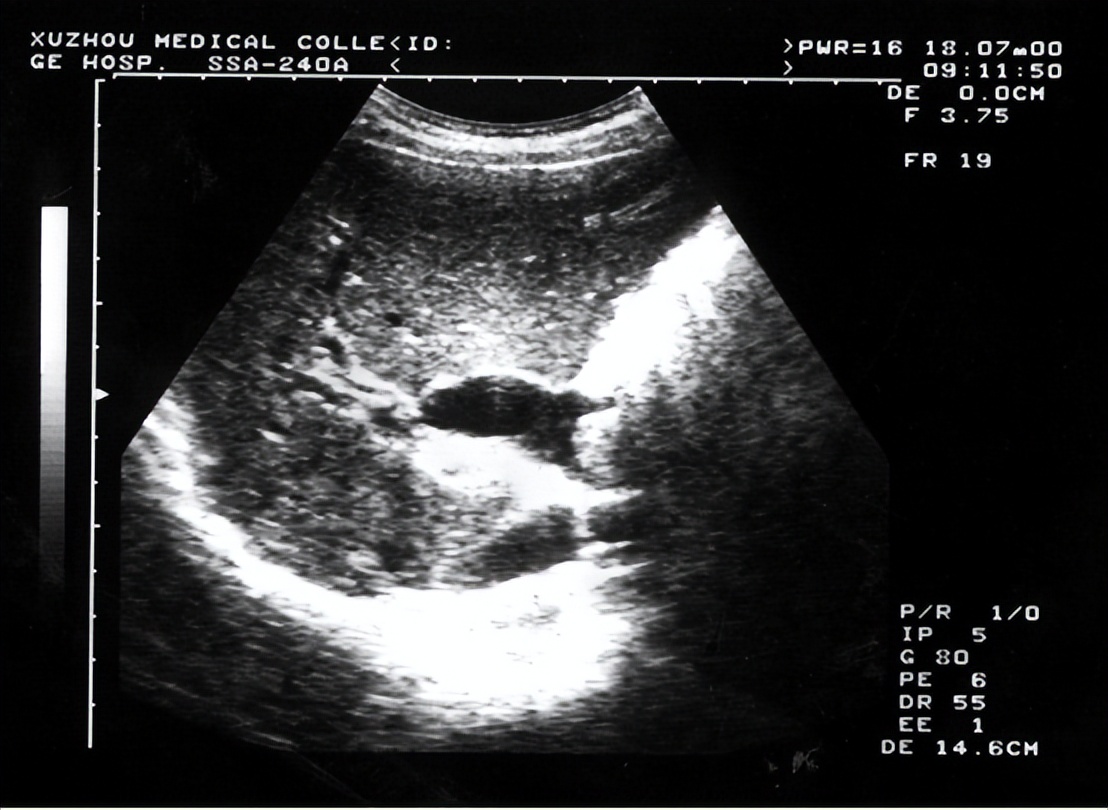
相对于腹部X线片,超声对于少量游离气体更为敏感,并且可以通过改变体位及加压法使其检测率得到进一步提高。
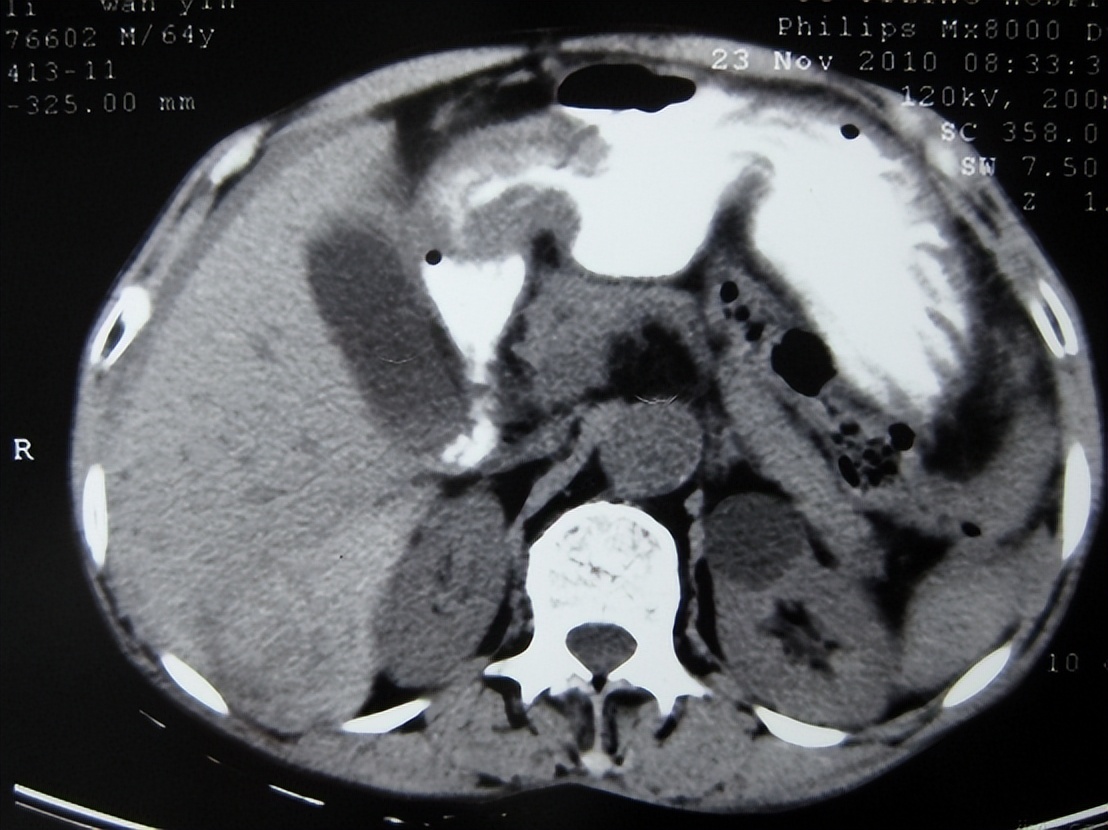
3.腹部CT
CT不仅可以提高少量气腹的诊断率,而且能对多种原发病做出诊断,对外科及时合理治疗提供依据。但由于CT检查耗时相对较长、费用相对较高、辐射量相对较大,所以目前在新生儿胃肠穿孔方面的应用并不普遍。
四、治疗
目前大部分学者认为新生儿胃穿孔一旦确诊,应立即施行剖腹探查术进行修补,但也有少数文献报道了单纯腹腔引流及内科保守治疗的成功案例。
1.手术治疗
(1)围手术期管理
新生儿胃穿孔一旦诊断应立即行术前准备,一般2~3小时内完成术前准备,予禁食、持续胃肠减压、必要时行腹腔穿刺术缓解呼吸困难和腔静脉淤滞;深静脉输注全肠外营养、血浆、白蛋白、补充电解质等对症支持。
胃内容物经穿孔处流入腹腔后易并发弥漫性腹膜炎,严重时可导致感染性休克,应积极予以抗感染治疗,同时予以生理盐水扩容,使其在不可逆之前得到纠正。
对于顽固性低氧血症、难以纠正的低血压者可予气管插管呼吸机辅助通气,避免使用皮囊加压给氧,以避免加重胃内积气。
(2)手术方式
新生儿胃穿孔治疗的目的是修补穿孔挽救患儿生命。手术方法的选择视患儿病情而定,采取简便有效的手术方式、尽可能操作轻柔以减少对患儿的伤害。
(3)剖腹探查术
目前多数学者认为及时手术是新生儿胃穿孔最有效的治疗方法,支持确诊后立即完善术前准备,行胃穿孔修补术。1950年报道首次完成了新生儿胃穿孔修补术,之后陆续有文献报道成功实行该手术。新生儿胃穿孔的手术指证为有急腹症体征及气腹的影像学证据。
本术式是在气管插管全身麻醉下进行剖腹探查,在左上腹取横切口,找到胃穿孔部位,将穿孔周围坏死及血运不好的胃组织完全切除,直至切除至有出血的正常胃壁组织,再进行胃壁及浆肌层两层内翻缝合,修补后再用大网膜覆盖,以便于修复。
术中应对胃肠道进行常规探查,避免遗漏胃肠多发穿孔或引起消化道远端梗阻的疾病。对于一般情况不理想,穿孔面积较大、穿孔部位较多,腹腔污染较重的患儿,可选择胃穿孔修补+胃造瘘术。
(4)腹腔镜下胃修补术
腹腔镜下手术创伤小、出血少、恢复快,目前成人的腹腔镜下胃穿孔修补术的技术已比较成熟。
但由于新生儿的腹腔空间小,而且人工创造气腹会给患儿的呼吸循环功能带来较大干扰,手术风险较大,所以新生儿胃穿孔目前多选择开腹手术,而腹腔镜下胃修补术则很少见。
2006年报道了2例新生儿胃穿孔患儿成功实行腹腔镜下胃穿孔修补术,术后恢复良好,分别随访11月和8月均生长发育良好,无胃穿孔并发症发生。所以,如果麻醉条件允许、患儿一般情况良好,可以考虑于腹腔镜下行新生儿胃穿孔修补。
(5)术后护理
手术后综合护理也是极其重要的部分,可以提高患儿的生存率。新生儿的能量储备少,术后应注意继续保暖,持续胃肠减压,营养支持,选用强力抗生素抗感染。一般术后5~7d开始进食,由少量进乳逐渐过渡到正常哺乳。
建议在术后尽早经空肠营养管给予肠内营养,以防止长期应用肠外营养引起的相关并发症,促进胃肠功能的恢复。
2.保守治疗
目前对于新生儿胃穿孔的治疗以外科手术为主,采用保守治疗成功的患儿少见。有研究指出,出现症状到手术的时间、败血症、休克等是影响预后的因素,所以延迟手术可能会使病情恶化。
有学者报道,对于一般情况较好、体征轻的胃穿孔新生儿只进行腹腔引流术,并予以抗感染、营养支持后治疗成功。另外,对于感染严重、难以纠正的休克、极低出生体重儿的胃穿孔患儿,不能耐受麻醉和手术探查,单纯腹腔引流是一种可供选择的方案。
有人报道了1例极低出生体重的胃穿孔新生儿,由于病情危重,经评估难以耐受麻醉和手术,予以单纯腹腔引流,留置烟卷式引流管,广谱抗生素抗感染治疗后最终治疗成功。
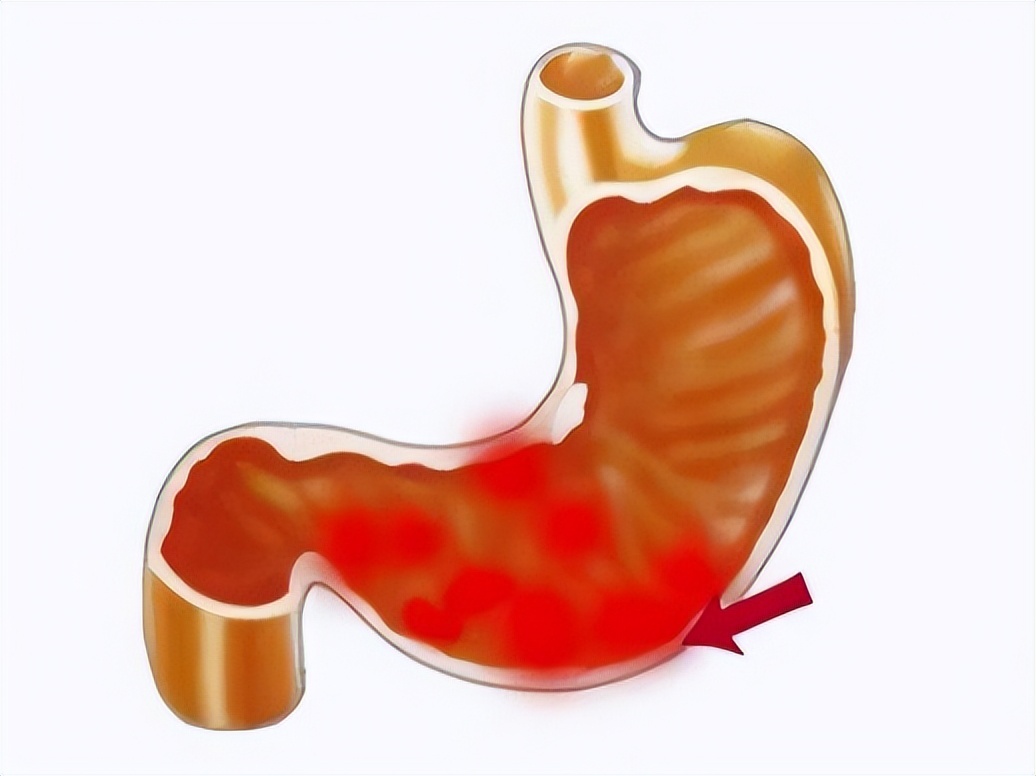
3.预后
许多学者试图探究新生儿胃穿孔的预后因素,以期降低其病死率。早产和低出生体重是新生儿胃穿孔的重要病因,但早产和低体重是否是影响预后的因素尚存在争议。
大部分学者认为早产儿及低出生体重儿的病死率高于足月儿和正常出生体重儿,这一观点在临床中被广泛接受。然而有部分学者的研究表明早产和低出生体重与预后无关。
结语
早产、低出生体重、败血症、手术干预时间、酸中毒、低钠血症等都可能是影响新生儿胃穿孔病死率的因素,均需要在病情变得不可逆转前及时干预。不同的研究结果可能与患儿种族、出生情况、样本数量等因素有关,需要总结多中心大样本数据得到可加可靠的结论。