
目前,心脏性猝死(SCD)被认为是全球死亡的主要原因之一。在临床实践中,如何运用体表心电图来预测心脏性猝死风险呢?在第十三届东方心脏病学会议(OCC2019)上,首都医科大学附属北京安贞医院吴永全教授进行了解答。
医脉通整理报道,未经授权请勿转载。
SCD的病因
据统计,SCD的患者有80%死于心律失常。其中,83%为快速性心律失常,如室速、室颤;17%为缓慢性心律失常。
SCD患者常见的病因有冠心病(约80%)、心肌病(如扩张型心肌病、肥厚型心肌病、致心律失常型右室心肌病)以及原发性心电异常(Brugada综合征、长/短QT综合征、特发性室颤)。
在临床工作中,可通过基础心脏病及心功能状态、动态心电图、植入式Holter、信号平均心电图、心率变异性、心内电生理检查,或体表心电图来预测SCD。那么,怎么样通过体表心电图来预测患者的SCD风险呢?
Brugada波
1991年,Brugada兄弟首次报道了Brugada波。其心电图特点主要为V1-V3导联J波、ST段抬高、T波倒置,患者猝死风险高。
Brugada波可分为3种类型:第一种类型是V1-V3导联ST段抬高,表现为一种穹隆型,V2导联T波倒置,患者发生心律失常事件及猝死的概率较高,如图1A;第二型表现为马鞍型抬高,患者T波低平或倒置,如图1B;第三型为低马鞍型,患者T波直立,如图1C。
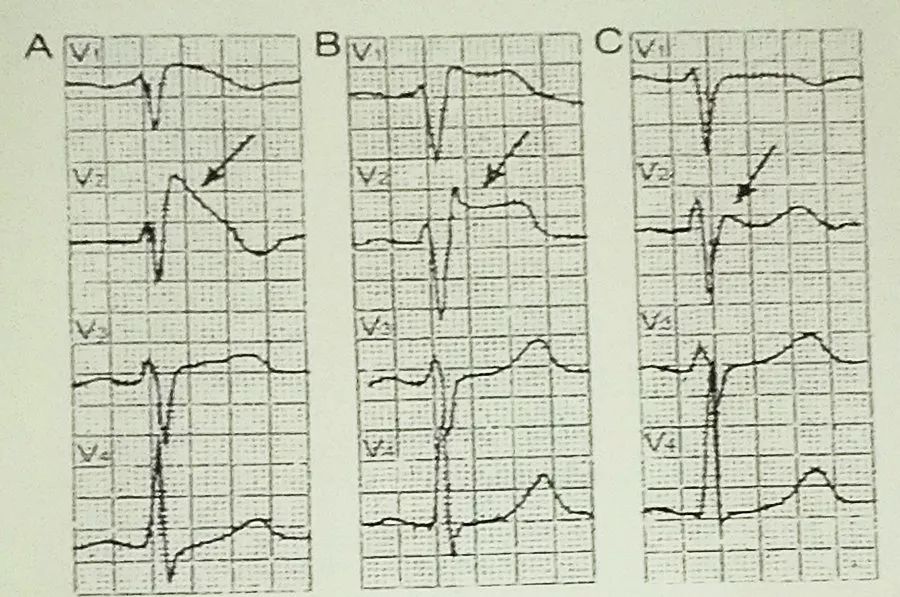
图1 Brugada波
Brugada波的机制有以下两种:①由心室内膜和外膜心肌细胞复极离散度显著增加形成;②遗传性离子通道病,即基因编码SCN5A的钠通道异常。患者在2时相INa内流减少,破坏了2时相平台期Ito-lNa-lCa平衡,外向电流占优势,心外膜下动作电位时程缩短40%-70%,心内膜变化不明显。
另外,Brugada波受多种因素影响,可发生形态改变,其常见影响因素包括心率、自主神经和抗心律失常药物的影响。
长QT综合征(LQTS)
原发性LQTS主要与遗传性离子通道病相关。目前,已知11个基因、数百个位点的突变与LQTS有关;受累的离子通道包括钾通道、钠通道。继发性LQTS则主要与电解质紊乱、服用抗心律失常药物、三环类抗抑郁药物相关,且缺血是其最主要的病因。
临床上最为常见的是LQT1、LQT2、LQT3。不同类型的恶性心律失常诱因不同,心电图表现不同,但均可表现为QT间期延长(图2),且易诱发快速的尖端扭转性室速、反复晕厥等。
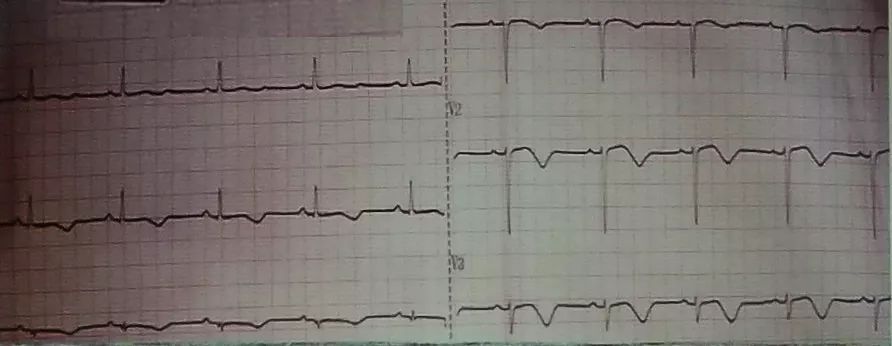
图2 LQTS波
短QT综合征(SQTS)
SQTS常见于无器质性心脏病的年轻患者。患者的心电图特征为QT间期显著缩短(≤330 ms),胸导联T波高尖,双支对称或不对称,降支陡峭,如图3。常可发生房颤,亦可出现室速、室颤导致猝死。
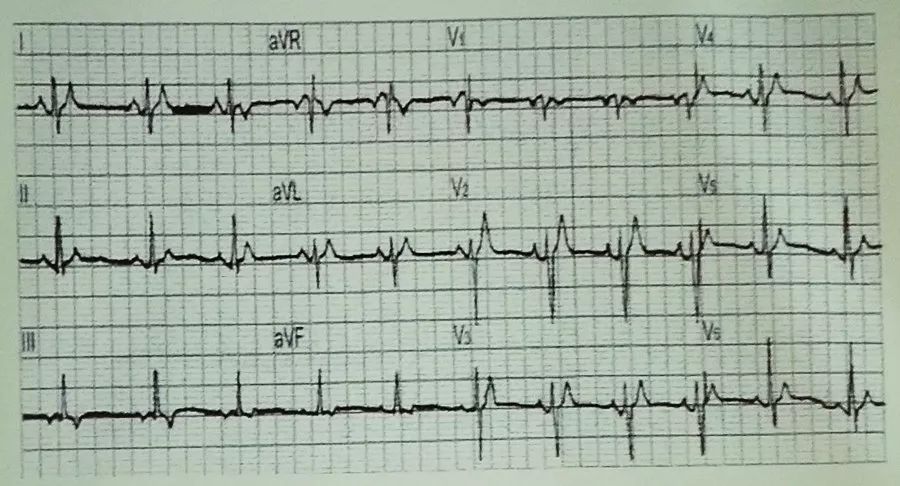
图3 SQTS波
SQTS为遗传性离子通道病,目前已知的三个基因突变(KCNH2、KCNQ1、KCNJ2)与其有关。因钾通道蛋白异常,复极时钾离子外流增强,动作电位时程显著缩短,从而导致QT间期缩短。在进行心电生理检查时发现,心房和心室有效不应期可明显缩短。目前,其有效的治疗方法为置入埋藏式心律转复除颤器(ICD)。
Epsilon波
Epsilon波常见于致心律失常性右室发育不良心肌病(AVRD)患者(30%)。后壁、右室心梗患者有时也可记录到该波。其心电图特征在V1、V2导联最为明显,QRS波后有低幅棘波或震荡波,且有些患者可合并右束支传导阻滞(RBBB)。
ARVD时,右室心肌细胞退化,被纤维或脂肪组织替代,包绕岛状心肌细胞。Epsilon波是ARVD的主要心电图表现,其由右室部分心肌细胞延迟除极形成,因此主要出现在V1-V2导联,QRS波后ST段起始部。
Epsilon波又称后激波、右室晚电位,Fontaine双极胸导联记录时最明显,如图4。此类患者或可出现反复的室速或猝死。在临床中,超声心动图或心肌MRI是诊断ARVD的主要手段。

图4 Fontaine双极胸导联记录的Epsilon波
Lambda波
Lambda波的心电图特点为下壁导联(Ⅱ、Ⅲ、 AVF)出现ST段下斜型抬高,与ST段融合,形成QRS-ST复合波。ST段下降缓慢,其后T波倒置。QRS-ST复合波上升支的终末部及降支均有切迹,如图5。
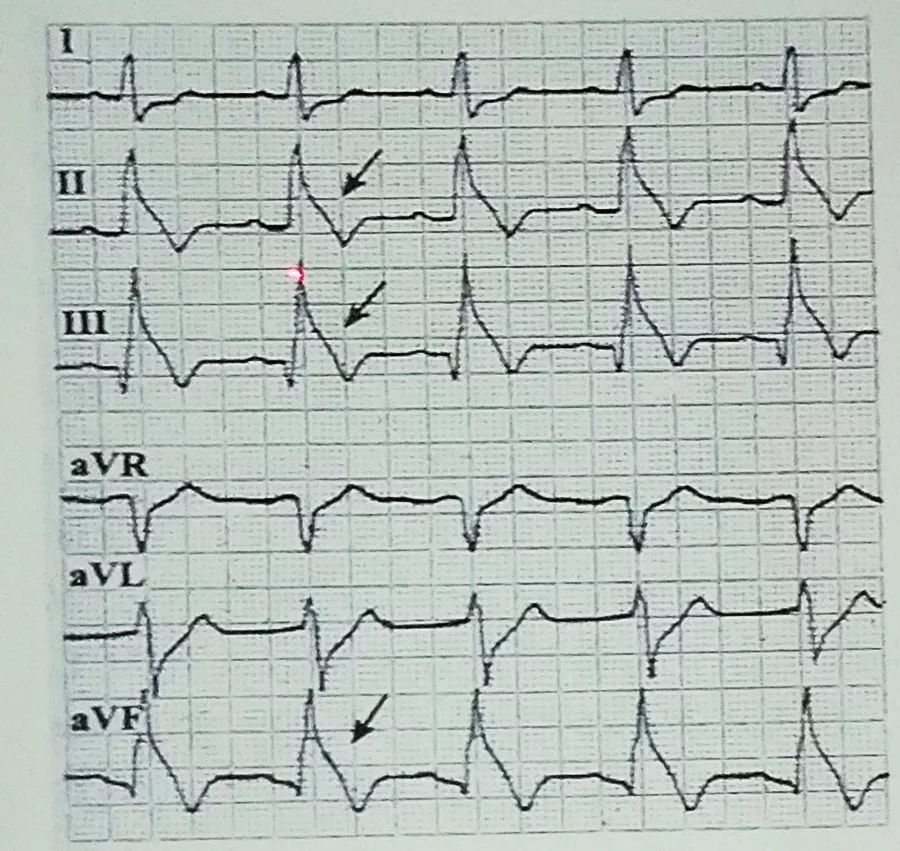
图5 Lambda波
学者发现,有些Lambda波患者可在极短时间内,出现各级心脏电活动消失,死于原发性心脏停搏。因此,Lambda波或成为识别SCD高危患者的重要指标。在临床上,Lambda波患者或伴有以下特征:①多见于年轻男性患者;②各项检查未发现器质性心脏病;③有晕厥或猝死家族史;④可有恶性室性心律失常的发生史;⑤猝死常发生于夜间。
此外,Lambda波或源自离子通道异常,此波的形成可能与SCN5A基因突变有关。Lambda波及其心脏停搏可能与钠通道激活或失活缺陷相关。
特发性J波
特发性J波标志着心室除极的结束和复极的开始,在正常情况下,心外膜最晚除极。J点为心电图QRS波与ST段的交点。最早复极在某些区域内可同时发生(重叠区),重叠区越大,J点越明显,甚至形成J波。
特发性J波的心电图特点为:①多出现在胸前导联;②起始于QRS波的R波降支部分,R波与相连的、圆钝的J波形成尖峰-圆顶状;③形态可多变,受心率、体温、体内PH值影响。
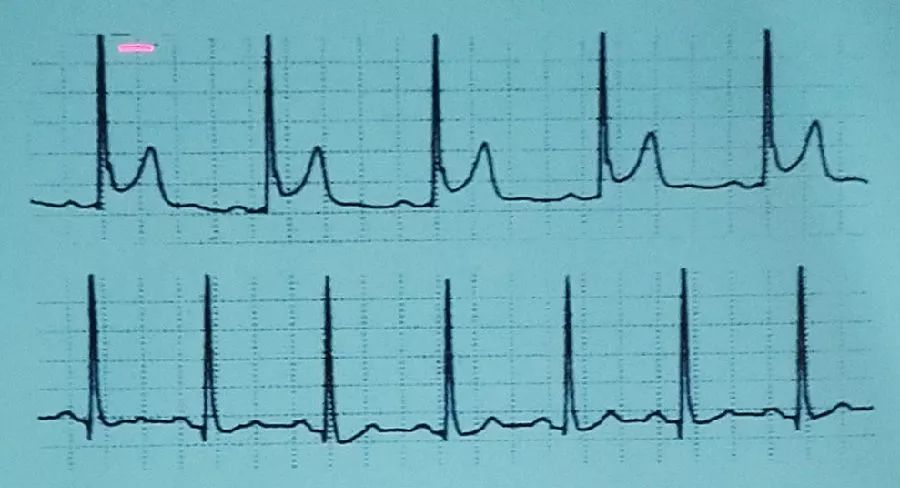
图6 特发性J波
注:上图R波下降支可见明显J波:下图为同一患者心率增快后J波消失。
大多数学者认为,J波与心室提前发生的复极相关。较多心肌除极和提早的复极波重叠形成J波。特发性J波者心外膜、M层心肌细胞内Ca2+离子浓度升高,动作电位平台期抑制或消失,3相复极提前出现,使动作电位时程缩短40%-70%。早期复极区可与正常区之间形成电功能的各向异性,复极的差异和离散可导致折返性室性心律失常的发生。特发性J波患者可发生室速、室颤,与触发活动、早后除极,2相时折返相关。此外,需注意早期复极综合征可能并非全是良性的心电图改变。
急性心梗(AMI)高危心电图
AMI的高危心电图表现为:①广泛前壁心肌梗死合并新发RBBB;②胸前导联ST段持续抬高;③墓碑样ST段抬高;④T波电交替。另外,冠心病患者可能以SCD为首发症状。
最后,吴永全教授指出,较多高危患者的首发症状为SCD,因此有效地识别高危患者十分重要。在临床实践中,切勿忽视体表心电图提供重要的信息,应正确识别高危心电图,以提高患者的生存率。
医脉通-OCC2019专题
长按识别二维码查看