“气胸”一词首次在1803年的医学教科书中被描述,指的是空气进入到胸膜腔,造成积气的状态。1932年,KjærgaardH首次报道了一例在没有肺部基础疾病的健康年轻患者身上发生的气胸,并首次提出了自发性气胸(PSP)的定义。
从病因上看,可将气胸分为自发性、创伤性及医源性三种类型。其中自发性气胸由原发性气胸与继发性气胸组成。根据胸腔内压力变化分类,可将自发性气胸分为闭合性气胸、交通性气胸、张力性气胸。
一、气胸发病的病理
生理学正常情况下,由胸壁固有向外扩张的力量和肺的弹性回弹力使得在整个呼吸周期胸腔压力为负压。呼吸运动时,膈肌和肋间肌等肌群收缩,胸廓被动扩张,体积增加、容积扩大,使胸膜腔压力小于大气压,空气经呼吸道顺压力梯度流入肺部。在呼气相时,肌肉放松,在肺实质组织的弹性回弹作用下回缩,肺部体积减少,呼出经过气体交换的二氧化碳。
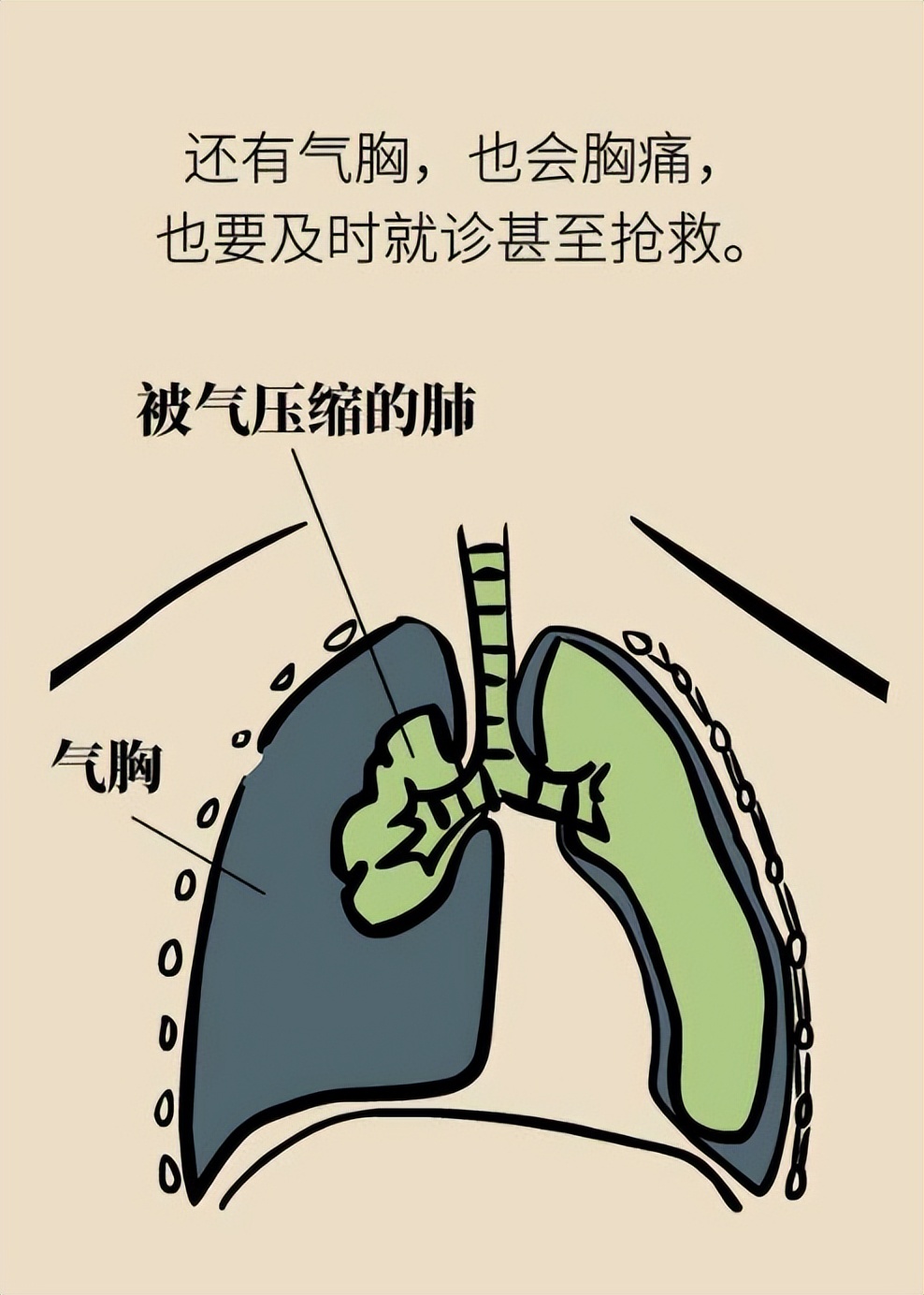
当气胸发生时,肺内压力梯度出现改变。吸气相时,空气会从破裂的肺大疱及脏层胸膜进入胸腔,使得胸腔内负压被破坏,导致患侧肺萎陷及V/Q比值失调而影响氧合,气胸严重者会导致胸腔内产生正压,使得纵隔移位、影响静脉血液回流到右心房、甚至造成心输出量减少而产生休克。
在肺泡压力超过肺间质情况,气体可能会沿着压力梯度流入肺间质,最后逆向沿气管血管束进入同侧肺门,最终导致纵隔气肿;若肺大疱或胸膜破裂产生在肺门附近,气体会沿纵隔及壁层胸膜直接进入胸膜腔,导致气胸发生。
二、气胸的临床表现
气胸起病急,临床症状多以突发性的胸闷、呼吸困难为主,可伴有心悸、胸部钝痛。但在大部分患者发生气胸时表现出的临床症状可不典型,有些积气量很少的气胸患者,也可以表现同侧胸部钝痛。其中继发气胸患者的临床症状多为持续性,无法自行缓解。

BaumannM学者指出,持续进展的自发性气胸患者多出现不典型临床症状,例如有与气胸大小不成比例的呼吸困难、难以纠正的低氧血症、血液动力学不稳定等。气胸患者的体征取决于气胸的大小,少量气胸患者体征多不明显,大量气胸患者可有气管向健侧移位、患侧胸廓饱满、语颤减弱、叩诊鼓音、呼吸音消失等体征。
自发性气胸的诊断依据患者相关的病史、体征以及胸部影像学检查(胸部正侧位片、胸部CT等)来明确诊断。典型的气胸正位片可表现为:外凸弧形的细线条形透亮影(宽度<1mm),脏层胸膜外缘与壁层胸膜分开,透亮影中无肺纹理。继发性气胸的影像学表现多以潜在肺部疾病为主(如慢阻肺、肺结核、肺炎等),同时可见气胸的发生。

三、气胸的治疗
自发性气胸治疗手段包括:内科治疗及手术治疗,其中内科治疗方式包括保守观察、抽气治疗、胸膜固定术;手术方式有开胸手术和胸腔镜手术,胸腔镜手术包括外科胸腔镜(电视辅助胸腔镜手术)治疗及内科胸腔镜。
针对自发性气胸治疗方法的选择,需要进行全面评估,根据气胸的范围大小,症状的严重程度,原发病情况,是否持续漏气,首次发作还是再发发作,需要根据患者的具体情况而定。

1.内科一般处理
主要适用于首次发病、单侧性气胸、无明显呼吸困难的少量气胸患者(肺压缩面积<20%)。其治疗以严格卧床休息、吸氧(<40%浓度)、减少肺活动度为主,辅以酌情予镇静、镇痛药物治疗,通常气胸7~10天内可吸收缓解。研究表明吸氧有助于气胸的恢复,因为吸入高浓度的氧气可提高胸膜毛细血管的氧分压,不仅可以增加胸膜毛细血管和胸腔内气体的压力梯度,而且有助于胸腔气体的吸收。
Brown等学者研究纳入了316例首次发作、单侧、中到大量气胸的原发性气胸患者,结果提示与介入治疗相比,内科一般处理能够使85%的患者免于侵入性干预,住院天数减少,留置胸腔引流管的时间缩短,手术需求减少,气胸相关不良事件发生率减少,证明了内科保守治疗同样具有安全性及有效性。
2.排气疗法
排气疗法包括:(一)胸腔穿刺抽气,适用人群主要是气胸积气量不大、首次发作、临床症状较轻微、无基础疾病、心肺功能尚好的闭合性气胸患者,穿刺抽气的目的是迅速为患者解除气胸压迫症状,以防止张力性气胸发生,为后续治疗做准备。
研究表示,单纯胸腔穿刺抽气于中等程度的原发自发性气胸的成功率在70%左右,但1年后的气胸复发率约为30%(16-52%)。(二)胸腔闭式引流,适用于肺压缩面积较大(大于单侧胸腔容积的20%)或者是进行性加重、老年基础多、心肺功能差、临床症状重、交通性或张力性气胸的患者。
操作方法多选择在患侧锁骨中线外第2肋间或腋前线第4-5肋间为穿刺点并置入引流管,多使用细管(7-14F)置入,也有研究提出经腋前线第三肋间置管安全性优于传统的穿刺部位,同时出并发症概率较小。
置入的导管另一端连接水封瓶。胸腔闭式引流过程中,可出现引流物阻塞导管、导管在胸腔内打折或部分滑出胸膜腔等可能,无气泡溢出时应及时进行处理。
如果单纯胸腔引流无效,或慢性气胸治疗困难者,可采取负压吸引。ChenJS等学者研究表明单纯胸腔闭式引流治疗气胸的再发率达到15-62%,若再发则建议采取进一步干预治疗。
3.胸膜固定术
由于气胸复发率高,胸膜固定术的原理是消灭胸膜腔间隙以防止气胸复发。胸膜固定术根据性质可分为机械胸膜固定术及化学胸膜固定术,机械胸膜固定术多在外科胸腔镜(VATS)中应用,通过碘酊、纱布摩擦导致的胸膜产生刺激出血,使得胸膜表面的间皮细胞受损使间质互相粘连,最后达到脏壁层胸膜融合目的。
化学胸膜固定术是通过不同物质对胸膜间皮细胞刺激,通过间皮细胞产生无菌性炎症来实现胸膜相互粘连,化学胸膜固定术均可以在内科胸腔镜下及外科胸腔镜下进行,也可通过置入细管(7-14F)后使用注射器进行药物喷洒,其中化学胸膜固定术使用的促胸腔粘连的原材料包括四环素、米诺环素、滑石粉等,但存在胸痛、发热、呼吸困难、ARDS等并发症。
一项研究将单纯胸腔穿刺抽气与滑石粉或四环素行胸膜固定术的治疗的效果进行比较。结果提示接受单纯胸腔穿刺抽气治疗的患者复发率为36%,而接受化学胸膜固定术的患者复发率为8-13%,尽管滑石粉胸膜固定术后存在急性呼吸窘迫综合征(ARDS)可能,但使用规格>10微米的滑石粉来进行胸膜固定术,经证明了滑石粉胸膜固定术安全性。
Pletinckx等学者报道了在5年内接受VATS滑石粉胸膜固定术的20名气胸患者,近期有效率是100%,并且无严重并发症及死亡。平均随访期为22.7个月,在此随访期间未记录任何复发病例。Jin-ShingChen报道了胸膜腔内注射米诺环素胸膜固定术可以降低气胸的复发率,提出化学胸膜固定术既可以作为单纯性气胸的初始治疗,也可以作为胸腔镜手术后气胸漏气、再次复发的辅助治疗。

一项meta分析指出,滑石粉喷洒仍然是目前胸膜固定术使用最多的最佳化学制剂,在VATS术后或经内科胸腔镜下通过滑石粉喷洒进行胸膜固定术,建议作为难治性气胸的最终治疗方法。HatzRA等学者则认为,滑石粉喷洒行胸膜固定式虽能有效防止气胸漏气。
但由于导致严重胸腔黏连不利于再次建立人工气胸和进行外科手术,因此不主张对首次发作的气胸患者采取化学胸膜固定术。虽然众多研究多采用滑石粉行化学胸膜固定术,但其并发症也相当明显,术后有69%的患者出现发热,此外还会导致中至重度胸痛发生及导致ARDS、胸膜间皮瘤等可能。
4.外科手术治疗
外科手术多用于经内科治疗无效的气胸患者,或是特殊职业、治疗意愿强烈的患者。手术治疗的手术适应症主要包括:复发性气胸、张力性气胸引流效果不佳者、双侧气胸、血气胸、严重胸膜肥厚、粘连严重导致肺膨胀不全、或伴双肺多发性巨大肺大疱反复发作者,从事特殊职业人员(如飞行员、潜水员)的患有气胸,也建议行手术治疗。
手术方式通常可以采取胸腔镜和开胸手术两种方式。传统的开胸手术选择腋下第5、6肋间做切口进行手术,造成长约15cm左右切口;相比较而言,外科胸腔镜(VATS)的手术方式创伤更小、安全性更高。外科胸腔镜手术(VATS)可在直视下对病灶镜下处理,例如松解粘连带。
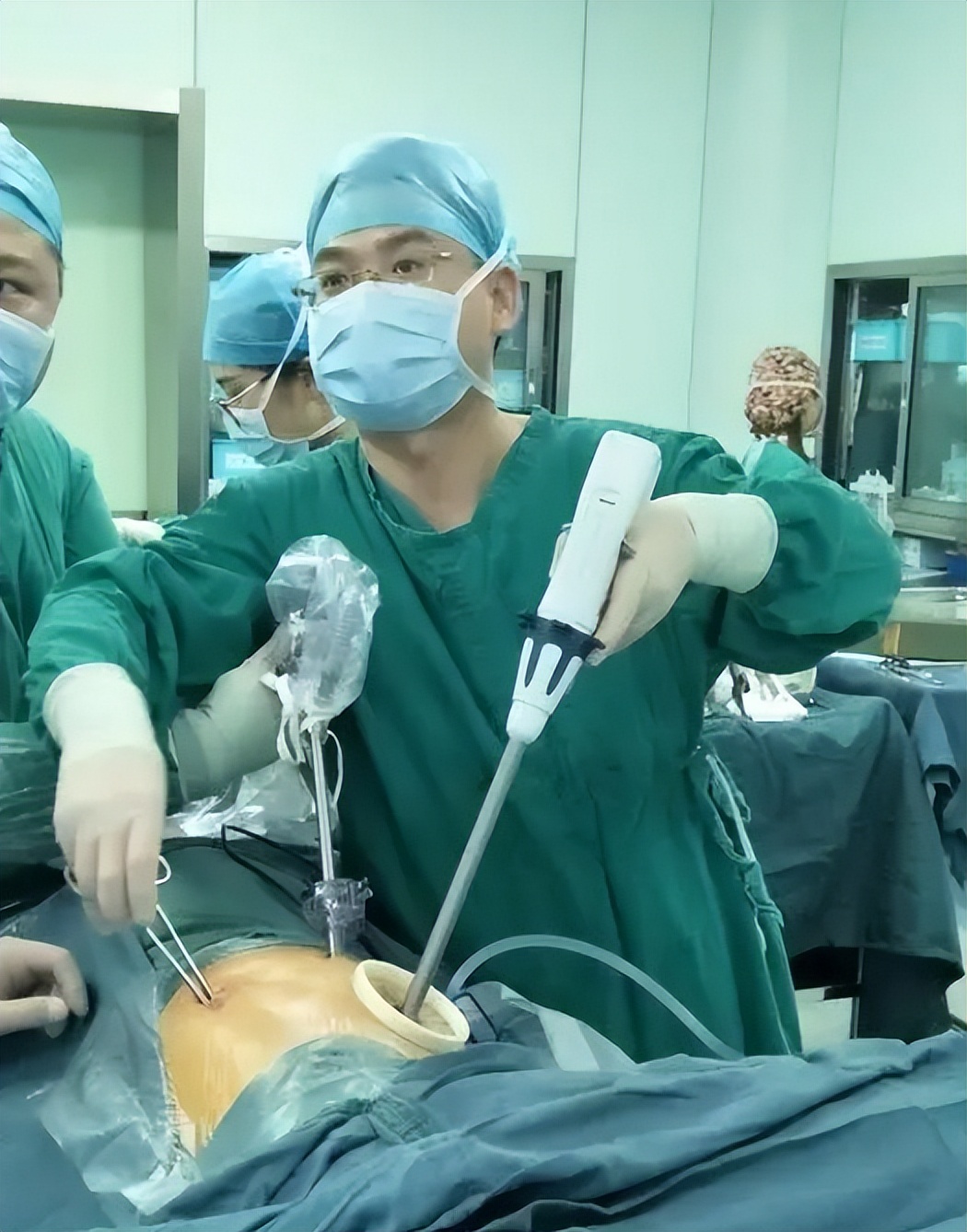
激光烧灼、结扎肺大疱;对基本无功能的肺段或肺叶行肺叶、肺段切除;并可在无法发现肺大疱的部位时通过进行充气、鼓肺等方式来寻找胸膜漏口,对处于叶间裂、纵膈面、心膈角等隐匿位置的肺大疱的探查可通过无孔长柄卵圆钳进行。
若术中发现弥漫性胸膜漏气,还可在正常肺组织处使用特殊的胸腔镜切割闭合器来处理病灶;在修补后还可进行化学胸膜固定术(四环素、滑石粉或医用BT等)封闭胸膜,减少术后漏气的发生;外科胸腔镜最大的优势在于对术中病灶处理到位,并且止血效果好,有研究表明通过外科胸腔镜(VATS)治疗难治性气胸的复发率降可降低至3%左右。
最近的一项随机研究比较了外科手术(88名患者)与传统内科胸腔穿刺抽气(93名患者)在治疗难治性气胸中的疗效,结果提示手术治疗在预防同侧气胸复发方面明显更有效(13%vs34%)。
5.内科介入治疗
内科胸腔镜(medicalthoracoscopy)是一项由内科医生实施的侵入性操作技术。最初主要用于不明原因胸腔积液等胸膜疾病的诊治,后适应症逐渐扩大,不仅可对气胸的病因进行明确,同时可以在镜下对造成气胸的病因进行介入治疗。内科胸腔镜检查适应症广,不需要气管插管及全身麻醉,采取胸壁单一切口即可完成手术,所造成创伤小,患者容易耐受,是内科治疗难治性气胸的新方法。
内科胸腔镜的解剖学禁忌症主要包括:严重胸膜粘连导致的胸腔闭塞;其余医学相关的禁忌症包括:1.非胸膜疾病导致的低氧、严重肺纤维化、无法纠正的凝血异常、严重心功能不全疾病的机械通气的患者;2.新发的心脑血管卒中急性期(3月内)的患者。
3.严重的器质性心脏病、病态肥胖、肺动脉高压、无法平卧及全身情况较差者。内科胸腔镜在内镜室中在局部麻醉下进行,不需要全身麻醉和双腔插管,使这项技术更具成本效益,是对无法耐受外科手术或因经济等多种原因不愿手术的气胸患者的一种新的治疗选择。
内科胸腔镜可以直视下观察胸膜腔全貌,对异常组织进行活检,以明确气胸病因,并能在直视下对粘连带进行分离,必要时对肺大疱进行钳夹、高频电刀及用氩离子凝固治疗(APC)烧灼处理。有研究显示慢性阻塞性肺疾病(COPD)是继发性气胸(SSP)最常见的发病原因,占所有病因导致的继发性气胸中的57%至70%,由于慢阻肺患者的一般情况及肺功能很差,无法耐受全身麻醉、镇静剂和双腔气管插管的外科手术,在没有干预的情况下,这些患者的死亡风险很大。
JaklitschMT等学者对41例COPD患者进行了研究,所纳入研究患者的平均1秒用力呼气量(FEV1)占预测值的41%,基础肺功能极差,其中三分之二的患者为美国麻醉师协会分级(ASA)4级,行外科手术风险较大,治疗上采取了内科胸腔镜介入治疗+滑石粉封堵漏口的方式。术后患者恢复良好,经过至少3个月随访,无漏气再发。
报告气胸治疗成功率为95%。其中这项研究有4名患者术后死亡(4/41),死亡的患者肺功能情况差(FEV1<40%)且合并有缺血性心脏病。LeeP等学者建议对FEV1<0.7L且伴有缺血性心脏病的COPD的患者,若其合并有难治性气胸,治疗上推荐使用内侧胸腔镜配合滑石粉实施介入诊治。
内科胸腔镜检查的并发症可分为重大并发症和轻微并发症。RahmanNM等学者的研究纳入2411内科胸腔镜检查的患者,统计术后主要出现的并发症包括:肺炎、出血、脓胸、支气管胸膜瘘、术后气胸或漏气,出现相关并发症的病例共86例(1.8%)。其中177/2411例手术中发生轻微并发症(发热、少量出血、皮下气肿、手术皮肤部位感染、心房颤动、术中低血压)(7.3%)。
本研究纳入的14例患者中,无严重并发症(胸膜反应、空气栓塞、复张性肺水肿等)发生,术中、术后的并发症出现几率小,证明了内科胸腔镜检查具有良好安全性及有效性。在内科胸腔镜手术结束时,建议留置胸腔闭式引流管,以促进排气及术后肺部复张。
四、总结
综上所述,对于自发性气胸的最佳治疗手段仍然是一个有争议的问题,取决于几个因素的组合,如发作次数、气胸大小和临床体征。内科胸腔镜介入治疗是治疗难治性气胸主要技术之一,其疗效显著,既显著缩短患者住院时间,又极大的减小了手术创伤,其操作简便,患者易接受、手术安全性高,值得临床推广。