除了肺癌的重磅研究以外,乳腺癌领域也有很多重量级的研究,同样在这次年会上散发着耀眼的光芒,这些重量级的研究对患者和医生来说具有很重要的参考价值,它们给乳腺癌患者带来了较好的临床获益,未来可能成为乳腺癌患者的福音。接下来就让我们继续来看一下这些精彩的试验到底有多赞!

乳腺癌重磅研究
乳腺癌也有一些重磅研究,分别是:MONARCH3、LORELEI、ALTTO、MINDACT、OlympiAD和MONALEESA-2。
(1)MONARCH 3:Abemaciclib联合阿那曲唑或来曲唑可能成为HR+、HER2-绝经后晚期乳腺癌患者的新一线标准治疗。
Abemaciclib(既往名称:LY2835219)是一种CDK4/6*制剂抑**,CDK4/6信号通路与肿瘤细胞增殖有着很大的关系。
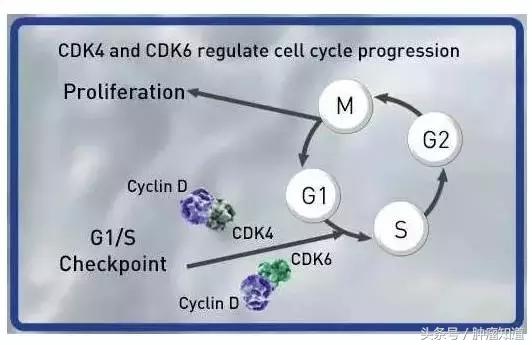
▲ CDK4/6调节细胞增殖(图片来源:礼来官网)
目前已经有一款CDK4/CDK6*制剂抑**-帕博西林(Palbociclib,Ibrance)被FDA批准用于HR+晚期乳腺癌的治疗。Abemaciclib目前也已被FDA授予优先申评资格,用于单药治疗既往接受过化疗和内分泌治疗的HR+/HER2-转移性乳腺癌以及联合治疗(联合氟维司群)既往接受过内分泌治疗的HR+/HER2-晚期或转移性乳腺癌。
在Abemaciclib单药治疗中,患者客观缓解率为19.7%,临床获益率42.4%,中位持续缓解时间8.6个月。Abemaciclib联合治疗,患者无进展生存期为16.4个月 vs 9.3个月,客观缓解率为48.1% vs 21.3%,均有显著改善。
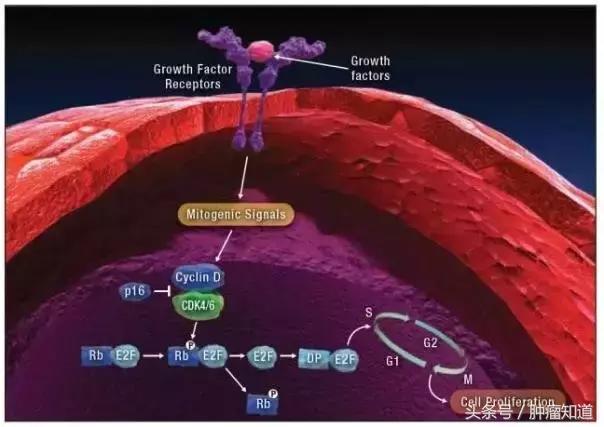
▲ Abemaciclib的作用机理(图片来源:Engage Healthcare Commnications)
但是,这些只能说明Abemaciclib在二线治疗或二线以上治疗效果良好,一线治疗效果怎样呢,目前尚不得知。
本次ESMO大会上报道的MONARCH3试验就对这一问题进行了解答,结果显示,Abemaciclib一线治疗乳腺癌,同样具有良好的临床获益。
试验内容
研究共入组了493例此前未接受过系统治疗,或接受过新辅助或辅助内分泌治疗但治疗结束至疾病进展时间大于12个月的HR+、HER2-转移性或复发性的绝经后乳腺癌患者,随机2:1分为两组,一组接受Abemaciclib(150mg,一日两次)联合阿那曲唑(1mg,每日一次)或来曲唑(2.5mg,每日一次)治疗,直至疾病进展。另外一组接受安慰剂联合阿那曲唑 1mg或来曲唑2.5mg每日一次口服直至疾病进展。中位随访时间为17.8个月。
疗效
中期分析结果显示,患者无进展生存期、总生存期和客观缓解率都有显著改善。
其中无进展生存期Abemaciclib组尚未达到,安慰剂组为14.7个月。
客观缓解率Abemaciclib组为48.2%,安慰剂组为34.5%。
总生存期数据在收集截止时间(2017年1月)尚未收集完毕,只有49例患者的数据,等数据收集完之后才能进行总生存期的分析。
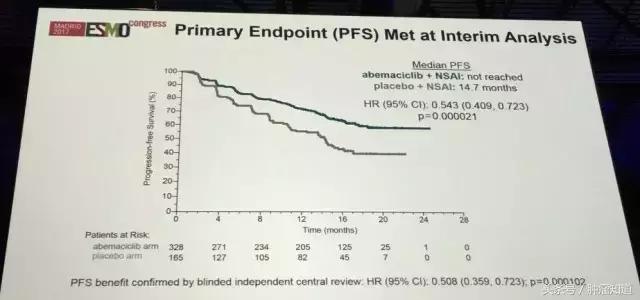
▲ 中期分析时的PFS对比:蓝色为Abemaciclib组,棕红色为安慰剂组(后面的图颜色一样)。
另外,探索性PFS分析显示,无治疗的间隔时间(TFI,就是从辅助内分泌治疗结束至疾病发生进展后开始治疗的时间)<36个月的患者从Abemaciclib联合治疗中获益更多(未达到vs 9.0个月)。而TFI≥36个月的患者,内分泌治疗可能会是一种更好的选择。
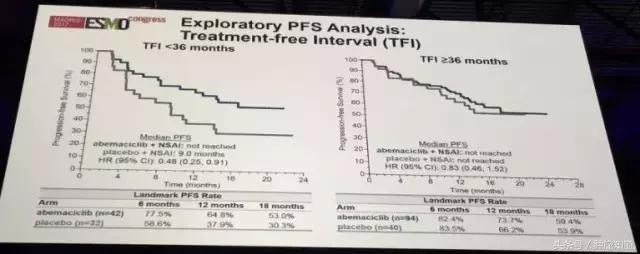
▲ 左边为TFI<36个月的患者,右边为TFI≥36个月的患者
骨转移患者亚组分析显示,除了骨转移,其他部位也有转移的乳腺癌患者能够从Abemaciclib 联合治疗组中获益,但是只有骨转移的乳腺癌患者,不能从Abemaciclib 联合治疗组中获益,内分泌单药可能是比较适合的治疗方案。
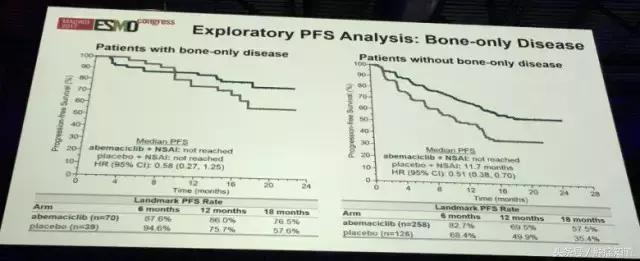
▲ 左边为只有骨转移的乳腺癌患者,右边为不只出现骨转移的乳腺癌患者。
肝转移患者亚组分析显示,没有肝转移的患者比有肝转移的患者预后要好。但是有肝转移的患者也不必灰心,可以用Abemaciclib联合阿那曲唑或者来曲唑治疗,效果不错。
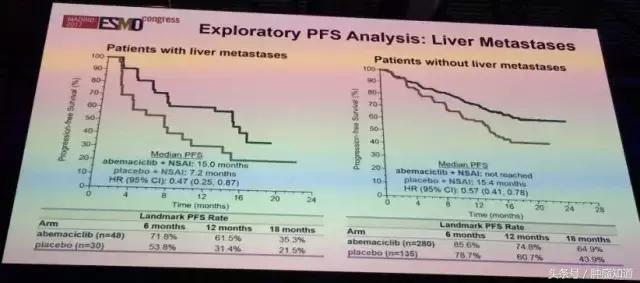
▲ 左图为肝转移的乳腺癌患者,右图为没有肝转移的乳腺癌患者。
不良反应
Abemaciclib联合治疗组最常见的不良反应为腹泻、中性粒细胞减少及乏力。
结论
1、Abemaciclib联合阿那曲唑或者来曲唑一线治疗HR+, HER2-绝经后的晚期乳腺癌,患者无进展生存期和客观缓解率都有显著提高。
2、Abemaciclib在各个亚组中均有一定的疗效。
3、对于预后差的亚组患者接受Abemaciclib联合阿那曲唑方案治疗获益更多,而对于TFI较长或仅合并骨转移的患者,单纯的内分泌治疗可能是比较合适的一线治疗方案。
4、患者对Abemaciclib耐受良好。
(2)LORELEI:ER+/HER2-患者术前采用来曲唑+Taselisib治疗,肿瘤可大幅度缩小。
约40%的乳腺癌患者有PI3K基因突变,PI3K基因突变与肿瘤增殖也有很大的关系, Taselisib是一种PI3K*制剂抑**,具有α特异性,与其他*制剂抑**相比,抑制作用更强更有效。该试验也是首次证明PI3K*制剂抑**能够显著提高ER+、HER2-乳腺癌患者总体缓解率的临床试验。

▲ 来曲唑
试验内容
研究纳入了334名绝经后的ER+/HER2-(雌激素受体阳性、人类表皮生长因子受体阴性)、I-III期、可进行手术治疗的早期乳腺癌患者,随机分为:来曲唑+安慰剂组(n=168)或来曲唑+Taselisib (n=166)治疗组,治疗时间为16周,主要终点是客观缓解率(ORR,通过影像学检查对肿瘤大小来进行评估)和病理学完全缓解(pCR)率(对术后病灶处是否存在癌细胞进行检查)。
疗效
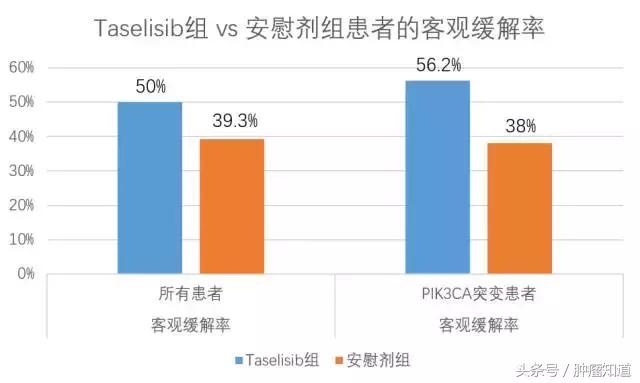
Taselisib组患者客观缓解率优于安慰剂组(50% vs 39.3%),但病理学完全缓解率没有明显差异。
在治疗开始前检测到有PIK3CA突变(Taselisib是一种PIK3CA*制剂抑**)的152名乳腺癌患者中,Taselisib疗效更好,Taselisib组有56.2%肿瘤缩小,而安慰剂组只有38%的患者肿瘤出现缩小。
不良反应
Taselisib组和安慰剂组分别有10.8%和11.4%的患者出现提前停药和减量。最常见的药物相关性严重(3级和4级)不良反应包括:消化系统疾病(7.8%)、感染(4.8%)、皮肤疾病(4.8%)、血管疾病(3.6%)以及代谢和营养疾病(3.6%)。
结论
ER+/HER2-的NSCLC患者术前采用来曲唑+Taselisib治疗,可显著改善生存结局。
(3)ALTTO:对于HR+、HER2+的早期乳腺癌患者,辅助治疗后出现治疗相关性闭经(TIA)的患者预后较好。
绝经前患者术后复发的风险比绝经后女性要高,辅助治疗也就是手术后进行化疗、放疗和靶向治疗等可以降低乳腺癌的复发风险。有研究表明,辅助治疗(如:化疗方案、强度、他莫昔芬)也会增加治疗相关性闭经(TIA)的发生风险。本研究对TIA与绝经前(HER2+/HR+、HER2/HR-)乳腺癌患者预后之间的关系进行了研究,并对TIA 的发生因素进行了探索。
试验设计
研究纳入了8381例HER2阳性早期乳腺癌患者,随机分为4个辅助治疗组:单药曲妥珠单抗(T)、单药拉帕替尼(L)、曲妥珠单抗序贯拉帕替尼(T→L)、曲妥珠单抗联合拉帕替尼(T+L)。在试验开始时和治疗第37周时对四组患者的月经状态进行评估。
疗效
对于HR+/HER2+乳腺癌患者,经辅助治疗后发生治疗相关性闭经(TIA)的患者无病生存时间(DFS)和总生存时间(OS)比没发生TIA的患者要长。但是,对HR-/HER2+的乳腺癌患者来说,TIA对DFS和OS影响不大。
从治疗的角度,T、L、T→L以及T+L四个干预组的TIA发生率分别为72.6%、74.0%、72.1%和74.8%,无明显差异。但是,高龄、在蒽环的基础上加紫杉化疗以及内分泌治疗都可显著增加TIA的发生风险。
结论
对于HR+、HER2+的早期乳腺癌患者,辅助治疗后出现治疗相关性闭经的患者,预后会较好。
(4)MINDACT:对于临床风险低、复发风险高的患者,进行强化化疗,生存时间可明显延长。
我们说,肿瘤越小,转移风险就越低。但是,不是所有的小肿瘤转移风险都很低,也有部分看起来很小的肿瘤会存在复发或转移的风险,这也叫做高侵袭性小肿瘤。对于这部分小肿瘤需要通过强化化疗来降低复发风险。而另一方面,在侵袭性很高的三阴性乳腺癌中,医生不论肿瘤大小都会让肿瘤患者接受化疗以降低复发风险,那么一些转移风险不高的小肿瘤就会遭受“过度治疗”。本研究就对怎么鉴别出高侵袭性小肿瘤进行了探索,通过运用Mammaprint 70对高侵袭性小肿瘤患者进行鉴别,并对其进行化疗,发现接受化疗的患者生存时间比没有接受化疗的患者明显延长。
试验设计
代号为MINDACT的研究纳入了826名早期小肿瘤乳腺癌患者(pT1a-b,pN0)。经MammaPrint多基因检测发现,有196名为临床低风险而基因高风险(临床观察认为是低风险,但是基因检测显示是高风险)的患者,这些患者转移或复发风险较高。随后这些患者被随机分为两组,一组接受化疗,一组不接受化疗。
疗效
结果发现,接受化疗的患者5年无远处转移的生存时间、无疾病生存时间和总生存时间都明显高于不接受化疗的患者。
结论
通过MammaPrint多基因检测,可以从临床风险低的患者中鉴别出远期复发风险高的患者,对其进行强化治疗,可以延长这些患者的生命。
(5)OlympiAD:用奥拉帕尼治疗胚系BRCA突变的HER2-转移性乳腺癌,与化疗相比,患者肿瘤缩小更加明显。
之前ASCO会议上报道了III期临床试验OlympiAD的研究结果,奥拉帕维单药治疗,相比医生选择的化疗(TPC),BRCA胚系突变(gBRCAm)转移性乳腺癌(mBC)患者无进展生存期(PFS)有显著延长(7.0个月 vs 4.2个月)。本次ESMO会议上继续对客观反应率、靶病灶的缩小情况及肿瘤负荷进行了报道。
▲ 奥拉帕尼
试验设计
研究纳入了302名此前接受过≤2种化疗方案治疗的gBRCAm HER2-mBC患者,按2:1随机分为两组,一组接受奥拉帕尼治疗(n=205;300mg,一天两次,口服),一组接受TPC治疗(n=97;卡培他滨、艾日布林或长春瑞滨)。患者都有≥1个可评估的病灶。主要研究终点为无进展生存期(PFS)。
疗效
奥拉帕尼组和TPC组客观缓解率分别为59.9%和28.8%,完全缓解率分别为9.0%和1.5%,部分缓解率分别为50.9%和27.3%,疾病稳定率为25.1%和37.9%,疾病进展率为15.0%和33.3%。两组中靶病灶的缩小百分比中位数分别为-45.1%和-14.8%。
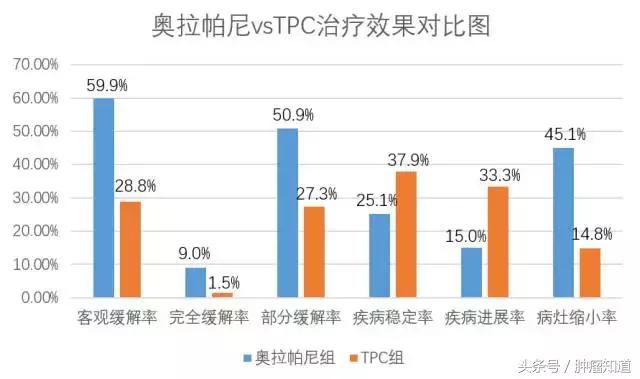
从中可以看出,奥拉帕尼组客观缓解率是TPC组的两倍多,靶病灶体积缩小得也更加明显,说明奥拉帕维对于HER2- gBRCAm的mBC患者效果更为显著。
(6)MONALEESA-2:HR+、HER2-绝经后的乳腺癌患者,一线用ribociclib+来曲唑治疗,肿瘤缩小得更多。
试验设计
研究纳入了668名之前未接受过系统治疗的HR+HER2-的绝经后晚期乳腺癌(ABC)女性患者,随机为两组,一组接受RIB(ribociclib,600mg/d,每隔1周持续3周)+LET(来曲唑,持续服用2.5mg/d)治疗,一组接受PBO(安慰剂)+LET治疗。患者均具有可评估的病灶或者≥1个明显的溶骨性病灶。在治疗后头18个月每8周评估肿瘤缓解情况。
疗效
在501名可评估的患者中,RIB+LET组和PBO+LET组患者客观缓解率分别为53%和37%。在中位随访15.3个月时,两组患者均未达到中位缓解持续时间(DOR)。在头18个月的每次肿瘤缓解情况评估中,RIB组患者肿瘤体积缩小更多。
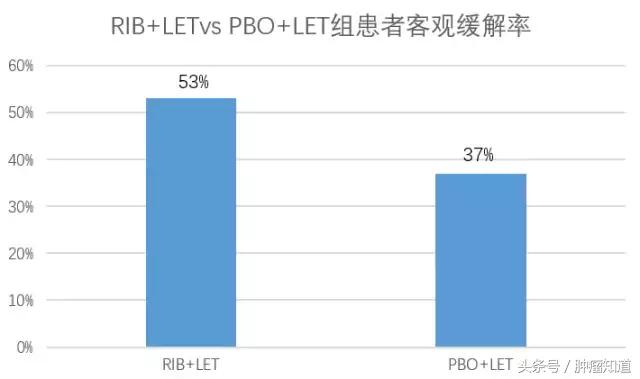
结论
对于绝经后的HR+HER2-晚期乳腺癌患者,一线用RIB+LET治疗不仅会延长患者的无进展生存时间,而且还能大大缩小患者肿瘤。
ESMO大会上报道的这几项乳腺癌的重磅研究,给乳腺癌患者带来了实实在在的好处,这些研究要么改变了标准的一线治疗方案,使患者生存时间大大延长;要么治疗后可大幅缩小患者肿瘤;要么通过精准基因检测来定位出最有可能从治疗中受益的患者,然后造福这群患者。总之,它们都给了乳腺癌患者很多希望,使乳腺癌一步一步地从以前人们“谈之色变”的癌症逐渐变为可以控制的慢性疾病!
【版权属肿瘤知道所有,欢迎个人转发分享。其他任何媒体、网站如需转载或引用本网版权所有内容须获得授权或引用本网版权所有内容须获得授权且在醒目位置处注明“转自肿瘤知道”。】