1
中国是目前全球胃癌最高发的国家。
2014年世卫组织报告全球新发胃癌及因胃癌死亡的病例中:
超四成发生在中国。
在各种感染因素中,幽门螺杆菌贡献了近一半的数据。
被它感染的患者,发生胃癌的风险增加 4-6倍 。
幽门螺杆菌,很多人对它不以为然。
实际上,人类最常见的慢性感染之一,就是它造成的。
它在全球自然人群的感染率超过50%。
在我国平均感染率为59%。
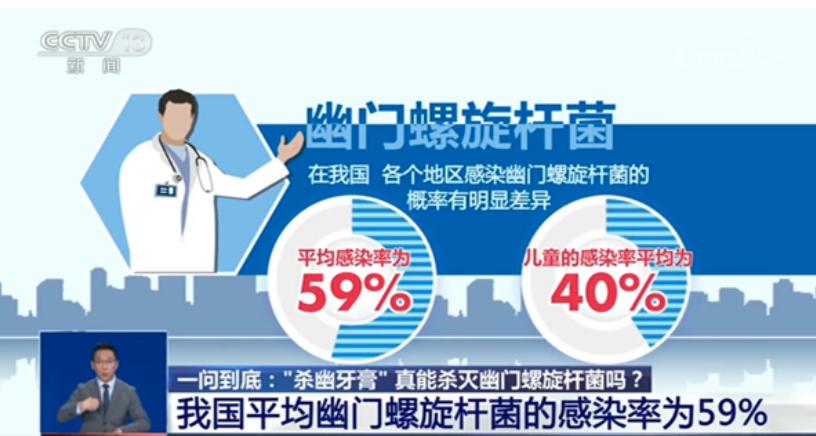
也就是说,我国约有 8亿 人处于幽门螺杆菌感染的状态。
这些人群都是潜在的胃病甚至胃癌患者。
即便在儿童身上,感染率也覆盖到了40%。
而它的主要传染源,就是 “人传人” 。
幽门螺杆菌是一个很古老的细菌,对生长条件要求十分苛刻。
1983年首次从胃炎患者的活检组织中分离成功,是目前所知能够在人体胃中生存的唯一微生物种类。
一边享受着人体不断供给的营养物质,同时还给人体带来不小的伤害。
像慢性胃炎、消化性溃疡、腹痛、腹胀、反酸等等。
2017年,世卫组织国际癌症研究机构将幽门螺杆菌感染划分在 一类致癌物清单 中。
因为,幽门螺杆菌病的不良预后是胃癌。
更可怕的是,它比乙肝更容易感染。
通常一人患病,全家遭殃。
目前的国际共识是,不管有没有症状和并发症,因为幽门螺杆菌患上的胃炎都是一种感染性疾病。
老话讲:“病从口入。”
说的就是幽门螺杆菌。
无论是唾沫、粪便、不洁食物或是不洁餐具,幽门螺杆菌都能无孔不入。
也许你正在和家人或是朋友聚餐,因为吃饭不分餐,与他人一起喝汤、夹菜,给了幽门螺杆菌趁虚而入的好机会。
如果你是在外用餐,餐具消杀不彻底,也会给幽门螺杆菌悄悄入侵的时机。
幽门螺杆菌和我们的胃部是一种你强我弱的关系。
你的胃部抵抗力越差,幽门螺杆菌则越强,越能在我们体中生存。
此外,吸烟、喝酒、熬夜、暴饮暴食,这些不良生活习惯也会让幽门螺杆菌在我们体中如鱼得水。
因此,当胃部向你发出信号时,你就要注意了。
也许是幽门螺杆菌在兴风作浪。
2
尽管幽门螺杆菌的感染是世界性问题,但是我们的邻国日本在对抗幽门螺杆菌的道路上取得了可喜的成绩。
日本虽然是发达国家,但早年幽门螺杆菌感染率与中国相差不大。
而目前日本幽门螺杆菌的感染率已降至20%-30%。
这一成就主要得益于日本自2013年起开始实施消灭胃癌计划,并对12-20岁人群进行幽门螺杆菌筛查。
日本每年约有150万幽门螺杆菌根除治疗的处方,与此同时,日本胃癌死亡人数每年都在下降。
相比日本,我国对幽门螺杆菌的重视还不够。
加上国人聚餐式的饮食方式,导致了我国幽门螺杆菌感染率一直居高不下。
作为传染力极强的细菌,生活中所到之处皆有可能是它的传播途径。
因此,在预防上一定要从源头开始。
由于我国的传统文化,很少人喜欢分餐而食,分餐虽然卫生,但颇显冷清。
合餐更易于亲近、热情。
在日本,分餐习惯是从小培养的。
在日本的学校,一律实行“分餐制”,公用餐具与个人餐具分开,学生餐具每天严格消毒。
养成了这个习惯,孩子们回家后也会自觉实行“分餐制”。
由于日餐与中餐形式上的不同,日本人家里盘子特别多,来满足日餐花样多、分量小,每人一份的需求。
在日本,类似的夫妇用品很多,比如“夫妇筷”、“夫妇碗”等。
无论是家宴,还是集体宴会上,日本的“分餐制”都随处可见。
为了适应日本人的习惯,日本的中餐馆也采用了“分餐制”。
无论是在东京还是在横滨中华街上的中餐馆,大都实行了日本式的用餐服务。
服务人员会将菜品端下去分成小份供客人食用,为了防止不同的菜在盘子中串味,分盘时都会用新的小盘。
当然,在日本的居酒屋里,也有几个人合吃一份菜的现象。
但餐馆会及时送上公筷,用公筷把菜夹到自己的小碟里,然后再使用自己的筷子。
有序的卫生习惯,不仅使日本的幽门螺杆菌感染率降低,也间接使日本民众的平均寿命偏长。
据日本厚生劳动省的一项统计显示:
日本人的平均寿命男性为78岁,女性为84.93岁。
早些年,日本是最严重的胃癌大国。
每年有近5万日本人死于胃癌,占日本癌症总死亡人数的1\4。
但是到了后期,日本通过自己的努力和改变,使胃癌的预后五年生存率达到80%以上。
而且,日本胃癌的发病率和死亡率都在持续地降低。
除了日本大力普及胃镜的早期筛查外,生活习惯的调研和改变也为降低胃癌发病率助力不少。
日本厚生劳动省在上世纪90年代曾以日本岩手县、秋田县、长野县和冲绳县4个地区为代表,对40-59岁的4万名男女的生活习惯长达10年的追踪调查。
发现:
摄取盐分量最多的一组比摄取量最少的一组,得胃癌的人数多了1倍。
因此,从上世纪60年*开代**始,日本便开展了如火如荼的“减盐行动”。
并且,有效降低了高血压和脑中风的发病率。
其次,便是日本严格实行的“分餐制”。
幽门螺杆菌喜在偏酸的环境中生存,它不会通过血液传染、空气传染,就很有可能通过饮食传染。
而且,日本每年新发胃癌病例有近一半与幽门螺杆菌感染相关。
生活习惯的改变,可以说对日本降低胃癌发病率做出了很大的贡献。
胃癌是我国头号恶性肿瘤之一。
每年约有17万人死于胃癌,几乎接近全部恶性肿瘤死亡人数的1\4。
且每年还有2万以上的新发病例。
胃癌是一种后天病。
有研究发现:
80%-90%的胃癌都是由于自己引起的,与自身生活习惯有很大关系。
近5年来,中青年人胃癌发病率比30年前翻了一倍。
胃癌患者逐渐年轻化的背后,是越来越多的中青年人生活习惯的不规律,导致患癌几率增大。
3
因为饮食结构的特殊,每年世界上新增的胃癌病例有超过半数来自东亚地区。
其中以中国、日本和韩国尤为严重。
“嗜咸”和腌菜一直是东亚地区的偏爱口味。
韩国的人均食盐摄入量达13.5克\天,几乎是世卫组织建议的3倍。
高盐食物可以破坏胃黏膜,会增加幽门螺杆菌的感染风险。
而腌制类食物产生的亚硝基化合物,也是一种已知的高致癌物。
其实,时间*退倒**回几十年以前,美国也是胃癌大国。
1930年,胃癌死亡率是全*男美**性死亡率的头把交椅,在女性死亡率中排行第二。
而如今,胃癌在美国逐渐销声匿迹。
这部分主要来自美国对幽门螺杆菌感染率的控制和冰箱的普及。
发表在《胃肠病学》杂志的一项研究显示:
对于幽门螺杆菌的治疗结果,只有成功根除它后,才能降低因幽门螺杆菌感染演变胃癌的风险。
不是感染了幽门螺杆菌就一定会得胃癌,但及时根除幽门螺杆菌可以有效降低胃癌的风险。
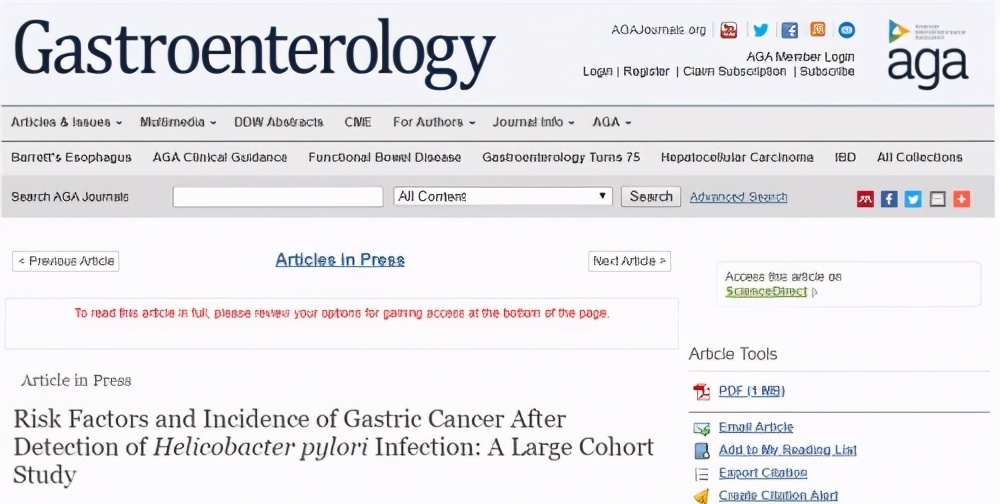
我国山东地区曾开展一项大型研究发现:
根除幽门螺杆菌后随访15年,胃癌的发生率减少了39%。
也就是说,根除幽门螺杆菌是目前对胃癌最重要的预防措施。
其次,1911年非进口机械制冷冰箱开始在美国出现,给美国与胃癌的斗争带来了意外的胜利。
在1953年的时候,美国已经有89%的家庭使用冰箱。
与此同时,美国男性的胃癌死亡率比1930年以前,降低了约4倍。
尽管美国人对新鲜水果蔬菜的摄入量变化不大,但是对冷藏水果和蔬菜的消费显著增加。
大量来自新鲜食物的维生素,也就有效的可以抑制胃癌。
而中国冰箱的普及相比于发达国家晚了几十年,尤其是中国农村。
这也间接导致国人没有冷藏食品的意识,反而更依赖于腌制保存。
日本和韩国虽然也是腌制大国,但他们对胃癌早期筛查率尤为重视。
1999年韩国启动全国范围内的胃癌筛查计划,到2009年目标人群参与率达到56.9%。
日本更是早早在1983年开始实施全国范围内的胃癌筛查。
而中国由于缺乏早期意识,约80%的患者等到发现时已是晚期。
美国癌症协会数据显示:
最早期胃癌的5年存活率可达71%,最晚期胃癌的5年存活率只有4%。
这也就是中国的胃癌发病率看上去比日本低,而死亡率却是日本的2倍。
在2015年,约49.8万名中国患者死于胃癌。
得益于胃癌早期筛查项目,日本胃癌患者5年生存率达到了64.6%,韩国更是达到了71.5%。
我国却只有30%-50%。
日本和韩国是幸运的,虽然他们也享用腌制食品,但他们可以尽早发现并治疗。
2019年10月,《柳叶刀》的一篇研究论文指出:
中国及东亚等地区是胃癌高发的地区,除了环境和生活方式因素外,幽门螺杆菌感染是胃癌重要的危险因素。
幽门螺杆菌感染后一定会产生组织学上的炎症,但是大部分人没有症状。
少部分人会出现消化不良和消化道溃疡,不到1%的人可能有胃癌。
虽然1%看起来不高,但我国人口基数大,感染人数很多。
所以,幽门螺杆菌的致癌因素不能忽视。
4
与其他癌症一样,胃癌如果能早期被发现,治愈率还是很高的。
据数据显示:
早期胃癌的5年生存率高达90%以上。
但如果是晚期胃癌,这一数字将掉到20%。
提高早期胃癌的发生率是防治胃癌的关键,通过“早筛”,胃癌是可防、可治的。
不过,癌症筛查仅仅能为早期发现癌症提供线索,并不能最终诊断癌症。
对癌症的确诊仍需要更多深入的检查。
大量的研究发现:
80%的癌症与环境和生活习惯有关。
所以,保持健康的生活习惯至关重要。
美国癌症协会曾给出8条建议:
1.远离*草烟**
2.将体重保持在健康体重范围
3.规律的身体锻炼
4.多吃水果和蔬菜
5.减少酒精摄入
6.减少紫外线直接照射皮肤
7.了解你自己的身体状况、家族亲戚的身体状况,以及自己的患癌风险。
8.保持定期的体检和合理的癌症筛查。
一种生活习惯代表着一种健康方式,也决定一个是否健康的体魄。
良好的生活习惯可以避免大多数疾病,是我们人体最需要的良药。
更是我们保持最佳状态的最优选择。