以下文章来源于蕴秀临霜 ,作者蕴秀临霜
DRG基础理论知识荟萃
很多人对分析过程中用到的一些 理论概念和政策条款 有诸多疑问,因此本期特编撰一篇DRG基础理论知识荟萃来重点理顺DRG基础理论与政策,以供更好地理解DRG数据分析结果。

1.DRG概念
疾病诊断相关分组(Diagnosis Related Groups, DRG),是用于衡量医疗服务质量效率以及进行医保支付的一个重要工具。 DRG实质上是一种病例组合分类方案, 即根据年龄、疾病诊断、合并症、并发症、治疗方式、病症严重程度及转归和资源消耗等因素,将患者分入若干诊断组进行管理的体系。
2.DRG发展史

3.DRG应用
综合全球DRG应用现状来看,DRG应用主要分为两大部分,一部分是医疗服务管理;一部分是医疗服务支付。
(1)医疗服务管理
DRG是衡量医疗服务质量效率的一个重要工具,在全球被广泛应用于标杆管理、绩效测量以及医疗服务规划和管理,即采用标准化的思路对医疗服务本身开展测量、评价、规划和管理。
(2)医疗服务支付
DRG支付即疾病诊断相关组-预付费(DRG-PPS),是世界公认的较为先进和科学的支付方式之一,即对各疾病诊断相关组制定支付标准,预付医疗费用的付费方式,是有效控制医疗费用不合理增长,促进服务模式转变的重要手段。
4.DRG分组数据来源
在我国,根据DRG的应用目的不同,DRG分组的数据来源存在差异。目前国内主流分组方案有两套,一套是CN-DRG,用于DRG相关指标进行医疗机构绩效考核、三级医院评审和医院精细化管理等,数据来源于 病案首页 ;另一套是CHS-DRG,用于DRG医保支付,数据来源于 医保结算清单 。

5.DRG分组策略
DRG 分组原则 (1)逐层细化、大类概括;(2)疾病诊断、手术或操作临床过程相似,资源消耗相近;(3)临床经验与数据验证相结合;(4)兼顾医保支付的管理要求和医疗服务的实际需要。
DRG分组流程

6.DRG核心评价指标体系

(1)主要疾病大类(MDC)
目前DRG系统包括26个主要疾病大类(MDC),反映不同的医学专业。理论上,如果综合医院的学科发展均衡性好,收治的病例应该覆盖所有MDC。
主要疾病大类(MDC)

(2)DRG组数
DRG组数代表治疗病例所覆盖疾病类型的范围,体现医疗服务的广度。假定在某一时间段内,某医院的住院病例经过DRG分组器的运算可以分入k个DRG组,那么这个医院的“DRG组数”即为“k”。每个DRG组表示一类疾病, 出院病例覆盖的DRG组数越多,说明这个医院能够提供的医疗服务范围越广。

(3)权重(RW)
权重(Relative Weight,RW_)是一个工作量内涵的指标。在传统的医疗服务评价指标中,利用出院患者数来评价工作量的多少,而DRG应用权重数代替出院患者数,以更好地体现工作量同质性。

(4)病例组合指数(CMI)
病例组合指数(Case Mix Index ,CMI) 是DRG指标体系的一项重要指标,处于评价体系的枢纽位置,主要体现医院及科室的资源消耗强度及复杂程度,并可在一定程度上反映收治疾病的疑难复杂程度和医疗服务的整体技术难度。

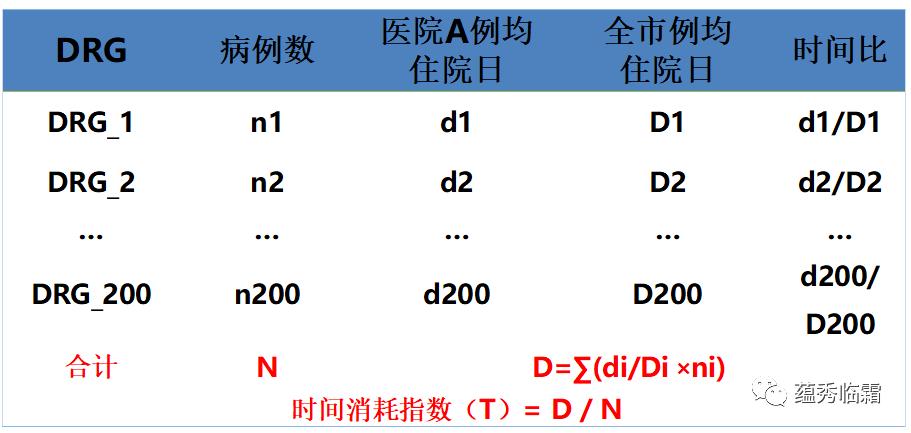
(5)时间消耗指数
时间消耗指数,反映治疗同类疾病所消耗的时间。医院治疗某类疾病的例均住院时间越长,说明该医院的时间消耗指数的值越大。下面用“T”代表时间消耗指数。
T= 1,表示医院治疗同类疾病所需时间与全市(地区)的平均水平相当。T > 1,表示医院治疗同类疾病所需时间高于全市(地区)的平均水平。T < 1,表示医院治疗同类疾病所需时间低于全市(地区)的平均水平。
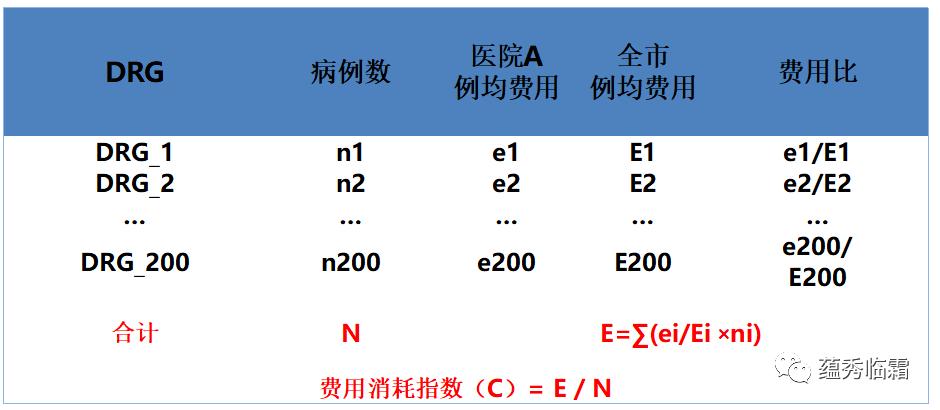
(6)费用消耗指数
费用消耗指数,则反映治疗同类疾病所消耗的费用。医院治疗某类疾病的例均住院费用越高,说明该医院的费用消耗指数的值越大。下面用“C”代表费用消耗指数。
C = 1,表示医院治疗同类疾病所需费用与全市(地区)的平均水平相当。C > 1,表示医院治疗同类疾病所需费用高于全市(地区)的平均水平。C < 1,表示医院治疗同类疾病所需费用低于全市(地区)的平均水平。
(7)低风险死亡率
导致住院患者死亡的原因大致可以分为两类:一是疾病本身很严重难以救治(比如晚期的恶性肿瘤、严重的心脑血管疾病等);二是临床过程中出现了失误和偏差。所谓“低风险组”是指疾病本身导致死亡的可能性极低的病例类型,提示临床或管理过程可能存在问题。


1.政策背景
由于原有医疗服务体系面临诸多现实问题,包括三甲医院过度扩张造成的医疗资源分布不合理、看病难看病贵、医疗腐败、医疗市场畸形利益链条的形成、医保基金的使用效率低下、过度医疗和不足医疗同时存在。DRG 支付方式改革作为一项关键技术,实现以患者为中心、 提高医保基金使用效率, 使医保管理部门和医疗机构实现医保购买谈判、财务收支平衡,调动广大医务人员的积极性,优化临床路径、规范诊疗行为、提高服务效率,促进医疗卫生事业可持续发展。
根据2021年国家医疗保障局DRG支付方式改革三年行动计划要求,按照“顶层设计、模拟测试、实际付费”三步走的思路,到 2025 年底,DRG支付方式 覆盖所有 符合条件的开展住院服务的医疗机构,基本实现病种、医保基金全覆盖。
2.DRG医保付费结算范围
(1)DRG结算适用范围
DRG 付费更适用于急性期住院患者(Acute inpatients),DRG 结算目前暂仅应用于参保人在DRG付费试点定点医疗机构发生的应由医疗保险基金支付的住院费用,由医疗保险经办机构按照 DRG 付费标准和当前支付政策对定点医疗机构进行结算。
对于 普通 DRG 入组病例 ,医疗保险经办机构按照 DRG 分组结果进行定点医疗机构住院费用结算支付。
对于本应按DRG结算的 特殊病例 ,例如未入DRG细分组病例,费用极高和费用极低病例,其他特殊申请按项目付费病例,目前很多省市政策是按项目支付。
①未入DRG细分组病例
0000组 :指由于疾病诊断/手术或操作编码不规范等原因导致的不能正常入组的病例,包括不能进入任意 MDC 和进入了某 MDC 但是不能进入该 MDC 内任意内科 ADRG 等情况。
QY(歧义)组 :指与主要诊断无关的手术病例,根据进入的MDC大类分别以AQY 、BQY、CQY、 DQY EQY、FQY等表示。
②费用极高病例
参保病例能入组,但住院总费用高于DRG支付标准规定倍数的(一般规定三级医院超过3倍,二级医院超过2倍,各地可自行规定),定义为费用极高病例,一般费用超高结算人次不得超出当期本院出院人次5%。
③费用极低病例
参保病例能入组,但住院总费用低于DRG支付标准规定倍数的(一般规定为30%,各地可自行规定),定义为费用极低病例。为保证医保基金的使用效率,费用极低病例同样按项目付费方式结算。
④其他特殊申请按项目付费病例
定点医疗机构可根据临床需要,向医保经办机构申请部分特殊患者按项目付费,但须严格控制按项目付费的患者数量,按月考核按项目付费的患者数,一般不得超过总出院人次的3%。
(2)不适用DRG结算范围
目前DRG付费不适用于以下情况,应作“除外”处理:①门诊病例;②康复病例;③住院时间超过60天的长期住院病例;④某些诊断相同,治疗方式相同,但资源消耗和治疗结果变异巨大病例(如精神类疾病)。
3.DRG付费监管考核
在实施 DRG 付费的过程中,为了保障 DRG 付费能够可持续的运行,避免并遏制可能存在的医疗机构选择轻病人住院、推诿重病人、升级诊断和服务不足等现象,保证参保居民受益水平,医保经办机构应该建立相应的 DRG 付费监管考核制度。
DRG考核监管指标主要内容包括组织管理和制度建设、病案质量、医疗服务能力、医疗行为、医疗质量、资源效率、费用控制和患者满意度等。

1.院端DRG基础数据质量提升流程

2.DRG付费下危险病案治理
(1)提高DRG 入组率 ,治理未入组病案,减少00/QY组病例;
(2)提高DRG 入组正确率 ,纠正低码高编和高码低编病案,减少费用极低和费用极高病例。
原标题:这样的DRG数据分析,临床医生你看懂了吗?--番外篇