引用本文:王宁, 刘硕, 杨雷, 张希, 袁延楠, 李慧超, 季加孚. 2018 全球癌症统计报告解读[J]. 肿瘤综合治疗电子杂志, 2019, 5(1): 87-97.
2018全球癌症统计报告解读
王宁,刘硕,杨雷,张希,袁延楠,李慧超,季加孚(北京大学肿瘤医院暨北京市肿瘤防治研究所 北京 市肿瘤防治研究办公室 恶性肿瘤发病机制及转化研究教育部重点实验室,北京 100142)
【摘要】 近期,世界卫生组织 / 国际癌症中心团队在 A Cancer Journal for Clinicians(CA)杂志发表了最新的全球癌症统计数据。这份全球癌症负担现状的报告重点阐述了 185 个国家的 36 种癌症的发病和死亡情况,分析了癌症的区域性差异,并预估全球 2018 年将新增 1810 万癌症病例和 970 万癌症死亡病例。北京市肿瘤防治研究办公室团队对该报告进行了整理,并结合中国肿瘤登记现况进行简要解读。
【关键词】 肿瘤登记;发病;死亡;全球估计;肿瘤数据库 GLOBOCAN
1965 年,国际癌症研究中心(International Agency for Research on Cancer,IARC)在法国里昂成立。该机构致力于针对癌症防控的全球范围内合作与科学研究 [1],其下属的癌症监测部负责收集分析来自全球以人群为基础肿瘤登记处提供的发病和死亡资料 [2],除定期发布《五大洲癌症发病率》外,自 2005 年以来还陆续发布了 2002 年、2008 年及2012 年的全球癌症统计报告,在全球范围内评估癌症发病和死亡的负担 [3-5]。近期,癌症监测部的主任 Freddie Bray 博士于 A Cancer Journal for Clinicians(CA)发表了《2018 年全球癌症统计报告:全球185 个国家 36 种癌症发病率和死亡率的估计》[6]。北京市肿瘤防治研究办公室整理和分析了这份报告,结合全球目前癌症发病和死亡研究结果,撰写本文以解读。本文主要阐述了癌症在全球不同人群和经济区域的差异,为肿瘤登记工作收集的数据做了诠释,以帮助临床、相关研究领域的同行和卫生行政机构利用这些数据,制定癌症防控的相关措施。
目前非传染性疾病是全球人群的主要死因,癌症预计将成为 21 世纪每个国家的首位死因,并且,由于经济发展水平较高的国家脑卒中和冠心病的死亡率相对下降,癌症将会成为主要和唯一的阻碍期望寿命增长的疾病。根据 2015 年世界卫生组织(World Health Organization,WHO)的估计,在 172个国家中,癌症是其中 91 个国家 70 岁以下人群的第一或第二大死因。
由于人口的增长和人口老龄化,全球癌症发病率和死亡率快速增长,也反映了癌症主要危险因素的流行和分布的变化,这其中有些因素与社会经济发展有关 [7,8]。并且,在癌症数量增长的同时,其癌谱也随之发生了变化,例如曾经那些与感染以及贫穷相关的癌种已经逐渐被在发达国家(如欧洲、北美、亚洲及大洋洲等高收入国家)常见的癌种所替代,这些癌症通常被归因于所谓的西方化生活方式 [8-10]。目前各个地区或国家之间的差异仍然存在,主要源于其处于社会和经济变革不同阶段导致的人群危险因素的不同。在此背景下,这篇文章的发表在全球癌症防控领域起到了重要的指导作用。
该报告提供了全球癌症负担状况,根据人类发展指数(human development index,HDI)将全球社会经济发展水平分为非常高、高、中、低 4 层,分析了癌症的分布和 HDI 差异的相关性。根据 2018年 IARC 对癌症发病率和死亡率的估算和描述,评估了 20 个地理分区观察到的地域性差异,描述了癌症整体情况和分布以及主要癌种,简要评述了相关的危险因素和全球范围内主要癌种的预防前景。
1 数据来源与估算方法
1.1 数据来源 IARC 根据肿瘤登记报告和国家生命统计资料开发了肿瘤数据库GLOBOCAN。最新的 GLOBOCAN 2018 以国家为单位对发病和死亡情况进行估算,并在此基础上根据联合国定义的20 个地理分区进行分别估算 [11]。数据按性别和 18个年龄段(0 ~ 4 岁、5 ~ 9 岁、10 ~ 14 岁、……75 ~ 79 岁、80 ~ 84 岁、85 岁及以上)划分,估算了 2018 年 185 个国家或地区主要癌症的发病和死亡情况 [6]。最新的数据库中涉及的癌症部位和类型已扩展至 36 种,与以往比较,主要增加了非黑色素瘤皮肤癌,去除了基底细胞癌。这 36 种主要的癌症部位和类型均采用统一的国际疾病分类第10 版分类方法(ICD-10)进行编码 [12]。用于估算的数据来自特定国家或地区中最佳的癌症发病和死亡数据,因而估算的有效性取决于数据的代表性程度和来源信息的质量。
GLOBOCAN 中用于估算癌症发病或死亡疾病负担的人口学资料来源于联合国网站公布的 2018年世界各国人口估算数 [11]。GLOBOCAN 的发病数据来源于人群为基础的肿瘤登记报告数据,但并非全部国家都具有覆盖全人群的肿瘤登记系统,多数发展中国家仅有部分地区覆盖肿瘤登记,部分欠发达地区甚至未开展肿瘤登记。因此,仅将有肿瘤登记覆盖区域的数据纳入分析。最新的IARC 提供的五大洲癌症发病率(cancer incidence in five continents,CI5)及非洲肿瘤登记报告数据显示:2010 年全球约有 24% 的人口已覆盖肿瘤登记,其中南美洲覆盖 19%,亚洲覆盖 15%,非洲覆盖 13%[13]。GLOBOCAN 的死亡数据主要来源于 WHO 的死亡数据库。截至 2010 年,全球约三分之一的人口已纳入该数据库 [14]。尽管几乎全部欧洲和美洲都有完善的死因登记体系,但在亚洲和非洲国家(包括人口众多的印度、印度尼西亚、尼日利亚),死因登记工作仍未全面开展。在GLBOCAN 2018 中,中国采用的是基于人群的肿瘤死亡登记数据。最终,约占世界人口 43% 人群的癌症死亡数据纳入估算分析。
1.2 估算方法
1.2.1 癌症发病率估计建模原则 [15] 对各国癌症的发病率估计模型分为 5 类:一是具有全国性肿瘤发病登记数据的 45 个国家,直接采用 IARC 开发的短期预测模型,预测 2018 年癌症的发病情况 [16];二是仅有地区性发病数据的 50 个国家或地区,采用一个或多个肿瘤登记报告点的最新数据代表全国水平;三是具有地区性癌症发病数据和全国性癌症死亡数据的 52 个国家或地区,通过统计方法用一个或多个肿瘤登记报告点或邻国的死亡数据来预测发病数据;四是既无发病数据,也无死亡数据,但国家内有部分癌症的发病信息的 7 个国家和地区,采用同一区域内邻国的发病数据代替全部癌症发病情况;五是既无发病数据,也无死亡数据,且没有国家内部数据的 32 个国家或地区,采用同一区域内邻国的发病数据代替。
1.2.2 癌症死亡率估计建模原则 对各国癌症死亡率估计模型分为 4 类:一是具有全国性癌症死亡数据的 81 个国家,直接采用 IARC 开发的短期预测模型,预测 2018 年癌症的死亡情况;二是仅有地区性死亡数据的 20 个国家或地区,采用一个或多个肿瘤登记报告点的最新数据代表全国水平;三是仅有全国性癌症发病数据的 81 个国家或地区,通过统计方法用发病数据来预测死亡数据;四是既无死亡数据,也无发病数据的 3 个国家或地区,采用同一区域内邻国的死亡数据代替。
1.2.3 估算数据来源及方法 我国癌症发病的估算数据来源于 92 个肿瘤登记报告点 2010 ~ 2012年的癌症发病数据,估算后的发病率由 60% 的城市地区发病率和 40% 的农村地区发病率综合而得。结肠癌、直肠癌、乳腺癌、前列腺癌及甲状腺癌的发病估算数据来自于 23 个肿瘤登记报告点2003 ~ 2012 年的癌症新发病例(覆盖 4% 的新发病例数)。具体数据参见 CI5 第 11 卷。
我国癌症死亡的估算数据来源于 90 个肿瘤登记报告点 2010 ~ 2012 年的癌症死亡数据(约覆盖2011 年 10% 的癌症死亡人数),估算后的死亡率由60% 的城市地区死亡率和 40% 的农村地区死亡率综合而得。结肠癌、直肠癌、乳腺癌、前列腺癌及甲状腺癌的死亡估算数据同其发病数据的来源,通过局部加权回归调整国家、性别、发病部位等因素对预测年龄别发病率和死亡率的影响。
20 个世界地理区域的发病率和死亡率的估计值是根据组成国家的发病率和死亡率的人口加权
平均数得到的。采用直接法和世界标准人口(age-standardized rates,ASRs)计算发病率和死亡率。在没有竞争性死亡原因的情况下,75 岁以前罹患癌症或死于癌症的累积风险也使用年龄别比率计算,并以百分比表示。这些指标均可以在不受年龄结构差异影响的人口之间进行比较。
2 结果
2.1 全球癌症发病和死亡概况 2018 年全球有18 078 957 新增癌症病例,发病率 236.9/10 万,世界标准人口标化发病率(age-standardized incidence rate by world standard population,ASIRW)197.9/10 万;癌症死亡病例 9 555 027 例,死亡率125.2/10 万,世界标准人口标化死亡率(age-standardized mortality rate by world standard population,
ASMRW)101.1/10 万。
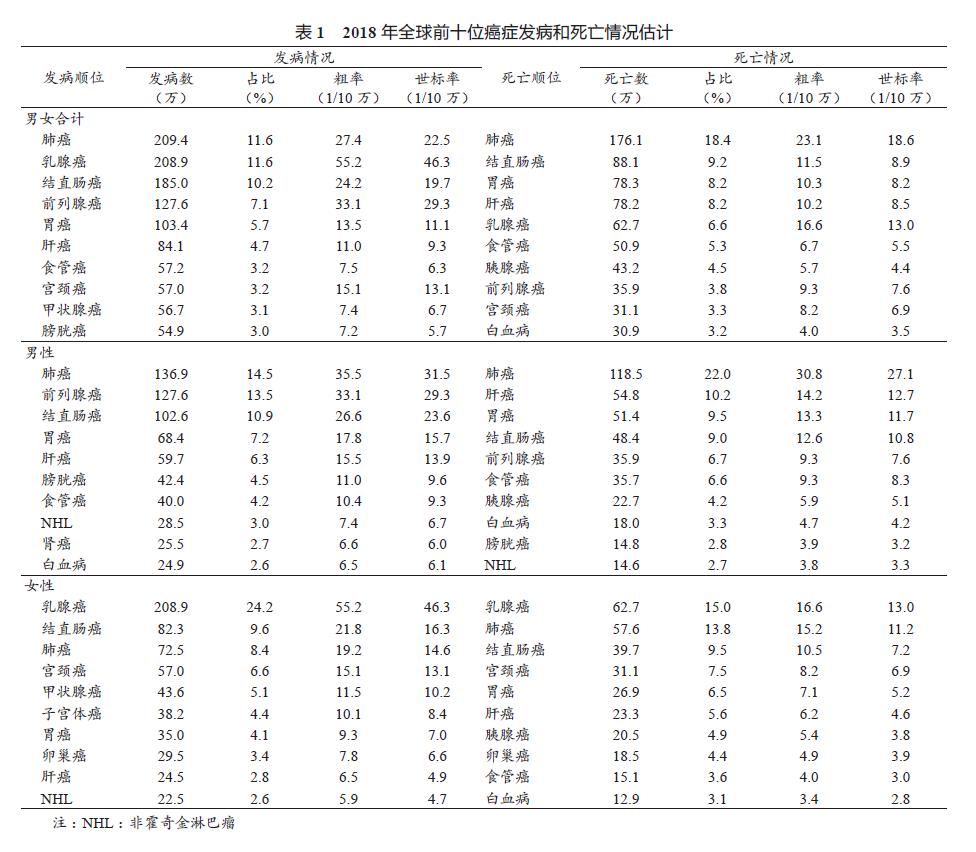
2.2 全球主要癌症分类顺位 全球新发病例的63.4% 集中在排名前 10 位的癌症(表 1),其中前5 位的分别为肺癌(11.6%)、女性乳腺癌(11.6%)、结直肠癌(10.2%)、前列腺癌(7.1%)及胃癌(5.7%);而死亡病例前 10 位癌症占到总死亡病例的 70.7%,肺癌居首位(18.4%),其次是结直肠癌(9.2%)、胃癌(8.2%)、肝癌(8.2%)及女性乳腺癌(6.6%)。
2.3 分性别的人群分布 2018 年全球男性新增9 456 418 例癌症病例,发病率为 245.6/10 万,ASIRW为 218.6/10 万。男性病例里肺癌最常见(14.5%),其次是前列腺癌(13.5%)、结直肠癌(10.9%)。男性癌症死亡病例 5 385 640 例,死亡率为 139.9/10万,ASMRW 为 122.7/10 万。肺癌也是男性死亡的首要原因(22.0%),肝癌(10.2%)和胃癌(9.5%)分别居第 2、3 位。2018 年全球女性新增 8 622 539例癌症病例,发病率为 228.0/10 万,ASIRW 为182.6/10 万。乳腺癌是女性最常见的癌症(24.2%),其次是结直肠癌(9.6%)和肺癌(8.4%), 宫颈癌居第 4 位(6.6%)。女性癌症死亡病例 4 169 387
例, 死 亡 率 110.2/10 万,ASMRW 为 83.1/10 万。乳腺癌也居于死亡的首位(15.0%),其次是肺癌(13.8%)、结直肠癌(9.5%)、宫颈癌(7.5%)。
2.4 全球癌症主要地理区域分布 全球 48.4% 的发病病例和 57.3% 的死亡病例都来自于亚洲,一方面是由于亚洲人口最多(亚洲人口占世界总人口的 59.5%),另一方面是由于各大洲癌谱不同,亚洲人群患生存率较差的肺癌、肝癌及上消化道癌症较多,所以死亡病例在全球所占的比例比发病占比更高;尽管欧洲仅占全球人口的 9.7%,但癌症病例占总数的 23.4% 和死亡人数的 20.3% ;其次是美洲(人口占全球的 12.8%),占全球发病病例的21.0%,死亡病例的 14.4%。
全球 185 个国家中,有 105 个国家男性发病第1 位的癌症是前列腺癌;肺癌是 37 个国家男性发病的首位;肝癌和结直肠癌分别是 13 个和 10 个国家发病首位。肺癌在全球 93 个国家的男性中排死因第 1 位,46 个国家的男性主要死于前列腺癌,20个国家是肝癌,胃癌(10 个国家)和白血病(5 个国家)也较为常见。值得注意的是,除了上述常见癌症之外,非洲还有 4 个国家的男性主要死因是卡波西肉瘤,亚洲的印度和巴基斯坦男性主要死因是口腔癌。乳腺癌成为 154个国家女性发病的第 1位,宫颈癌在 28 个国家发病最多。女性死亡率分布更为复杂:103 个国家乳腺癌是癌症死亡的首位,42个国家宫颈癌是首位,而男性最常见的死因——肺癌,在 28 个国家中的女性死因中也位居第一。
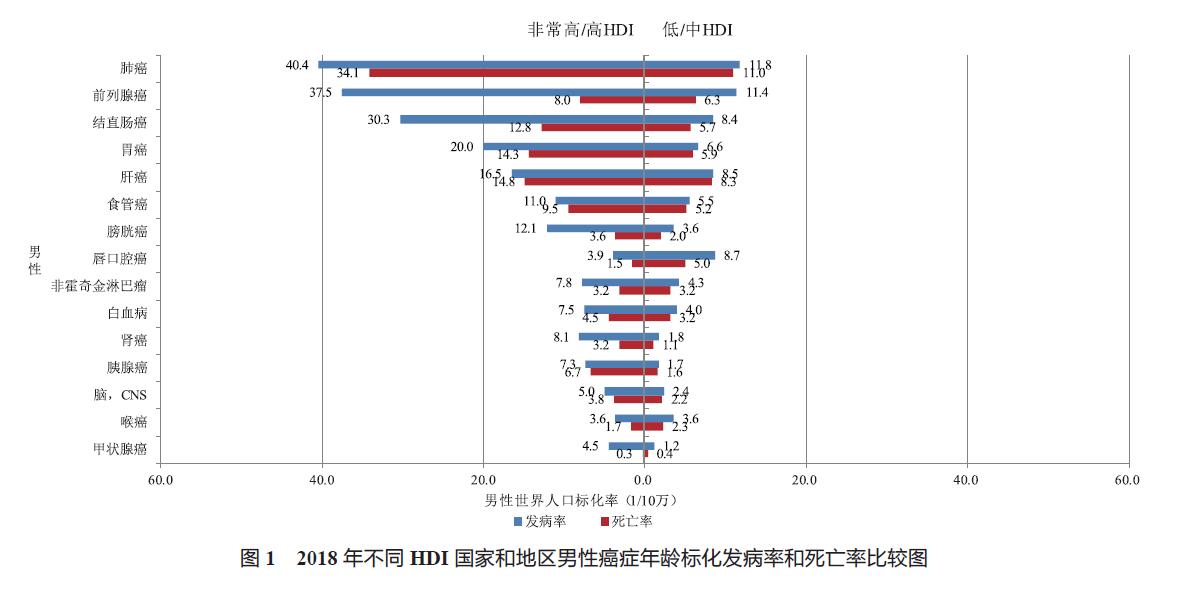
2.5 全球癌症 HDI 分布 从不同社会经济水平来看,不同癌种的分布和 HDI 有相关性(图 1、2),非常高和高 HDI 地区的癌症发病率是中、低 HDI地区的 2 ~ 3 倍,但是两者死亡率的差距并没有发病率那么大,一部分原因是中、低 HDI 地区有些癌种的死亡率较高。从男性发病来看,肺癌和前列腺癌的发病率虽然相差较大(非常高和高 HDI 地区男性肺癌和前列腺癌发病率分别为 40.4/10 万和37.5/10 万,中、低 HDI 地区分别为 11.8/10 万和11.4/10 万),但在高 HDI 国家和中、低 HDI 国家分别为男性发病第 1 位和第 2 位。但从国家分布来看,前列腺癌发病率在高 HDI 的美洲、欧洲、大洋洲及非洲中南部地区的 105 个国家中位列男性第 1,而肺癌主要在东亚、东南亚、东欧、北非的37 个国家中发病第 1。非常高和高 HDI 地区男性发病第 3 位的癌症是结直肠癌,但中低 HDI 地区则是唇和口腔癌。从女性发病来讲,非常高和高HDI 地区和中低 HDI 地区的发病首位均为乳腺癌,这两个地区乳腺癌标化发病率分别为 54.4/10 万和 31.3/10 万,但发病第 2 位的癌症在非常高和高HDI 地区是结直肠癌,中、低 HDI 地区则是宫颈癌。

2.6 中国的整体情况 据估计 2018 年中国新发癌症 4 285 033 例,有 2 865 174 例癌症患者死亡,约占全球该年癌症发病和死亡的 23.7% 和 30.0%(预计该年中国人口占全球总人口的 18.6%)。全性别癌症标化发病率为 201.7/10 万,男性发病率高于女性,分别为223.0/10 万和 182.6/10 万。0 ~ 74 岁中国人群癌症累积发病风险为 37.4%。全性别标化死亡率为 130.1/10 万,男性死亡率(166.6/10 万)明显高于女性(95.2/10 万)。
从发病例数来看(表 2),中国最常见癌种为肺癌、结直肠癌、胃癌、肝癌及乳腺癌,这 5 种恶性肿瘤占中国所有新发癌症的 58.6%。男性最常见的癌症是肺癌、胃癌、结直肠癌、肝癌及食管癌。与全球整体情况相比,男性前 5 位的癌种标化发病率均高于全球平均水平,我国男性前列腺癌发病率居第 6 位,食管癌居第 5 位,男性食管癌的预计发病例数占全球所有男性食管癌的 53.6%。除此之外,约有近一半的男性胃癌和食管癌新发病例发生在中国。女性最常见的癌症是乳腺癌、肺癌、结直肠癌、甲状腺癌及胃癌。除乳腺癌外,其他 4 个癌种的发病率均高于全球平均水平。
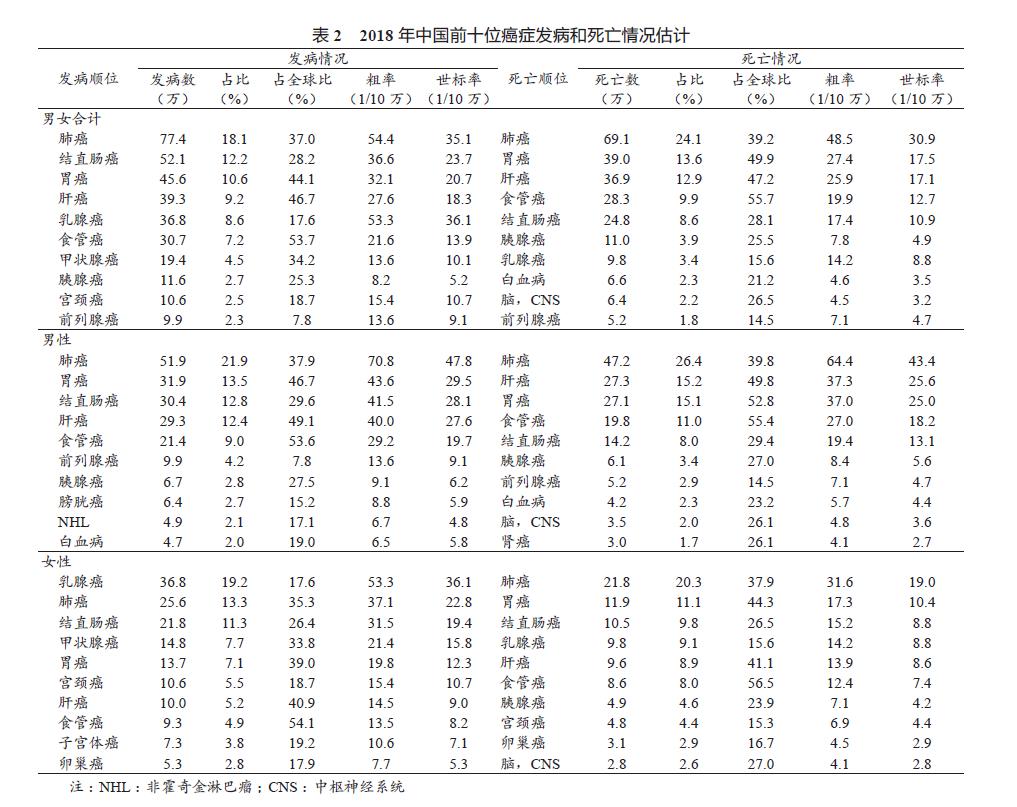
以死亡例数排序,中国全性别癌症死亡前 5 位的是肺癌、胃癌、肝癌、食管癌及结直肠癌,占全国所有癌症死亡的 69.1% ;男性死亡前 5 位的分别为肺癌、肝癌、胃癌、食管癌及结直肠癌,这 5 个癌种的标化死亡率均高于全球水平;女性死亡前 5位的为肺癌、胃癌、结直肠癌、乳腺癌及肝癌,与全球女性癌症死亡首位为乳腺癌略有不同。同发病情况相似,除乳腺癌外,其余 4 个癌种的死亡率均高于全球平均水平。
2.7 主要癌种发病和死亡情况
2.7.1 肺癌 在全球绝大多数国家,肺癌的发病率和死亡率均居首位。据估计,2018 年全球新增肺癌患者 209.4 万例,死亡 176.1 万例,分别占全部癌症发病与死亡的 11.6% 和 18.4%。其标化发病率和死亡率分别为 22.5/10 万和 18.6/10 万,男性发病率(31.5/10 万)明显高于女性(14.6/10 万)(表1),全性别 0 ~ 74 岁累积发病风险为 2.75%[6]。全球 80% ~ 90% 的肺癌由吸烟所致。近几十年来,女性肺腺癌的发病率呈逐年上升趋势,因而大量针对非吸烟女性肺癌发病危险因素的研究在全球广泛开展。有报告指出,中国女性肺癌的发生与燃煤取暖和厨房油烟等造成的室内空气污染暴露相关 [6]。
2.7.2 女性乳腺癌 在全球绝大多数国家,乳腺癌的发病率和死亡率均居女性癌症发病和死亡的首位。2018 年全球新增女性乳腺癌患者 208.9 万例,死亡 62.7 万例,分别占女性全部癌症发病和死亡的 24.2% 和 15.0%。其标化发病率和死亡率分别为46.3/10 万和 13.0/10 万(表 1)。女性乳腺癌 0 ~ 74岁累积发病风险为 5.03%。
全球多数国家和地区女性乳腺癌的发病率仍呈上升趋势,特别是近年来南美洲、非洲及亚洲等前期发病率较低的地区呈现出快速增长趋势 [17],上述趋势特征反映出社会与经济发展水平变化对女性乳腺癌发病的影响作用。这些影响因素主要包括:生育延迟、生育数量减少、肥胖、缺乏体力活动及乳腺癌筛查和认识的提高等。而在美国、加拿大和英国等发达国家,其女性乳腺癌的发病率自 2000年后呈现下降趋势,其原因可能与绝经后激素替代疗法的大幅减少有关 [6]。
2.7.3 结直肠癌 结直肠癌的发病率和死亡率分别居全球癌症发病和死亡的第 3 位和第 2 位。2018 年全球新增结直肠癌患者 185.0 万例,死亡 88.1 万例,标化发病率和死亡率分别为 19.7/10 万和 8.9/10 万,占癌症总体发病和死亡的 10.2% 和 9.2%,男性发病率(23.6/10 万)高于女性(16.3/10 万)(表 1),全性别 0 ~ 74 岁累积发病风险为 2.27%[6]。
结直肠癌的发病率与经济发展水平呈正相关,发达国家结直肠癌的发病率是欠发达国家或地区的3 倍左右。但由于低 HDI 地区的死亡率较高,因此,相对于发病率,结直肠癌的死亡率在全球各地区间差异较小 [6]。
结直肠癌的发病主要受饮食、肥胖以及生活方式等因素的影响。发达国家结直肠癌死亡率的下降主要归因于有效且规范的肿瘤治疗管理策略以及大规模开展针对结直肠癌筛查及早诊早治项目 [18]。
2.7.4 前列腺癌 前列腺癌是全球男性人群中最常见的癌症之一。2018 年全球新增前列腺癌患者127.6 万例,死亡 35.9 万例,分别占男性癌症新发和死亡的 13.5% 和 6.7%。其标化发病率和死亡率分别为 29.3/10 万和 12.7/10 万(表 1)。男性前列腺癌 0 ~ 74 岁累积发病风险为 3.73%。
19世纪80年*开代**始前列腺特异性抗原(prostate specific antigen,PSA)检测被广泛应用于前列腺癌筛查,是导致包括北美洲、欧洲及澳大利亚等地区和国家前列腺癌发病率快速增长的首要原因。2012年,美国预防服务工作组颁布的指南中不再建议将PSA 作为前列腺癌的常规筛查手段 [19],随即前列腺癌的发病率呈现出下降趋势。
2.7.5 胃癌 胃癌的发病率和死亡率分别居全球癌症发病和死亡的第 5 位和第 3 位。2018 年全球新增胃癌患者 103.4 万例,死亡 78.3 万例,分别占所有癌症发病和死亡的 5.7% 和 8.2%。胃癌全性别标化发病率为 11.1/10 万,其中男女性标化发病率分别为15.7/10万和 7.0/10万,男性发病率是女性的 2倍(表 1)。胃癌全性别 0 ~ 74 岁累积发病风险为 1.31%[6]。
从地区间差异看,东亚是全球胃癌发病率和死亡率最高的地区,其标化发病率和死亡率分别为22.4/10 万和 15.9/10 万,其中韩国是全球胃癌发病率最高的国家,其标化发病率高达 39.6/10 万。
按照解剖部位,胃癌可分为贲门癌和非贲门癌。从发病趋势看,非贲门癌的发病率呈持续下降趋势,原因可能与幽门螺杆菌的感染率下降及食物储存条件的改善等预防手段相关;而胃贲门癌的流行特点更接近于食管腺癌的流行趋势,主要的危险因素包括肥胖、胃食管反流症和 Barrett 食管 [20,21]。
2.7.6 肝癌 肝癌的发病率和死亡率分居全球癌症发病和死亡的第 6 位和第 4 位。2018 年全球新增肝癌患者 84.1 万例,死亡 78.1 万例,分别占所有癌症发病和死亡的 4.7% 和 8.2%。肝癌全性别标化发病率为 9.3/10 万,死亡率为 8.5/10 万,男性的发病率和死亡率(13.9/10 万和 12.7/10 万)均约女性(4.9/10 万和 4.6/10 万)的 3 倍(表 1)。全性别 0 ~ 74岁累积发病风险为 1.08%[6]。
从地区间差异看,低 HDI 地区肝癌发病率较高,中东亚是全球肝癌发病率和死亡率最高的地区,其标化发病率和死亡率分别为 26.6/10 万和 16.0/10万。蒙古国是全球肝癌发病率最高的国家,其标化发病率高达 93.7/10 万。
2.7.7 食管癌 食管癌的发病率和死亡率分居全球的第 7 位和第 6 位。2018 年全球新增食管癌患者57.2 万例,死亡 50.9 万例,分别占所有癌症发病和死亡的 3.2% 和 5.3%。食管癌全性别标化发病率为16.3/10 万,约 70% 的食管癌新发病例为男性,男性和女性发病率分别为 9.3/10 万和 3.5/10 万(表 1)。全性别 0 ~ 74 岁累积发病风险为 0.78%[6]。
从地区间差异看,东亚是全球食管癌发病率和死亡率最高的地区,其标化发病率和死亡率分别为12.2/10 万和 10.7/10 万。马拉维共和国是食管癌发病率最高的国家,其标化发病率为 18.7/10 万。
鳞癌和腺癌是食管癌的主要病理类型,由于二者病因学差异较大,因此其变化趋势也有所不同。近年来,亚洲食管癌高发地区的食管鳞癌发病率呈现明显的下降趋势,这可能与经济增长和饮食习惯的改善有关。但在某些高收入国家,食管鳞癌下降的原因则主要与吸烟率的持续降低相关 [22]。而食管腺癌发病率增加的国家,部分原因可归结于人群肥胖率和腰围增加以及胃食管反流发生率的增长。幽门螺杆菌感染率的持续下降也可能是原因之一 [23]。
2.7.8 宫颈癌 宫颈癌的发病率和死亡率均居全球第 4 位。2018 年全球新增宫颈癌病例 57.0 万例,死亡 31.1 万例,分别占所有女性癌症发病和死亡的6.6%和7.5%。宫颈癌标化发病率为13.1/10万(表1),女性 0 ~ 74 岁累积发病风险为 1.36%[6]。在低 HDI国家,宫颈癌的发病率和死亡率仅次于乳腺癌。
从地区间差异看,非洲宫颈癌的发病率和死亡率均较高。南非发病率最高,该地区标化发病率为43.1/10 万。斯威士兰是宫颈癌发病率最高的国家,其标化发病率为 75.3/10 万。东非是全球宫颈癌死亡率最高的地区,其标化死亡率为 30.0/10 万。马拉维共和国是宫颈癌死亡率最高的国家,其标化死亡率为 54.5/10 万。
近几十年间,宫颈癌的发病率和死亡率在全球多数国家和地区均呈现出下降趋势。原因可归结于,随着社会经济发展水平的提高,高危型人乳头瘤病毒(human papillomavirus,HPV)感染率持续下降、大规模人群筛查策略的实施以及预防性 HPV 疫苗的大规模接种。
在欧洲、北美、澳大利亚及新西兰等地区和国家,针对宫颈癌的大规模人群细胞学筛查项目的实施使宫颈癌发病率快速下降 [24,25],而在东欧和中亚等地区,由于缺少有效的筛查手段和策略,宫颈癌过早死亡率持续上升 [26]。
2.7.9 甲状腺癌 甲状腺癌的发病率和死亡率分居全球第 9 位和第 6 位。2018 年全球新增甲状腺癌患者 56.7 万例,死亡 4.1 万例,分别占所有癌症发病和死亡的 3.1% 和 0.4%。甲状腺癌标化发病率为6.7/10万,女性发病率(10.2/10万)为男性(3.1/10万)的 3 倍以上。但死亡率的性别间差异不明显,分别为 0.4/10 万和 0.5/10 万。
从地区差异看,北美是全球甲状腺癌发病率最高的地区,其标化发病率为 15.0/10 万。韩国是甲状腺癌发病率最高的国家,其标化发病率为 60.7/10 万。
近几十年来,甲状腺癌的发病率呈现快速增长趋势,同时表现为甲状腺乳头状癌的快速增长。发病率增长的主要原因是头颈部超声在甲状腺癌筛查中的大规模应用及可能的相关危险因素流行率的变化所致 [27]。需要指出的是,虽然近年来甲状腺癌的发病率有所上升,但其死亡率却变化不大。因此,甲状腺癌发病率的增长主要归因于新诊断技术的广泛应用而导致的过度诊断 [28]。据估计,过度诊断病例占韩国所有新发甲状腺癌的 90%[28],占美国、意大利、法国和澳大利亚的 70% ~ 80%,占日本、北欧、英格兰以及苏格兰的 50%[28]。
2.7.10 膀胱癌 膀胱癌是全球第 10 大最常见的癌症,2018 年全球新增膀胱癌病例 54.9 万例,死亡20.0 万例。男性膀胱癌发病率(9.6/10 万)和死亡率(3.2/10 万)均约为女性的 4 倍(2.4/10 万和 0.87/10万)。南欧是全球膀胱癌发病率最高的地区,其标化发病率为 15.2/10 万;北非是全球膀胱癌死亡率最高的地区,其标化死亡率为 4.4/10 万。黎巴嫩是膀胱癌发病率和死亡率均最高的国家,该国膀胱癌的标化发病率和死亡率分别为 25.0/10 万和 9.3/10 万。
2.7.11 特定地区常见的其他癌种 2018 年全球估计有超过 104.2 万例非黑色素瘤皮肤癌新发病例和6.5 万死亡病例,男性发病率(13.9/10 万)约为女性(7.9/10 万)的 2 倍。澳大利亚和新西兰是全球非黑色素瘤皮肤癌发病率最高的国家。胰腺癌是全球排名第 7 位的死亡原因,由于预后较差,胰腺癌死亡病例数(4.3 万)与新发病例数(4.6 万)几乎相同。HDI 较高的国家和地区其胰腺癌的发病率要比其余国家和地区高出 3 至 4 倍,其中欧洲、北美、澳大利亚、新西兰的发病率最高。在欧盟的 28 个国家,相对于乳腺癌发病率的下降趋势,胰腺癌的发病率保持相对稳定,预计胰腺癌将超过乳腺癌成为导致死亡的第 3 大原因。
此外,某些罕见的癌症却是全球某些特定国家或地区的主要癌症类型。如卡波氏肉瘤,2018 年全球约有 4.2 万例新发病例和 2.0 万例死亡病例,它在非洲南部和东部的几个国家区域流行;再如唇部和口腔癌症,在南亚(如印度和斯里兰卡)以及太平洋岛屿高发,这 2 种癌症也是印度和斯里兰卡男性癌症死亡的主要原因。
3 讨论
3.1 数据来源 GLOBOCAN 2018 中发布的结果均为估算数据,由于数据来源不同(不同国家、不同数据质量、不同年份),其估算的方法也存在较大差异,其中必然存在偏倚。因此,在对该数据进行引用或利用时,尤其是针对某个具体国家的数据,应明确其数据来源和估算方法,了解数据本身的局限性,适度进行解读和推论。
此外,由于 GLOBOCAN 2018 主要描述的是全球癌症发病和死亡流行状况,因此,本文主要针对该数据从病因学的角度探讨癌症一级预防策略。
3.2 与癌症发病相关的病因学因素 GLOBOCAN 2018 数据结果表明,癌症的发生在全球不同地区和国家之间存在较大差异,这种差异是不同地区和国家人口构成、社会、经济、生活方式等多方面因素共同作用的结果。而针对某一个癌种来说,不同地区和国家之间的危险因素也可能是不同的。因此在制定癌症防治策略时,既要了解导致不同癌症发生的共性病因学因素,也要根据当地的特点和实际情况,制定更有针对性的干预手段。
3.2.1 吸烟 *草烟**制品已经在 2012 年被 IARC 列为Ⅰ类致癌物,西方国家人群超过 80% 的肺癌病例与吸烟相关。不同国家和地区之间肺癌发病率和死亡率之间的差异很大程度上是*草烟**流行情况和*草烟**暴露模式(包括强度、频率、香烟类型以及吸入深度等)之间的差异造成的。最早在英国、美国等高收入国家同代人群中观察到,男性吸烟率的降低伴随着肺癌发病率达到顶峰后的下降趋势 [29,30]。因此,通过有效的*草烟**控制策略可以很大程度上预防肺癌的发生,降低其带来的疾病负担。
吸烟也是导致膀胱癌的主要危险因素 [31],随着女性吸烟率的上升,至少在美国,女性吸烟致膀胱癌的归因风险已达到男性水平,即男女性中均有50%的膀胱癌病例归因于吸烟 [32,33]。
食管癌最常见的病理类型之一——食管鳞癌,最主要的危险因素也是吸烟或酗酒及二者之间的
协同作用 [22]。除此之外,吸烟还是口腔癌、胃癌、宫颈癌等多种癌症的危险因素 [34-36]。
3.2.2 感染性因素 幽门螺杆菌感染是胃癌的主要危险因素,据估计约 90% 的新发非贲门癌均可归因于此 [37,38]。从发病趋势来看,过去一个半世纪以来,大部分人群的非贲门癌发病率呈持续下降的趋势,这可能与幽门螺杆菌的感染率下降以及食物储存的条件改善等预防手段有关。
肝细胞癌约占所有原发性肝癌的 75% ~ 85%,而肝细胞癌的主要危险因素为乙型或者丙型肝炎病毒的慢性感染。但不同地区的危险因素有所不同。比如很多肝细胞癌高发的国家与地区,例如中国和东非,其主要的危险因素是慢性乙肝病毒感染和黄曲霉毒素,而日本、埃及等其他国家的主要危险因素则为丙型肝炎病毒感染。
HPV 感染是宫颈癌发生的最主要因素 [39],该病毒已经有 12 个类型被 IARC 列为Ⅰ类致癌物。近几十年间,全球诸多地区和国家宫颈癌的发病率和死亡率均呈现下降的趋势。除了相关筛查手段的应用外,这些下降可能源于平均社会经济水平的提高,也可能是高风险 HPV 感染率的下降。而 HPV感染率的下降是女性生殖系统卫生水平的提高、分娩次数下降及性传播疾病发病降低的原因 [40]。
除此之外,鼻咽癌的发病与 EB 病毒感染有关,卡波西肉瘤与人疱疹病毒 8 型的感染相关。
3.2.3 饮食与饮酒 最近更新的世界癌症研究基金会 / 美国癌症研究机构报告指出,有明确的证据表明加工肉类、酒精摄入及体脂会增加结直肠癌的风险 [35],而富含红肉或者加工肉类的饮食与结肠癌风险增高有关,但是在直肠癌并没有发现此类相关性 [41]。高盐、低水果摄入是胃癌的高危因素 [34-36]。黄曲霉毒素污染的食品是肝癌的危险因素 [42]。
酒精摄入或酗酒是口腔癌、胃癌、肝癌、食管癌的高危因素,前文已经提到,对西方国家的食管鳞癌来说,最主要的危险因素是酗酒、吸烟以及它们之间的协同作用 [22]。
3.2.4 超重、肥胖与体力活动 伴随着经济发展,人们的生活方式发生了较大的改变,体力活动减少,超重率和肥胖率增加。既往研究结果显示,对于肝细胞癌的低发地区来说,肥胖率的增加可能是造成该地区肝细胞癌发病率上升的原因。体重过高、成年期体重增加及身体脂肪分布等是乳腺癌发生的危险因素,目前认为前列腺癌的发生除与种族和遗传易感性相关外 [43],体脂也是进展期前列腺癌的危险因素 [44]。体力活动是结直肠癌、乳腺癌的保护
性因素 [17,35]。
3.2.5 生育性因素和激素因素 生育性因素和外源性雌激素的摄入与乳腺癌或卵巢癌的发生有较为明确的关联。该报告指出,虽然 5% ~ 10% 的乳腺癌病例可归因于遗传和基因因素,但关于移民的大量研究发现,非遗传性因素是造成不同地区以及不同种族之间差异的主要因素。这些非遗传因素中,危险因素主要包括月经(初潮早、绝经延迟),生育因素(未生育、初产年龄大、产次少)、外源性雌激素摄入(口服避孕药或采用激素替代疗法),保护性因素还包括母乳喂养 [45]。
综上所述,除了对高发癌症的病因开展一级预防,针对性地在部分区域开展二级预防也是有效的措施。鉴于不同地区癌症监测数据的缺失和数据质量的差距,IARC 已经在全球范围内推进癌症登记发展计划,全球已经建立起了 6 个区域性的癌症登记中心,目前我国已经成立 500 余个肿瘤登记处,数据质量逐年提升。2017 年《五大洲癌症发病率》第Ⅺ卷已经收录了我国包括香港在内共计 36 个登记处的数据。优质的监测数据将为政府提供制定癌症防控策略和评估效果的依据,因此肿瘤防治事业当以肿瘤登记先行,各地应重视肿瘤登记工作的开展。
附录:基本概念解读
1.癌症新发病例数:指在一定期间内(通常是一年),一定人群中癌症新发病例出现的例数。
2.癌症发病率:指在一定期间内(通常是一年),一定人群中癌症新发病例出现的频率。
3.癌症死亡例数:指在一定期间内(通常是一年),一定人群中死于癌症的人数。
4.癌症死亡率:指在一定期间内(通常是一年),一定人群中死于癌症的频率。
5.0 ~ 74 岁累积危险度 [46] :是指假定无其他死因存在的情况下,一个个体在 0 ~ 74 岁发生某种疾病的危险性,以百分数表示,累积发病 / 死亡率可以作为累积危险度的近似值(儿童肿瘤可以计算 0 ~ 14 岁的累积率 / 累积危险度)。
6.年龄标化发病 / 死亡率:指去除年龄影响因素之后的发病 / 死亡率,该指标主要用于不同国家、不同地区或者相同地区不同历史时期的癌症发病率 / 死亡率的比较,目的是使之具有可比性。
7.人类发展指数:是对人类发展的关键方面的一种综合衡量,主要包括健康、教育及生活水平3 个维度。健康维度是通过出生时的预期寿命来评估,教育维度是通过 25 岁及以上成年人的平均受教育年限和入学年龄儿童的预期受教育年限来衡量;生活水平维度是通过人均国民总收入来衡量的 [47]。
参考文献(略)