*仅供医学专业人士阅读参考
 糖皮质激素性骨质疏松症,收藏这篇就懂了
糖皮质激素性骨质疏松症,收藏这篇就懂了


引言
糖皮质激素具有强大抗炎和免疫抑制作用[1],全世界约1%的成年人长期用其治疗类风湿关节炎、系统性红斑狼疮等一系列风湿性疾病[2]。
糖皮质激素一方面是风湿科医生有力“*器武**”;另一方面,糖皮质激素会引起以骨密度和骨质量下降、骨折风险增高为特征的灾难性不良反应——糖皮质激素诱导的骨质疏松症(glucocorticoid‑induced osteoporosis,GIOP)[2]。
因骨质疏松症的疼痛常被风湿病疼痛掩盖,患者往往难以觉察骨头已被“蛀空”;等病程继续发展,椎体、肋骨和髋骨等部位因轻微跌倒或日常活动即出现骨折时,往往为时已晚[3]。
国内大规模流行病学调查发现,接受糖皮质激素治疗的风湿病患者中,骨量减少和骨质疏松症发生率高达90%,其中骨质疏松症发生率41.4%。与高患病率形成鲜明对比的,是高达1/3的患者从未接受过任何规范的骨质疏松症防治[3]。
内外交困 —— 风湿病患者
合并骨质疏松症与多种因素相关
风湿病患者合并骨质疏松症的比例为何如此之高?主要原因有以下3方面:
内因:风湿病炎症反应
骨的正常代谢依赖骨形成和骨吸收的动态平衡。 风湿病活动期,巨噬细胞集落刺激因子、肿瘤坏死因子-α(TNF-α)、IL-1及IL-6、IL-17等大量促炎细胞因子导致破骨细胞活跃、成骨细胞被抑制,打破人体骨形成与骨吸收平衡,引起骨量丢失 [3、4] 。
外因:糖皮质激素药物影响
糖 皮质激素会促进破骨细 胞介导的骨吸收、抑制成骨细胞介导的骨形成、诱导骨细胞凋亡; 进而影响骨小管循环,降低骨质量 [3、4] 。
其他:运动减少+钙和维生素D摄入不足
风湿所致的肌肉骨骼损害、足部畸形;长期接受糖皮质激素治疗导致的肌肉萎缩、平衡能力下降,跌倒风险增加,会导致患者户外活动减少、阳光照射不足,人体合成维生素D减少;糖皮质激素抑制肠道和肾脏对钙的吸收和重吸收,钙的缺乏会进一步加剧骨量丢失[3、4]。
积铢累寸 —— GIOP程度
与糖皮质激素使用密切相关
相较于原发性骨质疏松主要与雌激素水平负相关,GIOP严重程度往往与糖皮质激素使用正相关。
糖皮质激素对骨密度影响与使用时长正相关[3]
糖皮质激素使用初期即可发生GIOP。治疗第1年,骨量丢失最明显,可高达12%-20%;此后每年约丢失约3%。这种“双阶梯式”模式,提示GIOP早期进展迅猛、后期发展缓慢但持续,因此应坚持干预[5]。
糖皮质激素对骨密度影响与使用剂量正相关[3]
糖皮质激素剂量越大骨量丢失越多;每日大剂量或累积大剂量均可增加骨折风险;糖皮质激素无安全阈值,小剂量使用亦可导致骨量丢失*。 * 剂量相当于等 效剂量糖皮质泼尼松≤2.5 mg/d时为小剂量;<7.5mg/d为中等剂量;≥7.5mg/d为大剂量;≥30 mg/d或1年内累积剂量>5g为超大剂量。
停用糖皮质激素后骨量仅能部分恢复[3]
糖皮质激素停用6个月后,骨量可部分恢复,骨折风险下降。一旦丢失超过10%,骨量无法完全恢复,椎体变形和腰背痛将长期持续存在。
骨折风险与骨密度不呈线性关系[3]
糖皮质激素不仅影响骨密度,更导致骨质量下降。故GIOP患者在骨密度检测中尚未出现骨质疏松时,即可能发生脆性骨折。
洞若观火 ——
定时评估GIOP患者骨折风险 [3]
为更精确地掌握患者骨质疏松程度、有的放矢采用不同应对方案;使用糖皮质激素治疗过程中,应定期利用骨密度检测、FRAX等多种方法,对患者骨折风险测评和分层。 双能 X 线检测法(DXA)是目前临床最常用的骨密度测量方法,主要测量部位是1-4腰椎和股骨近端[3]。 世界卫生组织推荐的FRAX( https://www.sheffield.ac.uk/FRAX/ ),是一种简便且适合GIOP的在线评估工具。
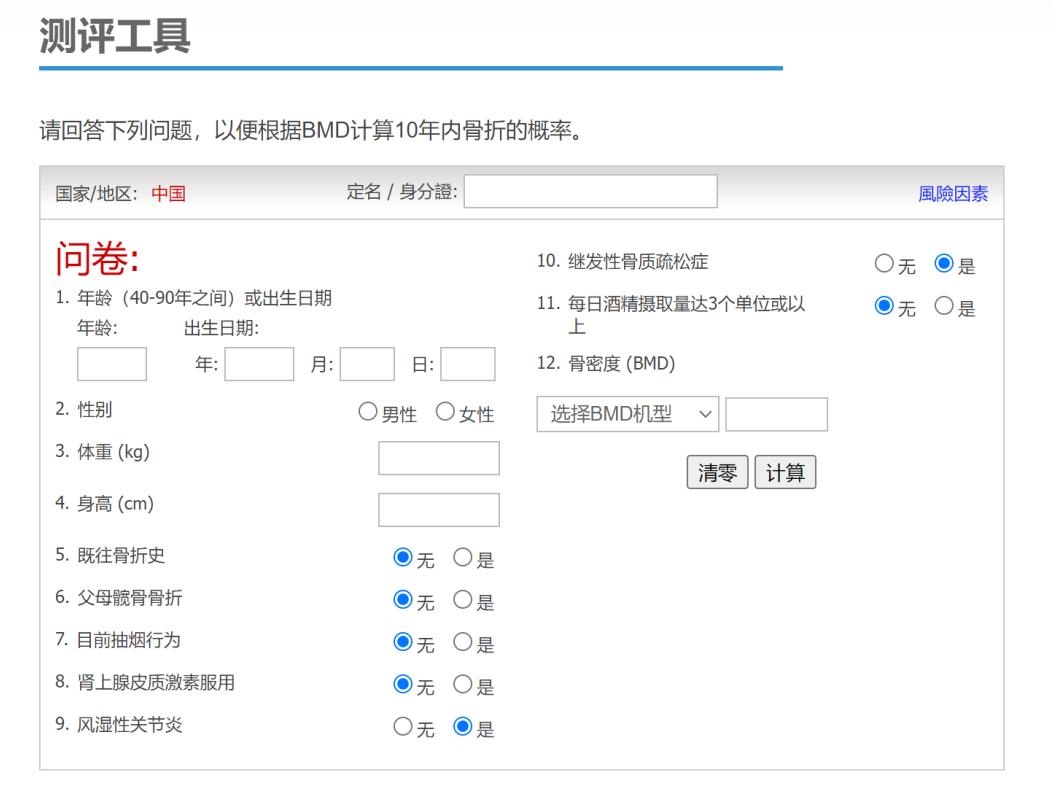 图1:FRAX测评工具
根据FRAX计算出的GIOP患者10年内骨折发生率,再结合患者年龄、骨折史,可将其骨折风险分为低度、中度和高度,如下图:
图1:FRAX测评工具
根据FRAX计算出的GIOP患者10年内骨折发生率,再结合患者年龄、骨折史,可将其骨折风险分为低度、中度和高度,如下图:
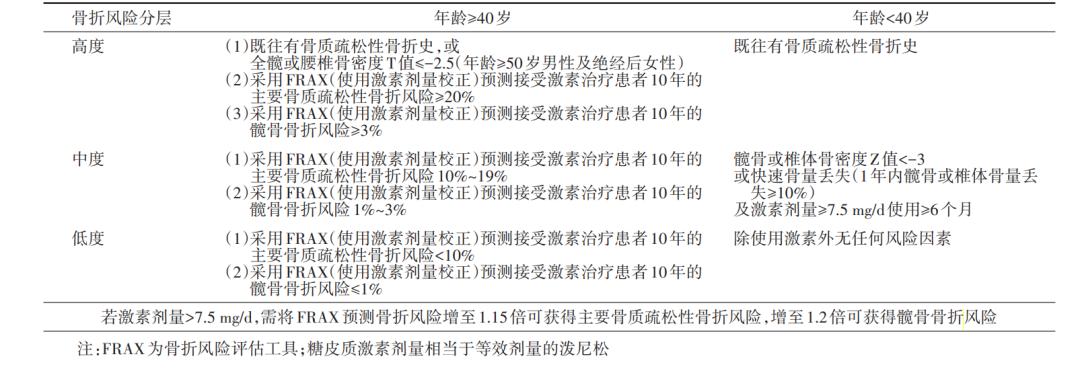 图2:糖皮质激素治疗患者骨折风险分层[3]
图2:糖皮质激素治疗患者骨折风险分层[3]
坚如磐石 ——
钙和维生素D是GIOP治疗基础
糖皮质激素已被证明会增加肾脏钙排泄、减少肠道钙的重吸收,在体内产生负钙平衡[4]。因此钙剂被公认为是GIOP的一级预防措施。当钙剂和维生素D联用时,减少腰椎骨量流失的效果优于单独使用钙剂[6]。 美国风湿病协会(ACR)《糖皮质激素性骨质疏松症防治指南》(后简称ARC指南)指出,对40岁以上评估为低度骨折风险的人群,基于抗骨折益处、成本和潜在风险,使用钙和维生素D的优先级高于双膦酸盐、特立帕肽和地诺单抗、显著高于雷洛昔芬[7]。 ACR指南和《中国糖皮质激素性骨质疏松症防治专家共识2020》(后简称中国共识)一致推荐,无论骨折风险高低,所有GIOP患者均应将钙的摄入量优化至1000-1200mg/天,维生素D推荐摄入量为600-800IU/天[3、7]。 GIOP初始治疗中,评估为低度骨折风险者,建议调整生活方式,补充钙剂和维生素D;评估为中、高度骨折风险者,除补充钙剂和维生素D及调整生活方式外,可选择双膦酸盐、特立帕肽、地舒单抗、雷洛昔芬(限绝经后)、降钙素(限 3 个月)等[3]。
善始善终 ——
抗骨质疏松治疗应早开始、晚结束
早开始
糖皮质激素对骨重建的影响在使用初期最为显著。因此早期、规范地给予钙剂和维生素D补充、规范进行抗骨质疏松治疗,可有效阻止或减少骨量丢失,预防骨质疏松性骨折的发生[3]。
晚结束
糖皮质激素对骨影响虽然是可逆的,但停用后骨量恢复非常缓慢、仅能部分恢复。 中国共识建议:“已停止糖皮质激素治疗的成年患者,应每12个月评估一次骨折风险。再次评估为低度骨折风险,可停用抗骨质疏松药物,但仍应继续补充钙剂和维生素D;评估为中度骨折风险,推荐在使用钙剂和维生素D基础上,继续使用抗骨质疏松药物;评估为高度骨折风险,强烈推荐在使用钙剂和维生素D之外,加用抗骨质疏松药物 [3] 。”
糖皮质激素对风湿病患者骨量的不良影响,早期迅猛,缓慢持续,且无安全阈值。
猝不及防,骨头已被“蛀空”。
尽早开始防骨松,未雨绸缪;坚持长期治骨松,防萌杜渐。


参考 文献 [1]糖皮质激素在风湿病治疗中的应用及其并发症的处理[J].上海医药,2012,(19):25-31. [2]Status of Glucocorticoid-Induced Osteoporosis Preventive Care in Korea: A Retrospective Cohort Study on the Korean National Health Insurance Service Database. Medicina (Kaunas). 2022 Feb 21;58(2):324. [3]中国医师协会风湿免疫科医师分会,中华医学会风湿病学分会,中华医学会骨质疏松和骨矿盐疾病分会,等.2020版中国糖皮质激素性骨质疏松症防治专家共识[J].中华内科杂志,2021,60(1):9. [4]风湿性疾病并发骨质疏松研究进展[J].儿科药学杂志,2016, 22(10):5. [5]《2017年ACR糖皮质激素性骨质疏松症防治指南》解读[J]. 中国全科医学,2018,21(6):6. [6]Understanding and Managing Corticosteroid-Induced Osteoporosis. Open Access Rheumatol. 2021 Jul 2;13:177-190. [7]2017 American College of Rheumatology Guideline for the Prevention and Treatment of Glucocorticoid-Induced Osteoporosis. Arthritis Rheumatol. 2017 Aug;69(8):1521-1537. PM-CN-CAL-22-02191有效期至2024年9月21日 本资料非广告,仅供医学药学专业人士阅读。 如您不是医学药学专业人士,请勿阅读和传播其中内容。 此文仅用于向医疗卫生专业人士提供科学信息,不代表平台立场。
