 医脉神经每周五个工作日都有雷打不动的早餐病例学习,每天3个短小精悍的小case,每天掌握3个知识点。每个群的群主轮流提供早餐病例,感谢各位群主及老师们的辛苦付出,也感谢参与讨论的众多群友。大家思想的碰撞,产生了无数的智慧火花,常在群里逛逛,每天都有新的收获。上周的精彩晨读病例摘选如下。
医脉神经每周五个工作日都有雷打不动的早餐病例学习,每天3个短小精悍的小case,每天掌握3个知识点。每个群的群主轮流提供早餐病例,感谢各位群主及老师们的辛苦付出,也感谢参与讨论的众多群友。大家思想的碰撞,产生了无数的智慧火花,常在群里逛逛,每天都有新的收获。上周的精彩晨读病例摘选如下。
晨读总结: 于小刚
感谢为本期晨读三分钟病例提供、整理、审校的老师: 丁文才、薛慧如、张乐国、赵尧辉、康健捷、陈军、赵昊天、周正宏、王赏、缪萍萍、刘礼泉、张建利、郭阳、梁新明、申永国、黄波涛。
病例1
女性,38岁,脑梗死治疗后9月复诊,症状有:不对称性四肢瘫痪、痉挛性共济失调、腭部震颤。
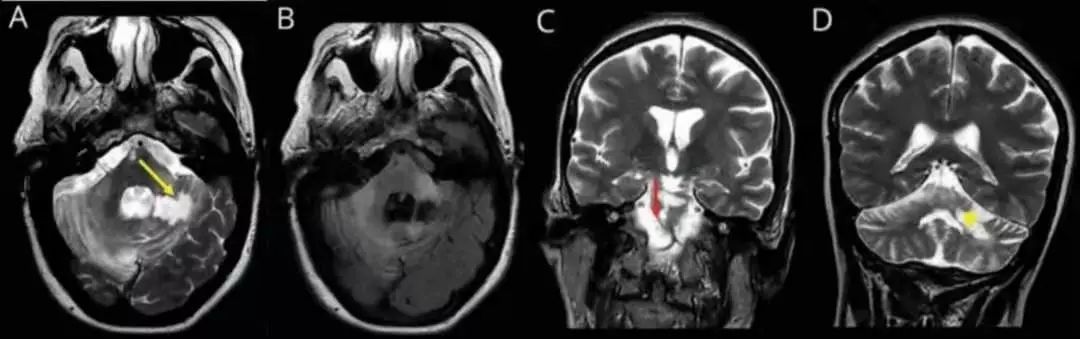
答案:肥大性下橄榄核变性(HOD)。
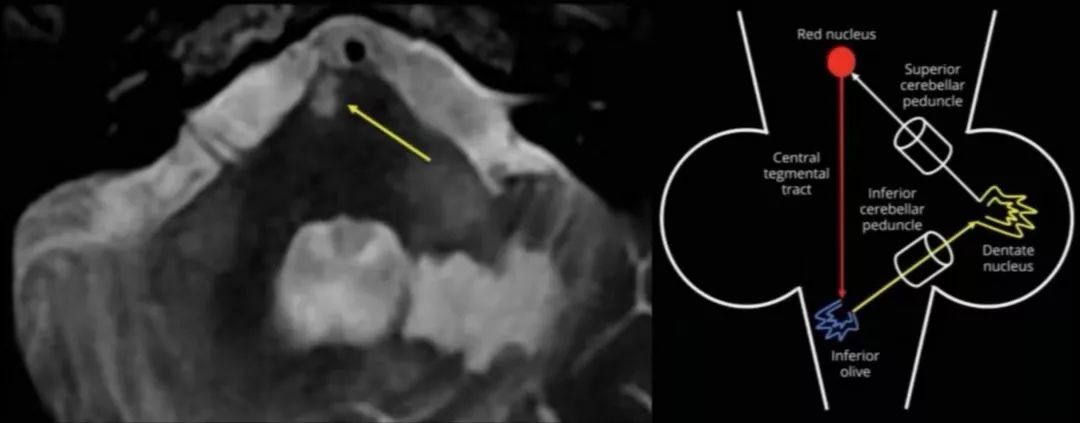
注:图左侧为患者复诊MRI放大图,右侧示齿状核—红核—橄榄核通路即Guillain‐Mollaret 三角。
完整的Guillain‐Mollaret 三角由一侧齿状核、对侧红核和对侧下橄榄核组成。齿状核的神经纤维经小脑上脚,交叉后到达对侧红核,红核发出的神经纤维到达同侧的下橄榄核,下橄榄核再发出神经纤维经小脑下脚到达对侧小脑皮质,继而投射到小脑齿状核。肥大性下橄榄核变性(HOD)的发病机制主要是齿状核—红核—橄榄核环路的破坏,常见的病因有海绵状血管瘤、手术、出血、梗死、肿瘤、外伤、炎症、脱髓鞘、变性疾病及放射性损伤等。原发病灶常位于中脑、脑桥或小脑。脑梗死是 HOD 的常见病因。HOD最核心的临床特点:Guillain‐Mollaret 三角上的原发病变(DTI和DTT可显示格莫三角环路破坏)、迟发性特征性症状(如腭肌阵挛、眼震、复视、共济失调、肢体阵挛等)、下橄榄核增大且T2WI、FLAIR序列上呈高信号。当 Guillain‐Mollaret 三角受损之后,下橄榄核的神经元失去了上游神经元的抑制从而出现异常活动,患者常表现出腭肌阵挛、眼震、复视、共济失调、肢体阵挛等特征性症状。腭肌阵挛是 HOD 的代表性体征,但并非出现在所有病例中。
病例来源:Zachary Bulwa,MD,andJose Biller,MD. Palatal tremor and hypertrophic olivary Degeneration as sequelae of basilar artery occlusion.Neurology:ClinicalPracticeMonth2019vol.9no.A1-3doi:10.1212/CPJ.0000000000000594.
参考文献:
[1] 杨书祥,赵璐,刘浩,高远,宋波,许予明.双侧延髓内侧梗死继发单侧肥大性下橄榄核变性一例.中华神经科杂志,2019年第52卷第11期,938-941页.
[2] 杨明贵,王东,刘飞,朱晓云,刘明. 肥大性下橄榄核变性的MRI特点分析.医学影像学杂志,2018年第28卷第11期,1795-1798页.
病例2
女性,91岁,房颤(未抗凝治疗),高血压,肥胖。急诊入院时NHISS:24;mRS:3级。考虑为左侧大脑中动脉闭塞综合征;20分钟内接受了Ⅳ型纤溶酶原激活剂治疗,症状未见明显改善,后行CTA检查显示:左侧M1段高度狭窄,左侧A1段近端有一个小突起,提示有动脉瘤或闭塞的AMC。急诊DSA证实:左AMCAM1段闭塞,AMCA与近端A1节段呈尖锐的夹角(见图A);同时伴MCA中段的狭窄。根据AMCA的解剖结构、小口径和潜在的狭窄,采用静脉血栓抽吸术,并进行了血管再通治疗(见图B、C)。

答案:副大脑中动脉闭塞。
大脑中动脉变异包括有孔型大脑中动脉、副大脑中动脉、重复大脑中动脉。有学者提出,用“副大脑中动脉”来描述一个异常的起源于大脑前动脉的大脑中动脉;而“重复的大脑中动脉”是指起始于脉络膜前动脉和颈内动脉分叉间的大脑中动脉。有时严格鉴别副大脑中动脉和重复大脑中动脉非常困难。当大脑中动脉闭塞时,副大脑中动脉的管径、供血区域范围、侧支代偿程度决定了副大脑中动脉能不能成为潜在的侧支血供来源以避免大面积脑梗死,因为副大脑中动脉的侧枝代偿有时并不充分。而且副大脑中动脉本身也可出现狭窄甚至闭塞而引起缺血性脑血管病事件。
病例来源:Manya Khrlobyan,DO,Edgar Olivas,MD,Lei Feng,MD,Matthew Czar Taon,MD,andNavdeep Sangha,MD. Severe left MCA syndrome with an occluded accessory MCA.Neurology:ClinicalPracticeJune2019vol.9no.3279-281doi:10.1212/CPJ.0000000000000619.
参考文献:
[1] 杨海华,周晓梅,刘立斌.伴有副大脑中动脉的脑梗死1例.中华解剖与临床杂志,2016年第21卷第3期,267-268页.
[2] 刘振生,孙勇,周龙江,匡雄伟,王苇,王家祥,李澄.副大脑中动脉完全代偿急性大脑中动脉栓塞一例分析及文献复习. 中华临床医师杂志(电子版)2015 年第9 卷第 21 期,4048-4050页.
病例3
男性,49岁;43岁时出现严重的呼吸困难;后进行性全身性肌无力,呼吸困难和呼吸暂。
家族史阳性。查体:肌病面容,腭弓高耸,消瘦,远端肌萎缩,右侧肌无力较左侧重;MRC分级(MedicalResearchCouncil)4/5;握力:右21kg,左23kg;呼吸暂停低通气指数AHI:31.9。肺活量测定:限制性通气功能障碍(肺活量[%VC],64.0%)。超声:膈肌较薄、运动减退;轻度的弥漫性心脏运动减退(射血分数56%)。喉镜检查:中度声带麻痹。患者52岁时,面部和远端肢体肌肉萎缩和无力恶化(MRC:3-4/5级;握力:右16kg,左20kg);呼吸困难和呼吸暂停加重(%VC,56.1%)。喉镜检查:重度声带麻痹。患者正常足月分娩,儿童期运动能力低下;外祖母59岁死于未确诊的全身性肌肉无力;母亲在50余岁时出现未确诊的缺氧,66岁去世;女儿在11岁时首次出现颈部和手部肌肉无力。
患者经过基因检查发现CHRNA15号外显子杂合突变(NM_000079:C.517G>A(p.Gly173Ser))。患者最终进行了气管切开治疗。
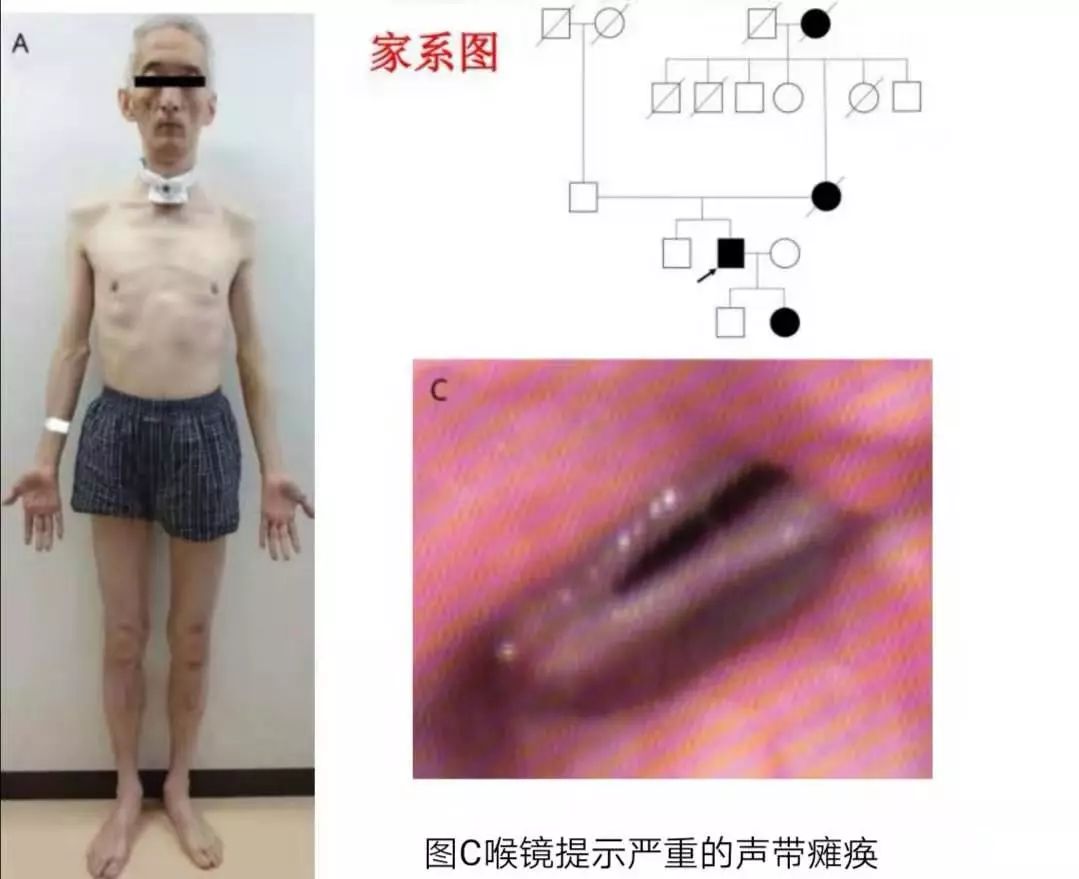
答案:慢通道先天性肌无力综合征(SCCMS)。
先天性肌无力综合征 (congenital myasthenic syndrome,CMS) 是一组由于遗传缺陷所致的神经-肌肉接头功能障碍性疾病,可累及突触前、突触及突触后,以突触后型最常见。患者于新生儿或婴幼儿期发病, 也可见于儿童及成年人,因基因突变及分子机制不同,可分为多种亚型,临床症状呈高度异质性, 增加了诊断的难度。多为常染色体隐性遗传,仅慢通道综合征为常染色体显性遗传。
CMS具有一些共同的临床特点:(1)肌肉易疲劳,症状呈波动性;(2)多出现肢体无力、喂养困难、呼吸困难等表现(3)可有类似肌病的表现如肌肉萎缩;(4)重症肌无力相关抗体阴性。但因分子遗传机制的不同,其发病年龄、症状、受累范围及治疗反应各异,疾病进程及严重程度高度可变。同一患者在病程的不同阶段也可以存在不同表现。
在治疗方面,患者的治疗反应取决于不同亚型,除慢通道综合征、乙酰胆碱酯酶缺乏症、DOK7 缺陷、LAMB2 缺陷外,其余一线治疗均可应用溴吡斯的明。越来越多的研究结果表明 CMS 获益于 β受体激动剂。对于CMS患者没有理由像重症肌无力患者那样应用免疫*制剂抑**。慢通道综合征患者可能从乙酰胆碱受体阻滞剂的调控作用中获益。
病例来源:Adult-onset vocal cord paralysis in slow-channel congenital myasthenic syndrome. Neurology:ClinicalPracticeMonth2019vol.9no.A1-3.
参考文献:
[1] 孔维泽,刘明生,关鸿志,陈琳,崔丽英.COLQ 基因突变致先天性肌无力综合征一例.中华神经科杂志,2016年第49卷第2期,127-128页.
[2] 刘志梅,方方,丁昌红,张炜华,邓劼,陈春红,王旭,刘珺,李峥,贾鑫磊,曾健生,钱素云.CHAT基因突变导致的先天性肌无力综合征伴发作性呼吸暂停二例.中华儿科杂志,2018年第56卷第3期,216-220页.
[3] 张巍,徐春晓,孟令超,吕鹤,左越焕,刘靖,王朝霞,袁云.谷氨酰胺-果糖-6-磷酸转氨酶1相关性肢带型先天性肌无力综合征二例临床分析.中华神经科杂志,2015年第48卷第7期,580-584页.
[4] 戴廷军,赵冰,温冰,张冬,赵翠萍,赵玉英,李伟,焉传祝.鸟苷二磷酸甘露糖焦磷酸化酶β亚基基因突变致肢带型肌营养不良合并先天性肌无力综合征.中华神经科杂志,2018年第51卷第6期,412-418页.
病例4
女性,82岁,头痛4天。
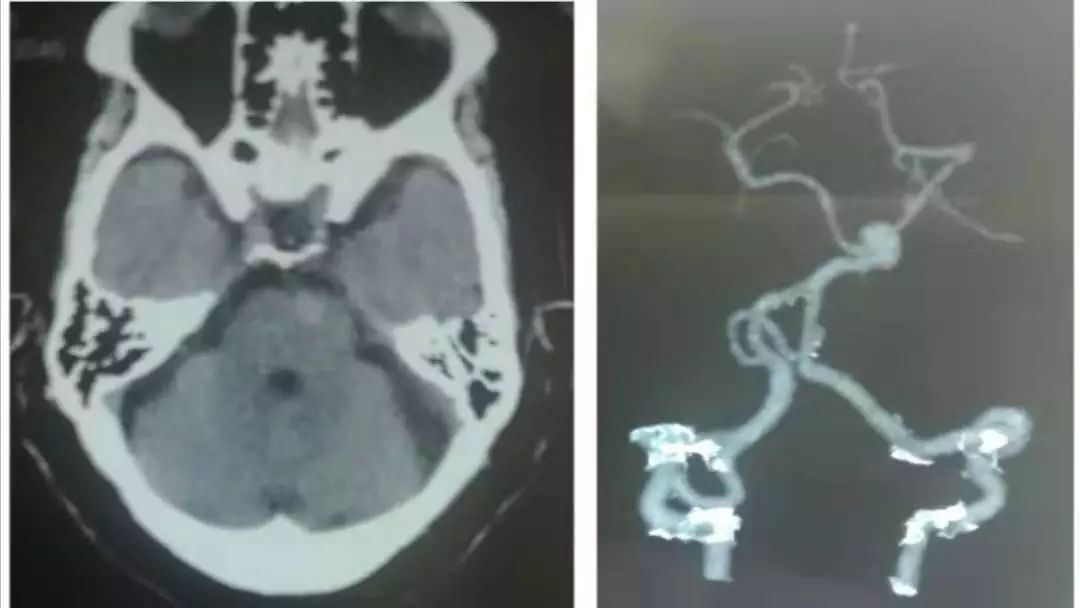
答案:动脉瘤。
严重的动脉瘤破裂蛛网膜下腔出血对于个体及家庭都是灾难性事件。动脉瘤变大时,会导致头痛及压迫症状,动脉瘤体积增大被认为是动脉破裂的重要危险因素。严重的动脉瘤破裂蛛网膜下腔出血发生前,有些患者会出现突然的、严重的头痛,称为预警性或前哨性头痛,与动脉瘤小量出血有关。评估及预测未破裂颅内夹层动脉瘤发生破裂出血和脑缺血症状的风险有助于优化治疗方案。建议症状较轻的未破裂颅内夹层动脉瘤患者定期行影像学随访。
动眼神经麻痹是后交通动脉瘤的常见症状,后交通动脉瘤的搏动性刺激可能是动眼神经麻痹的主要原因。其他原因还包括动脉瘤对动眼神经的直接压迫,以及动脉瘤SAH的刺激。动脉瘤血管内治疗能促进动眼神经功能恢复,与消除了动脉瘤的搏动性刺激有关,不完全动眼神经麻痹相对更容易恢复。
参考文献:
[1] 中华医学会神经外科学分会神经介入学组、中国医师协会神经外科医师分会神经介入专家委员会.颅内夹层动脉瘤的血管内治疗中国专家共识.中华神经外科杂志,2018年34卷8期,757—763页.
[2] Recovery of oculomotor nerve palsy after endovascular treatment of ruptured posterior communicating artery aneurysm.Neuroradiology. 2017 Nov;59(11):1165-1170. doi: 10.1007/s00234-017-1909-9. Epub 2017 Sep 6.
病例5
男性,48岁,记忆力下降10小时。
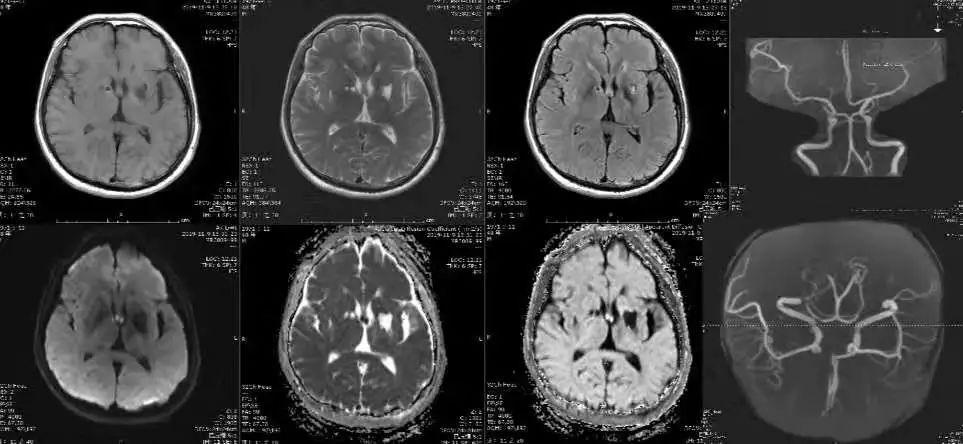
答案:穹隆柱梗死。
穹窿是连接海马和乳头体之间的神经结构,主要由海马的传出纤维组成,也包含有部分至海马的传人纤维和海马的连合纤维,穹窿体内的两束纤维于中线两侧并行前进,至室间孔的上方左右分开,形成双侧的穹窿柱。海马是记忆的解剖学基础,海马的损伤会导致新近忆的紊乱。穹窿作为海马的主要传出纤维,在记忆的形成过程中也起着重要的作用,任何原因引起的穹窿损伤都会导致记忆能力的缺损。穹隆柱在解剖部位上离脑室较近,体积形态较小,故穹窿柱梗死单从头颅CT上容易漏诊误诊,颅脑磁共振是诊断穹窿柱梗死的最佳辅助检查方法。
参考文献:肖向建,齐亚超,段瑞生,岳月红,刘昌林,刘惠卿.穹窿柱脑梗死一例.脑与神经疾病杂志,2012年第20卷第6期,463页.
病例6
男性,66岁,记忆力进行性下降2天。
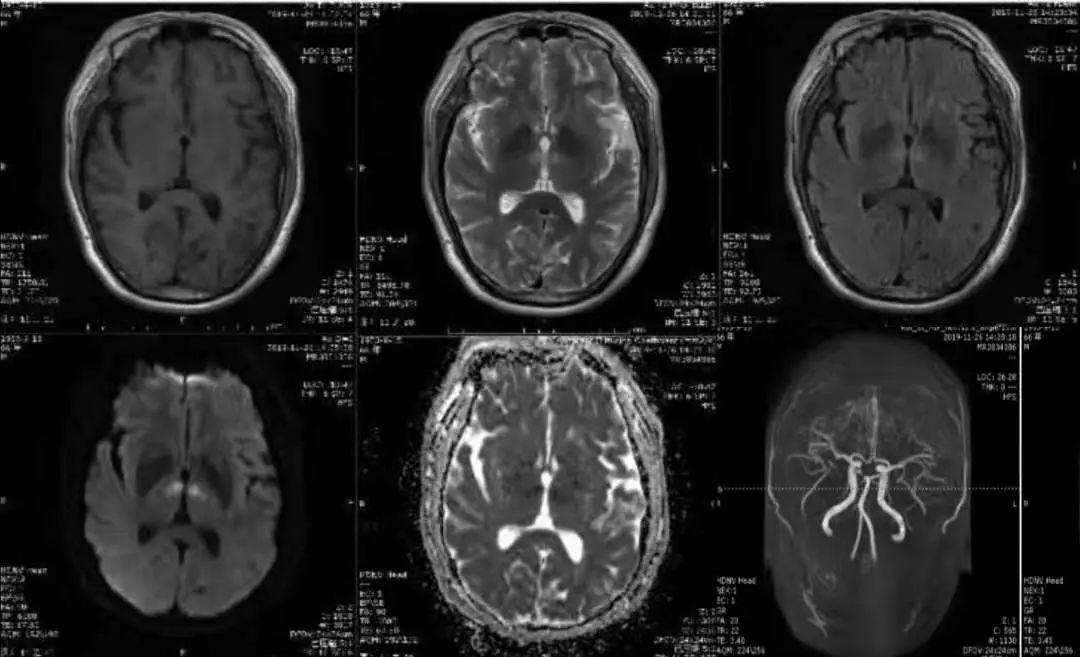
答案:Percheron动脉梗死。
法国神经病学家Percheron认为,丘脑穿通动脉有4种解剖类型:Ⅰ型,丘脑穿通动脉起自同侧PCA P1段,绝大多数属此类;Ⅱa型,丘脑穿通动脉均起自一侧PCA P1段;Ⅱb型,丘脑穿通动脉单一主干起自一侧PCA P1段,并分支供应双侧旁正中丘脑;Ⅲ型,丘脑穿通动脉起自PCA P1段后形成“桥动脉”,并分支供应双侧旁正中丘脑。Percheron动脉特指Ⅱb型。由于Percheron动脉同时供应中线旁双侧丘脑及中脑上部,所以该动脉闭塞后可引起双侧丘脑及中脑梗死。但由于存在其他动脉分支提供中脑上部供血,故中脑也可不受累及。

参考文献:张沁丽,陈育英,刘红,王玉芬,陈锋,高正科. Percheron动脉梗死二例.中华内科杂志,2018年第57卷第6期,454-456页.
病例7
男性,37岁,因反复头痛2年,加重伴视物不清3个月入院。
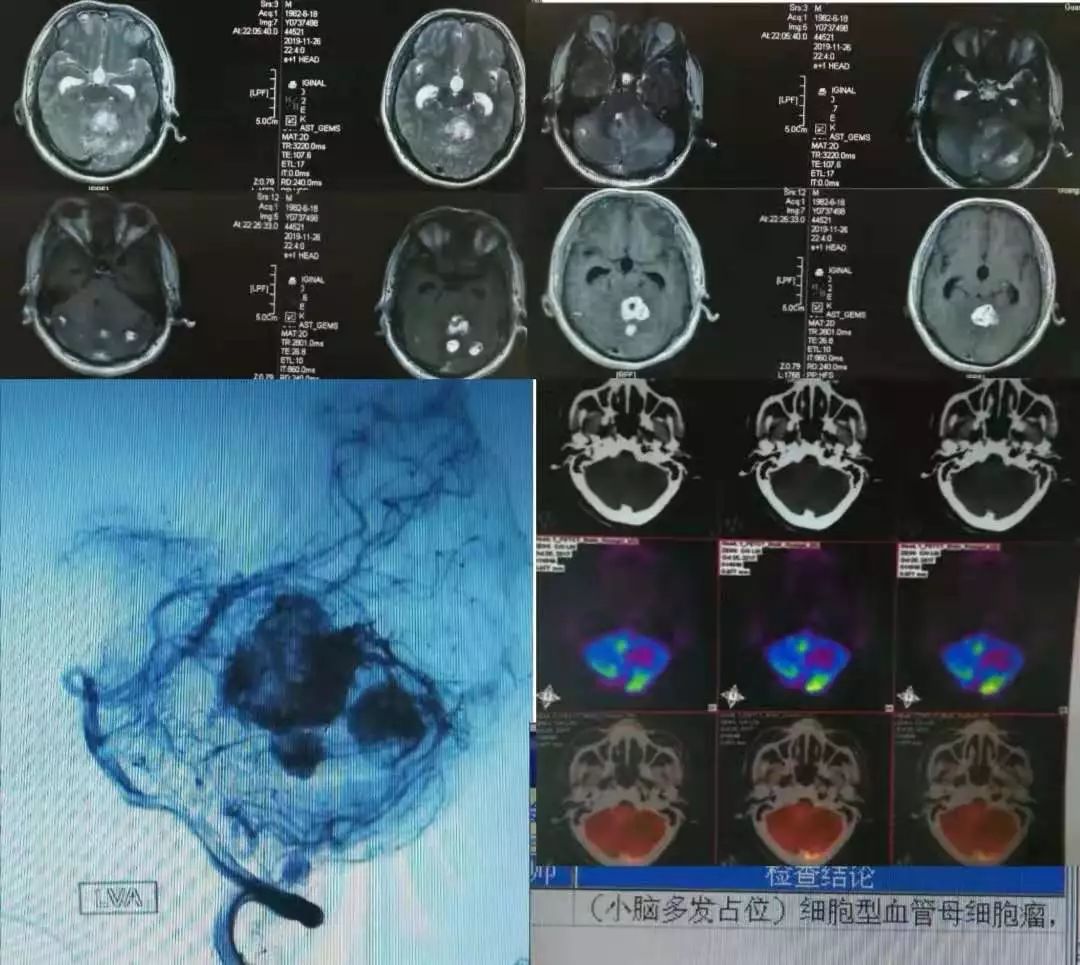
答案:细胞型血管母细胞瘤,Von Hippel—Lindau综合征(VHL综合征)。
本例晨读时即使隐藏了磁共振平扫T2相,也依然没有逃过老师们的分析判断。血管母细胞瘤根据影像特点分为3种类型:大囊小结节型、单纯型及实质型。大囊小结节型最为常见,结节在MRI呈等信号,增强扫描结节明显强化而囊壁不强化。实质肿块型在T2WI序列呈不均质高信号,瘤周水肿明显,瘤内/瘤周多见血管影可作为重要提示,增强扫描显著强化。
VHL综合征的临床特征为发生于神经系统或视网膜的血管母细胞瘤、肾脏透明细胞癌、嗜铬细胞瘤以及肝、肾、胰腺、附睾等多发囊肿或肿瘤。当发现中枢神经系统血管母细胞瘤时要进一步想到Von Hippel-Lindau综合征的可能。
病例8
中年男性,突发言语不清。
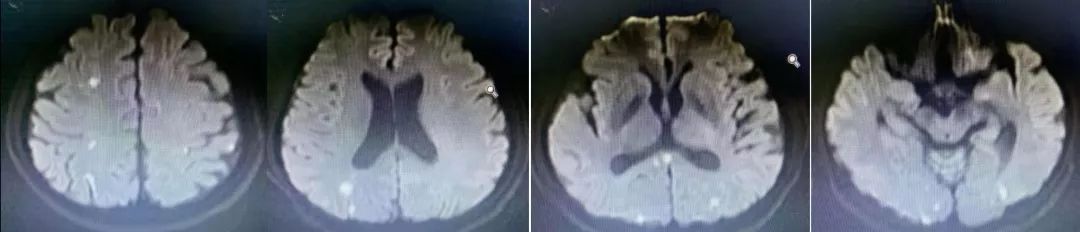
诊断脑栓塞是没有问题的,重点在于栓子来源的筛查。对于病因,群里老师们的总结已经很有一套;对于这个患者,却画风突变,1年后癫痫发作再次入院,颅脑影像如下:
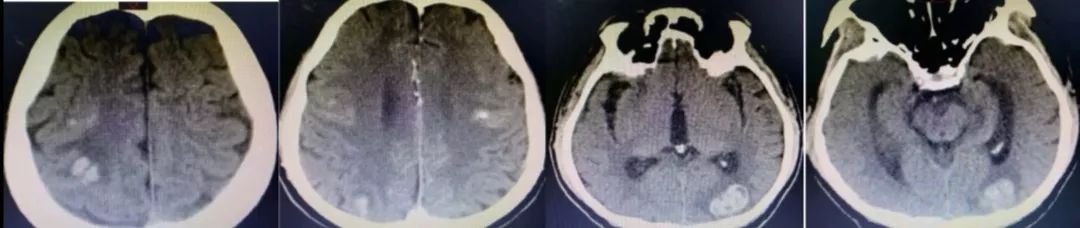
答案:心脏黏液瘤。
近期群内发过一个手术切除后的心脏黏液瘤标本视频,直观生动印象深刻。心脏黏液瘤是最常见的原发性心脏肿瘤,占原发性心脏肿瘤的 50% 以上,70%发生在左心房。心脏黏液瘤具有良性特征,但因其质脆易碎易脱落进入血液循环并转移至全身其他部位,产生不良后果,心脏黏液瘤可具有以下3种心脏外转移的病理学过程:脑血管梗死引起缺血性卒中,实质性肿瘤定植、转移和肿瘤性多发性脑动脉瘤形成、伴或不伴出血。
1894年Marchand首次报道心脏黏液瘤导致多发性颅内动脉瘤形成,它是心脏黏液瘤的中枢神经系统并发症之一。心脏黏液瘤导致多发性颅内动脉瘤形成的可能机制有:(1)血管损伤理论:心脏黏液瘤细胞栓子脱落,经体循环进入脑血管,脑动脉末梢管腔直径小,瘤栓附着于微小动脉壁上,导致血管内皮损伤、瘢痕形成,引起颅内动脉瘤形成;(2)肿瘤定植理论:肿瘤细胞进入脑血管系统后,仍可以保持活力并在局部定植生长。肿瘤组织破坏血管壁,甚至血管壁整个基层均被肿瘤组织破坏、替代,这样可使得其在造影时不仅像真的动脉瘤一样呈瘤样扩张,还有造影剂明显滞留的表现。定植在脑血管内壁的肿瘤细胞有不同的生物学行为,不同的生长速度、方式,既可处于生长休眠状态也可最终坏死,这就可以解释迟发性病变以及多样的动脉瘤形态。在以上两种假说中,脑梗死事件都会发生。而多数学者赞同肿瘤定植理论,有文献报道在组织病理学研究中已经证明了动脉瘤壁中含有活性黏液瘤细胞的增殖及其对内弹力层的侵袭破坏。
参考文献:
[1] 刘忠伟. 左室黏液瘤作为心源性栓子引起脑梗死一例. 中华神经科杂志,2016年49卷1期,69-70页.
[2] 邓晓兰.心脏肿瘤的病理、诊断及治疗研究进展. 内科,2016年11卷6期 857-859,884页.
[3] 武鸿美,陈玉,肖泽斌,张芬,吴敏, 朱小兰,刘辉,姚溯,李智,刘艳辉.单中心689例心脏肿瘤的临床病理学分析.中华病理学杂志,2019年第48卷第4期,293-297页.
[4] 刘龙奇,苏亦冰,史良,姚玉强,*汉斌王**,王科大,赵元立.心脏黏液瘤致多发性颅内动脉瘤治疗经验.中华医学杂志,2019年第99卷第39期,3114-3117.
病例9
男性,62岁,因头痛,反应迟钝2月入院,既往有脑梗死病史。
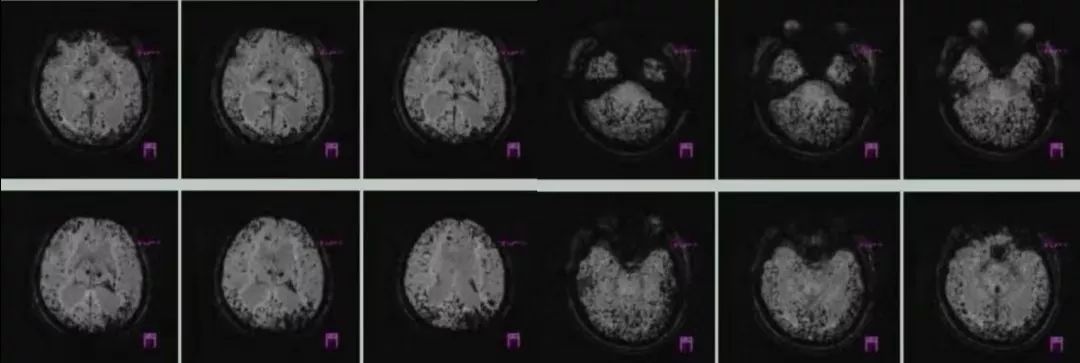
答案:脑淀粉样血管病。
脑淀粉样血管病(Cerebral amyloid angiopathy,CAA)是一种以皮层和软脑膜血管壁内 β 淀粉样蛋白沉积(Amyloid-beta,Aβ)为特征的脑小血管疾病。CAA 是除高血压外,导致老年人脑出血的常见原因。CAA临床表现:脑叶出血,皮质微出血,皮质浅表含铁血黄素沉积/ 局灶性凸面蛛网膜下腔出血( SAH) ,皮层梗死和白质缺血性病变,痴呆,CAA相关炎症,淀粉样发作。淀粉样发作又称短暂性局灶性神经系统发作(transient focal neurological events,TFNE),作为无脑叶出血的脑淀粉样血管病患者的主要临床表现之一,与局灶皮质小灶出血有关,近年来已经逐渐被认为是CAA的另一个重要的临床特征。部分TFNE表现为"阴性"症状,如发作性的偏瘫或失语等,与经典的TIA发作极其类似,临床需要仔细鉴别。
CAA 的确诊只能基于脑血管中淀粉样蛋白沉积的活检证据。根据修改后的波士顿诊断标准,临床和影像学检查结果可以诊断出“可能CAA”。MRI的发展提高了我们检测“出血迹象” 的能力。当脑叶出现大量出血或微出血,其他原因被排除时,即使在没有组织病理学证实的情况下,也应归类为“可能 CAA”。
参考文献:
[1] 倪俊,崔丽英.临床医生应重视脑淀粉样发作.中华神经科杂志2017年第50卷第3期161-162页.
[2] 辛浩琳.脑淀粉样血管病的研究进展.医学理论与实践,2019 年第 32 卷第 7 期,970-72页.
[3]莫柳媚,代样洋,董姣璇,丘红燕,吴军.脑淀粉样血管病研究进展.卒中与神经疾病,2017年第24卷第1期,72-74页.
病例10
54岁女性,有心内膜炎和脑脓肿病史(过去7个月里一直服用抗生物素治疗脑脓肿),3天前出现步态困难和跌倒。改用头孢曲松治疗,4天后共济失调症状缓解。
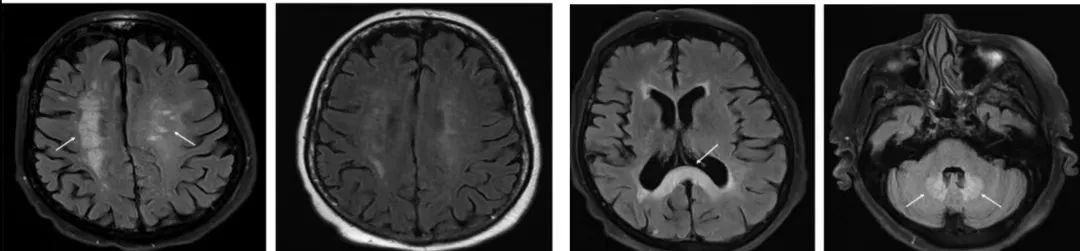
答案:甲硝唑脑病(MIE)。
甲硝唑脑病典型的临床表现为共济失调、构音障碍,还可出现精神状态改变,视觉障碍以及癫痫发作等。结合病史及影像本例诊断明确,群内老师们也都轻松答对。MIE仍需要与其他累及齿状核的中毒性或代谢性疾病进行鉴别,如*洛因海**脑病、山豆根中毒、脑腱黄瘤病等。*洛因海**脑病常对称性累及幕上半球、脑干及小脑白质,且有明确吸毒病史;山豆根中毒脑病影像学特点为基底节对称性病变,齿状核可累及;脑腱黄瘤病双侧齿状核病变T2WI常呈不均匀高信号,FLAIR呈低信号,且常伴有幼年期白内障、跟腱黄色瘤等其他临床表现。
病例来源:Patel L et al.,Acute metronidazole-induced neurotoxicity:an update on MRI fndings,Clinical Radiology,https://doi.org/10.1016/j.crad.2019.11.002
病例11
14岁的女孩,舌部有多处软肿。认知能力下降,出现了躁动症。精神运动迟钝,学习成绩下降。MMSE评分为22/30。
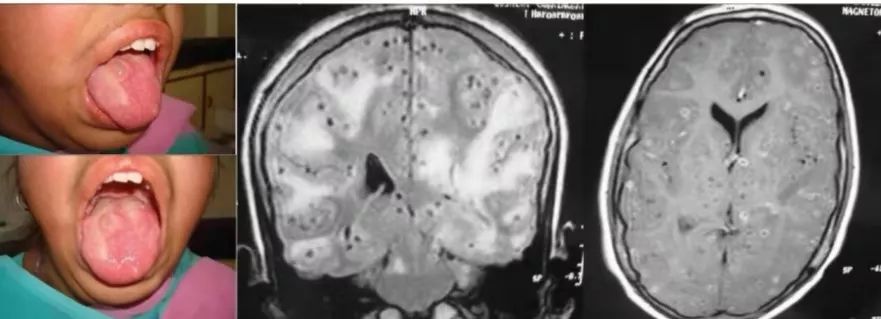
答案:脑囊虫病。
患者的舌体显示多发性囊性结节性肿物,触诊边缘不清的软结节,无压痛。核磁共振显示多发性肉芽肿,提示脑囊虫病的不同时期。少数肉芽肿也显示出偏心的头节。组织病理学检查显示囊虫病幼虫的导管样内陷,由均质膜衬里的幼虫组成。脑实质型脑囊虫病MRI较有特征,多为圆形囊性病变,2-8mm大小,其内可见偏心的附壁小点状影,代表囊虫头节。脑囊虫存活期水肿轻。增强扫描囊壁可强化或不强化。囊虫死亡时,头节显示不清,周围水肿加剧,占位明显,强化环厚度增加。此时可见“白靶征”,即T2WI囊液及周围水肿呈高信号,而囊壁与囊内模糊不清的头节呈低信号,低信号为囊虫逐渐纤维化、机化和钙化,含水量减少,氢质子密度减低所致。
病例来源:Nagpal T. Lingual Cysticercosis. Neurol India 2019;67:1571-2.
病例12
男性,20岁,发现睡眠增多,交流困难3天。
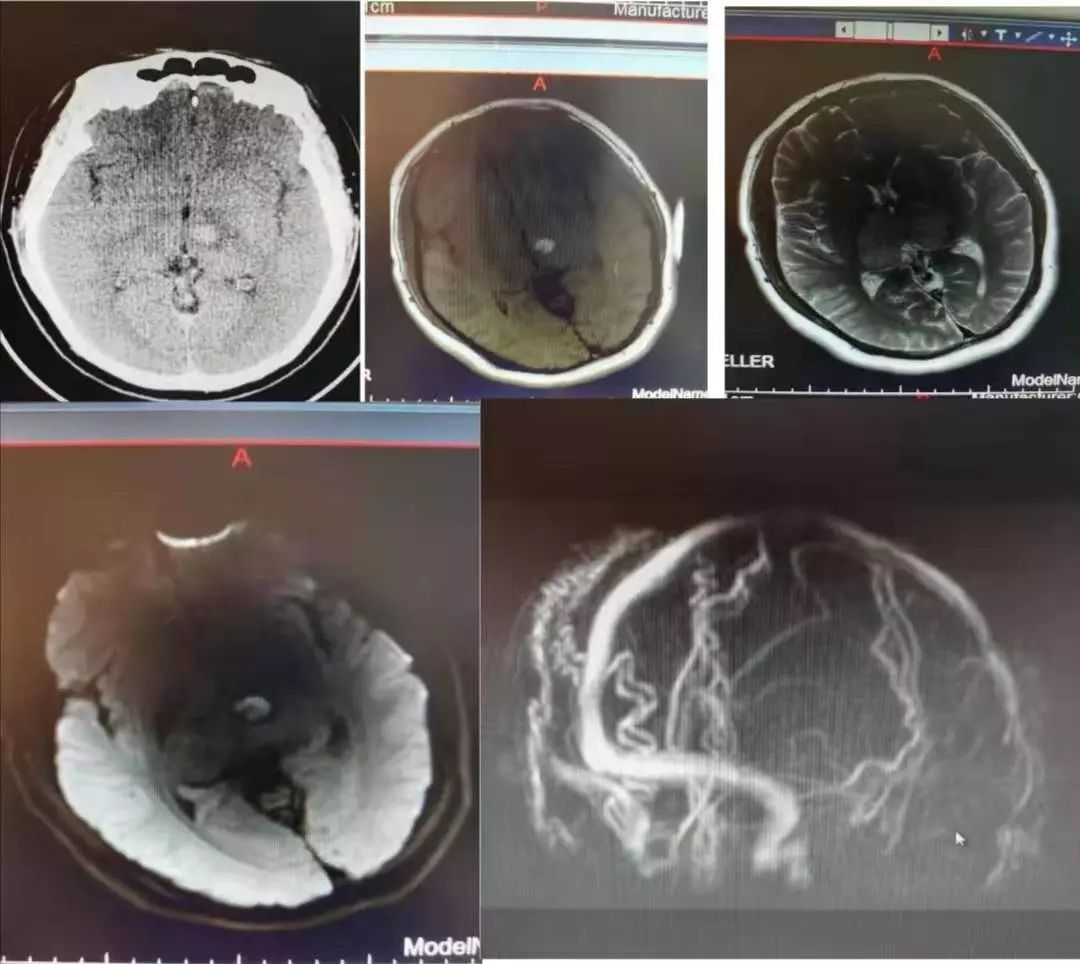
答案:直窦血栓合并动静脉瘘。
静脉窦血栓常与硬脑膜动静脉瘘同时存在,有文献提出SWI可成为诊断硬脑膜动静脉瘘合并静脉血栓的线索。饶明俐教授在神经病学学术会议上提出一些最初诊断为静脉窦血栓的患者实际上是静脉窦狭窄或硬脑膜动静脉瘘。有研究提出慢性形成的静脉窦血栓自溶后部分再通,残留栓子机化附于窦壁,可导致静脉窦狭窄。静脉窦狭窄可经介入治疗治愈,否则迁延不愈。临床需要重视静脉窦血栓与静脉窦狭窄、硬脑膜动静脉瘘的鉴别,针对不同疾病给予不同的相应治疗以获得最佳疗效。
病例13
中年男性,言语障碍10天,一过性意识不清、肢体抽搐8小时。
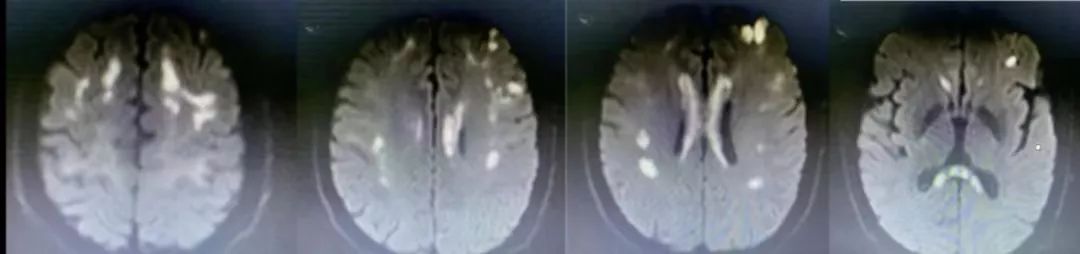
答案:原发性胼胝体变性。
患者长期酗酒史,补充维生素B1后症状明显改善。Marchiafava-Bignami病又称原发性胼胝体变性,是一种以累及胼胝体及邻近脑白质为主的脱髓鞘性疾病,多见于慢性酒精中毒及营养不良患者,多数学者认为本病与慢性酒精中毒、营养不良有关,也有非酒精中毒的个例报道。MBD主要病理改变是胼胝体脱髓鞘和坏死,病灶分布一胼胝体为中心,向上累及半球白质、皮质,向下累及内囊、前连合、桥臂等,起病形式分为三种类型:急性型、亚急性型、慢性型,三种起病形式均累及胼胝体。大脑半球白质是MBD最易累及的胼胝体外区域,桥臂也是MBD较易累及的胼胝体外区域。MBD急性期胼胝体肿胀,CT表现为低密度,MRI表现为胼胝体对称性长T1、长T2信号,DWI呈高信号,ADC可呈现低信号、等或高信号,在亚急性期,胼胝体肿胀程度逐渐减轻,亚急性及慢性期可出现胼胝体中层信号异常,而腹侧、背侧结构完好,呈“三明治”夹层状改变。
参考文献:
[1] 刘海平,毕晓莹,侯晓君. Marchiafava-Bignami病1例报告.中风与神经疾病杂志,2018年第35卷第4期,367—368页.
[2] 吴杰,王学建,宋玲玲,张体江,肖辉,眭贺,吴忠纯,刘英.Marchiafava-Bignami病合并胼胝体外病灶的MRI表现.医学影像学杂志,2017年第27卷第4期,591-595页.
[3] 激扬,于春英,王桂军,倪杰,杜学辉,张双红,韩月东. Marchiafava-Bignami病的影像学诊断(附4例报告及文献复习).医学影像学杂志,2012年第22卷第11期,1809-1812页.
病例14
男性,23岁,颈部疼痛1月,头痛、呕吐1周,烦躁,找词困难3天软。1年前有急性淋巴细胞白血病病史,目前口服靶向药物,骨髓穿刺显示病情控制良好;2月前发热,胸部CT及痰培养提示真菌感染,目前口服抗真菌药物治疗。
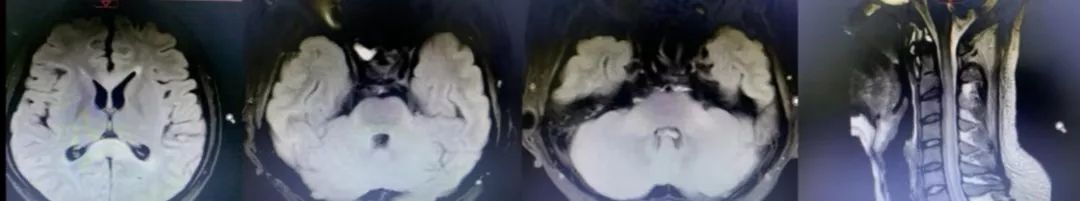
答案:中枢神经系统白血病。
患者脑脊液白细胞7200×10^6/L,糖1.6mmol/L,蛋白1.12g/L,流式细胞学可见大量异型细胞,鞘内化疗后改善。
血脑屏障可以有效的阻挡血液中有害物质对脑的侵袭,同时也限制了靶向中枢神经系统的化疗药物进入中枢神经系统,使已经进入中枢神经系统内的白血病细胞逃过化疗药物的*伤杀**,并最终发展成为中枢神经系统自血病(CNSL)。CNSL是急性白血病(尤其是急性淋巴细胞性白血病—ALL)复发的主要根源之一,严重影响白血病的疗效。诊断时有中枢神经系统症状者应先进行物理检查(CT或核磁检查),排除出血或占位后再考虑腰椎穿刺,无神经系统症状者按计划进行CNSL的预防。白血病细胞可进入蛛网膜下腔 ,经脉络丛进入脑脊液 ,因此腰穿脑脊液检查对确诊 CNSL 具有重要意义 ,脑脊液涂片找到白血病细胞是确诊 CNSL 的金标准。
参考文献:
[1] 王芳,田文亮,汤平,陈晨,姜中兴,孙玲.成人急性白血病合并中枢神经系统白血病临床及影像学分析.中国实用神经疾病杂志,2019年第22卷第6期,641-645页.
[2] 晋梦莹,韩悦,刘跃均,顾斌,陈佳,石森森,*明徐**珠,蔡成森,唐雅琼,*德吴**沛.抗CDl9 CAR-T 胞治疗中枢神经系统白血病两例报告并文献复习.中华血液学杂志,2018年第39卷第8期,650-653页.